根据最新2020 AHA/ACC心脏瓣膜病管理指南,经导管主动脉瓣置换术(transcatheter aortic valve replacement,TAVR)是65岁以上重度主动脉瓣狭窄患者的首选治疗方法之一[1]。第一个TAVR大型随机对照临床试验(PARTNER研究)结果证实TAVR在一般情况差、合并症多的外科手术高危或禁忌患者中的疗效[2]。对于病情变化快、药物治疗效果差且外科手术风险高的急诊患者,主动脉瓣球囊扩张术作为曾经治疗主动脉瓣狭窄的一种手段,虽然操作相对简单,但其存在治疗获益不足、需再次TAVR或外科手术等缺点,因此无法满足临床需求[3]。尽管急诊TAVR已经被一些研究证实其安全性和疗效,但目前规模最大的美国胸外科医师学会和美国心脏病学会经导管瓣膜治疗注册中心(STS/ACC TVT)注册研究也仅仅纳入了64例(0.2%)的急诊TAVR(emergent TAVR)患者[4]。中国自2010年开展第一例TAVR以来[5],越来越多的中心能够独立开展经导管主动脉瓣置换手术,但急诊TAVR目前仅有个案报导。本文分析了12例在浙江大学附属第二医院接受急诊TAVR的患者的临床实践特点及30 d预后情况,评估急诊TAVR的疗效,旨在为中国急诊TAVR的发展提供参考。
1 资料和方法 1.1 一般资料回顾性纳入TORCH(Transcatheter Aortic Valve Replacement Single Center Registry in Chinese Population, NCT02803294)前瞻性队列研究2020年1月至2021年4月期间在浙江大学附属第二医院接受急诊TAVR的12例患者。纳入标准:行急诊TAVR(emergent TAVR)和抢救式TAVR(salvage TAVR)的患者。本研究符合伦理学标准并通过了本医院伦理委员会批准,批件号为(2016)伦审研第(038)号。
根据STS/ACC TVT及一些国外研究的定义,急诊TAVR定义为患者伴有持续的、难治性的心脏失代偿、伴有或不伴有血流动力学不稳定、对药物治疗反应差而需要立即进行TAVR手术干预的情况[6-7]。具体包括:①心源性休克[患者持续30 min或更长时间收缩压小于90 mmHg(1 mmHg=0.133 kPa)或者需要使用儿茶酚胺类药物治疗或机械循环辅助装置才能维持90 mmHg的收缩压,合并肺充血、器官灌注受损的迹象[7]];②充血性心力衰竭伴有严重呼吸困难需要机械通气;③心电不稳定如持续性室速、室颤。抢救式TAVR定义为急诊TAVR术前24 h内发生需要心肺复苏(cardiopulmonary resuscitation,CPR)的心搏骤停的情况[6]。
1.2 研究方法本研究中患者的一般资料从浙江大学医学院附属第二医院电子病历系统及TORCH研究数据库中提取,包括年龄、性别、体重指数(body mass index,BMI)、主要的合并症、胸外科医师学会评分(Society of Thoracic Surgeons score,STS score)、心脏超声、检查指标(如TAVR术前的B型脑钠肽前体、肌酐等)、手术资料(如入路选择、冠脉情况、预扩张及后扩张球囊大小及次数、术中特殊情况等)、30天内临床事件等数据。术前做过心脏增强CT检查的患者的CT图像在3mensio软件(版本9.1/10.0)中进行重建分析并指导手术策略。临床事件遵照VARC-2的相应定义,包括死亡、卒中、心肌梗死、大出血、急性肾损伤、主要血管并发症、新发传导阻滞及房颤、起搏器植入等[8]。30天随访由随访团队及心内科医师共同于浙江大学医学院附属第二医院完成并收集记录于CRF表和TAVR数据库中。
1.3 统计学方法统计采用SPSS 20.0软件。连续性变量通过Shapiro-Wilk进行正态性检验,符合正态分布的资料以均数±标准差(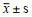
在12例行急诊TAVR的患者中,女性占比50%,年龄为(76.0±11.1)岁,STS评分为15.4(8.7,37.5)%,其中9例(75%)患者术前发生了心源性休克,9例(75%)患者术前因充血性心力衰竭进行了呼吸机辅助机械通气,1例(8.3%)患者术前24小时内经历了CPR,见表 1。辅助检查提示术前B型脑钠肽前体为11 895(4 968,22 035)pg/mL,平均瓣口面积仅0.48 cm2,射血分数为(47.4±9.5)%。部分患者合并心脏合并症如冠心病(33.3%)、心房颤动(25.0%)、高血压(33.3%)、肺动脉高压(25.0%)以及主要其他合并症如糖尿病(25.0%)、肾功能不全(41.7%)等。
| 变量 | 结果 |
| 急诊TAVR(例,%) | 11(91.7) |
| 抢救式TAVR(例,%) | 1(8.3) |
| 年龄(岁)a | 76.0±11.1 |
| 男性(例,%) | 6(50.0) |
| BMI(kg/m2)a | 21.1±3.2 |
| STS评分(%)b | 15.432(8.677,37.513) |
| 术前心源性休克(例,%) | 9(75.0) |
| 术前充血性心力衰竭需呼吸机辅助通气(例,%) | 9(75.0) |
| 术前心肺复苏(例,%) | 1(8.3) |
| 左室射血分数(%)a | 47.4±9.5 |
| 平均跨瓣压差(mmHg)a | 54.0±16.3 |
| 主动脉瓣瓣口面积(cm2)a | 0.48±0.20 |
| 合并中重度主动脉瓣反流(例,%) | 4(33.3) |
| 合并中重度二尖瓣反流(例,%) | 6(50.0) |
| 合并中重度三尖瓣反流(例,%) | 3(25.0) |
| B型脑钠肽前体(pg/mL)b | 11895(4968,22035) |
| 肌钙蛋白T(ng/mL)b | 0.337(0.055,0.747) |
注:BMI为体重指数;STS为胸外科医师学会评分;a为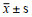 ,b为M(Q1,Q3) ,b为M(Q1,Q3) | |
| 病例 | 性别 | 年龄 | BMI(kg/m2) | STS评分(%) | 心源性休克 | 机械通气 | 左室射血分数(%) |
| 1 | 女 | 82 | 22.4 | 18.896 | 是 | 是 | 58.5 |
| 2 | 女 | 82 | 17.3 | 26.795 | 是 | 是 | NA |
| 3 | 男 | 72 | 25.4 | 8.312 | 否 | 是 | 54.8 |
| 4 | 男 | 59 | 20.8 | 8.053 | 是 | 是 | 39.1 |
| 5 | 女 | 81 | 22.3 | 9.773 | 否 | 是 | 56.4 |
| 6 | 女 | 74 | 16.6 | 21.012 | 是 | 是 | 50~60 |
| 7 | 女 | 82 | 19.6 | 11.968 | 否 | 是 | 35.0 |
| 8 | 女 | 76 | 18.7 | 41.086 | 是 | 是 | NA |
| 9 | 男 | 86 | 23.4 | 57.763 | 是 | 否 | 48.1 |
| 10 | 男 | 55 | 27.1 | 10.636 | 是 | 是 | 39.8 |
| 11 | 男 | 69 | 18.7 | 6.473 | 是 | 否 | NA |
| 12 | 男 | 94 | 20.7 | 64.794 | 是 | 否 | 30~40 |
术前有6例(50%)患者因情况紧急未行术前增强CT扫描,通过术中超声及球囊预扩进行主动脉根部结构评估。所有TAVR手术均为经股动脉入路植入Venus A瓣膜。术中猪尾导管测得左心室与主动脉瓣压力阶差为(87.1±36.0)mmHg。所有患者都进行了Z-Med球囊预扩张,其中1例患者在使用20 mm×40 mm的球囊预扩张时发现右冠无显影,遂置入JR guiding导丝保护右冠,瓣膜释放后造影显示冠脉开口通畅。此外,2例患者在植入瓣膜前进行了PCI治疗。术中2例(16.7%)患者发生循环崩溃,其中1例在球囊扩张后血流动力学改善,而另外1例循环崩溃发生在球囊预扩张后,同步CPR及平稳释放瓣膜后循环恢复。除此之外,1例(8.3%)患者在术中使用了主动脉瓣球囊反搏(intra-aortic balloon pump,IABP)辅助循环。手术相关资料可见表 3。
| 病例 | 术前CT | 瓣环大小a (cm) | 预扩球囊尺寸(mm) | 导丝选择 | 术前压力阶差(mmHg) | 瓣膜尺寸(mm) | 术中特殊情况 | 瓣膜释放后Vmax(m/s) | 瓣膜释放后平均跨瓣压差(mmHg) |
| 1 | 无 | 2.2-2.3 | 20×40 | 19F | 64 | 26 | 无 | 1.17 | 3 |
| 2 | 无 | 2.00 | 20×40 | 20F | 82 | 23 | 冠脉保护 | 1.98 | 5 |
| 3 | 有 | 2.36 | 23×40 | 20F | 45 | 26 | 无 | 1.30 | 3 |
| 4 | 有 | 2.72 | 25×40 | 20F | 80 | 29 | PCI治疗,IABP循环辅助 | 1.41 | 4 |
| 5 | 有 | 2.38 | 23×40 | 20F | 57 | 29 | 无 | 1.07 | 2 |
| 6 | 无 | 1.98 | 20×40 | 16F | 130 | 23 | 循环崩溃;封堵器瓣周漏封堵;右股动脉球囊扩张 | 2.21 | NA |
| 7 | 有 | 2.08 | 20×40 | 20F | 67 | 26 | 无 | 1.97 | 8 |
| 8 | 有 | 2.37 | 23×40 | 20F | 78 | 26 | 无 | 1.26 | 3 |
| 9 | 无 | 2.16 | 20×40 | 20F | 133 | 23 | 无 | 2.00 | 7 |
| 10 | 无 | 2.42 | 23×40 | 20F | 110 | 26 | PCI治疗 | 2.19 | 7 |
| 11 | 有 | 2.66 | 25×40 | 20F | 87 | 29 | 无 | 2.17 | 8 |
| 12 | 无 | 2.22 | 20×40 | 20F | 33 | 26 | 循环崩溃 | 1.38 | 4 |
| a有心脏增强CT影像的患者以CT测量的瓣环周径为准。 | |||||||||
本研究中,TAVR手术瓣膜最终释放后仅1例患者存在中度或以上主动脉瓣反流(8.3%),主动脉瓣口流速由术前的4.90(4.38,5.17)m/s下降至1.69(1.27,2.13)m/s(P < 0.001),平均跨瓣压差也得以降至(4.91±2.21)mmHg。
术后30 d随访期间:1例患者死亡,无致残性卒中,2例患者出现非致残性卒中;2例患者出现严重出血;2例患者接受了永久起搏器植入术,1例患者接受了瓣中瓣TAVR手术。在30 d随访时,存活患者中81.8%的患者心功能分级明显改善为NYHA Ⅰ/Ⅱ级,心超提示左室射血分数为(58.8±8.0)%,较术前(47.4±9.5)%显著改善(P=0.026),无中度及以上瓣周漏。检验提示B型脑钠肽前体较术前显著下降(1 089.9 vs. 12 215.5 pg/mL,P=0.001),肌钙蛋白T显著下降(0.020 ng/mL vs. 0.337 ng/mL,P=0.003),随访心超资料可见表 4。
| 病例 | 左室射血分数(%) | 平均跨瓣压差(mmHg) | 瓣口面积(cm2) | 瓣周反流 |
| 1 | 49.0 | 3 | 1.50 | 无 |
| 2 | 62.2 | 2 | 1.40 | 无 |
| 3 | 64.2 | 10 | 1.90 | 无 |
| 4 | 56.5 | 8 | 1.55 | 无 |
| 5 | 70.4 | 9 | 1.61 | 少量 |
| 6 | — | — | — | — |
| 7 | 60.8 | 17 | 1.46 | 微量 |
| 8 | 57.6 | 8 | 1.51 | 微量 |
| 9 | 59.0 | 13 | 1.26 | 少量 |
| 10 | 65.3 | 14 | 1.27 | 少量 |
| 11 | 43.0 | 7 | 2.26 | 微量 |
| 12 | 50~60 | NA | NA | 微量 |
重度主动脉瓣狭窄一旦发展到失代偿状态,病情变化极快,此时尽快解除主动脉瓣狭窄是抢救患者的关键。然而这类患者一般年龄较大、合并症较多、STS评分高,进行急诊外科手术的风险较大。主动脉瓣球囊扩张术与TAVR相比,操作相对简易,有文献报道其作为急诊治疗手段抢救急性心脏失代偿的主动脉瓣狭窄患者,围术期死亡率为20.3%,30 d全因死亡率为33.0%,而急诊TAVR的围术期死亡率为8.7%,30 d全因死亡率为23.8%,主动脉瓣球囊扩张术的死亡率数值上更高但无统计学差异[9]。Ben-Dor等[10]的研究发现,主动脉瓣球囊扩张仅能将平均瓣口面积从(0.58±0.3)cm2提升至(0.96±0.3)cm2,并且6个月的中位随访期内死亡率高达50%。此外,Saia等[11]研究显示,主动脉瓣球囊扩张术作为一种过渡治疗只能将再次TAVR治疗推迟平均6个月、或将外科主动脉瓣置换推迟平均6.6个月。瓣口面积改善小、单纯球囊扩张预后差、需再次TAVR或SAVR手术等缺点都限制了主动脉瓣球囊扩张术的进一步推广。而TAVR作为全世界范围内开展越来越广泛、手术量已经超过外科瓣膜置换的一种主动脉瓣狭窄治疗方案[12],其创伤小、适用于外科手术高危或禁忌患者、可以带来明显而持续的血流动力学改善,这些特点使其在抢救心脏失代偿的重度AS患者时具备重要价值。因此,本研究旨在为中国急诊TAVR的发展提供依据和参考借鉴。
尽管急诊手术已经在许多TAVR技术成熟的中心开展,但目前文献报道的急诊TAVR研究多为小样本量的回顾性研究,其中研究总样本量最大的对STS/ACC TVT注册研究的分析显示64例急诊TAVR患者的30 d死亡率为12.5%[4];此外,Huang等[7]的研究显示31例急诊/抢救式TAVR患者的30天生存率为87.1%,而Frerker等[13]的研究则显示27例心源性休克的急诊TAVR患者30 d生存率仅为66.7%。在本研究中,12例急诊TAVR患者的30 d生存率为91.7%,NYHA心功能分级、B型脑钠肽前体、左室射血分数等较术前显著改善,这证明了急诊TAVR在我国临床实践中具有良好的可行性及治疗效果。
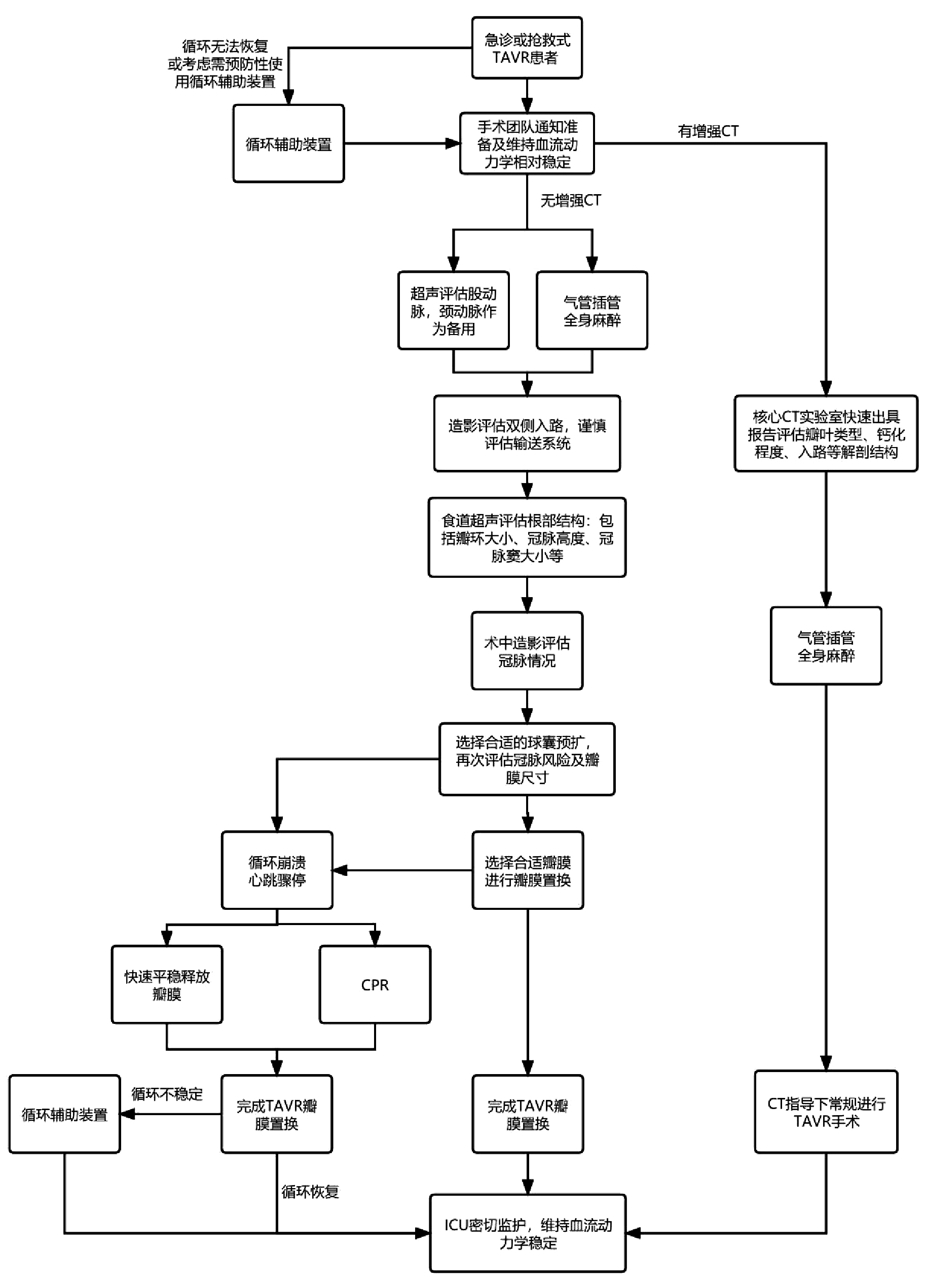
急诊TAVR的患者往往面临着病情危急无法完善增强CT、入路条件评估不全面、冠状动脉情况不明确、瓣膜选择困难等诸多难点,与常规的TAVR手术流程推荐存在一定区别[14],根据本中心的临床实践经验,将急诊TAVR流程分享如图 1。需要注意的是,急诊TAVR作为挽救生命的抢救技术,其适用的患者往往病情极其危重,在术前及手术全程均容易出现血流动力学不稳定及循环崩溃。尽管本研究中仅1例患者使用了循环辅助装置(mechanical circulatory support,MCS),但有研究显示合理地预防性使用循环辅助装置(如IABP、Impella、ECMO等)相较于紧急使用MCS的预后明显改善[7, 15],这提醒急诊TAVR需要重视MCS的使用时机,除了手术开始时需准备好MCS、预留血管通路之外,必要时术前可以预防性使用MCS。
|
| CPR: Cardiopulmonary resuscitation, 心肺复苏术; ICU: Intensive care unit, 重症监护室 图 1 急诊TAVR主要流程图 Fig 1 Workflow of emergent TAVR |
|
|
由于急诊TAVR的患者术前一般情况较差,对这些患者进行细致的术后管理亦十分重要。Bongiovanni等[9]的研究提示急诊TAVR患者术后卒中(8.7%)、主要血管并发症(17.4%)较急诊主动脉瓣球囊扩张的患者发生率更高;Enta等[16]的研究纳入了87例急诊TAVR和1 576例择期TAVR的患者,其结果亦提示急诊TAVR术后更容易发生危及生命的出血或大出血(14.9%,21.8%)、3级急性肾损伤(11.5%)和主要血管并发症(14.9%);相似地,在Huang等[7]的研究中,卒中、主要血管并发症以及3级急性肾损伤的发生率分别为10.0%、16.7%、16.7%。本研究中2例患者出现非致残性卒中,提示急诊TAVR患者术后需更重视神经功能学、意识状态的评价,警惕卒中的发生。此外,尽管本研究中无术后急性肾损伤、主要血管并发症发生,但这可能与样本量较小有关,仍应重点关注并预防这些急诊TAVR术后并发症。
综上所述,对于病情危重、心脏失代偿的重度主动脉瓣狭窄患者,急诊TAVR是一项可行有效的抢救治疗方式。随着国内TAVR技术的快速发展,急诊TAVR有望在更多中心成为常规开展的抢救技术。
利益冲突 所有作者声明无利益冲突
作者贡献声明 周道:数据收集及整理、统计学分析、论文撰写与修改;刘先宝:研究设计、论文修改、对文章的知识性内容做批评性审阅、指导;范嘉祺:数据整理、对文章的知识性内容做审阅、指导、论文撰写与修改;王力涵:对文章的知识性内容做批评性审阅、指导、论文撰写与修改;胡泼:研究设计、数据收集及整理;蒋巨波:研究设计、数据收集及整理;蒲朝霞:研究设计、数据收集及整理、对文章的知识性内容做批评性审阅、指导;林心平:研究设计、数据收集及整理;李华俊:研究设计、数据收集及整理;戴晗怡:数据收集及整理、论文修改;朱钢杰:数据收集及整理、论文修改;许烨铭:数据收集及整理、论文修改;王建安:研究设计、论文修改、对文章的知识性内容做批评性审阅、指导
| [1] | Otto CM, Nishimura RA, Bonow RO, et al. 2020 ACC/AHA guideline for the management of patients with valvular heart disease: A report of the American college of cardiology/American Heart Association joint committee on clinical practice guidelines[J]. J Am Coll Cardiol, 2021, 77(4): e25-e197. DOI:10.1016/j.jacc.2020.11.018 |
| [2] | Kapadia SR, Tuzcu EM, Makkar RR, et al. Long-term outcomes of inoperable patients with aortic Stenosis randomly assigned to transcatheter aortic valve replacement or standard therapy[J]. Circulation, 2014, 130(17): 1483-1492. DOI:10.1161/CIRCULATIONAHA.114.009834 |
| [3] | Ben-Dor I, Maluenda G, Dvir D, et al. Balloon aortic valvuloplasty for severe aortic Stenosis as a bridge to transcatheter/surgical aortic valve replacement[J]. Catheter Cardiovasc Interv, 2013, 82(4): 632-637. DOI:10.1002/ccd.24682 |
| [4] | Kolte D, Khera S, Vemulapalli S, et al. Outcomes following urgent/ emergent transcatheter aortic valve replacement: Insights from the STS/ACC TVT registry[J]. JACC Cardiovasc Interv, 2018, 11(12): 1175-1185. DOI:10.1016/j.jcin.2018.03.002 |
| [5] | 杨跃进, 吴永健, 王欣, 等. 经导管主动脉瓣(Core Valve) 置入术二例报告[J]. 中国循环杂志, 2010, 25(6): 482-483. DOI:10.3969/j.j.issn.1000-3614.2010.06.022 |
| [6] | Society for Thoracic Surgeons (STS) and American College of Cardiology (ACC). STS/ACC TVT Registry Coder's Data Dictionary v2.0[EB/OL].(2014-07-01). https://www.ncdr.com/WebNCDR/docs/default-source/tvt-public-page-documents/tvt-registry-2_0_coderdatadictionary.pdf?sfvrsn=2. |
| [7] | Huang H, Kovach CP, Bell S, et al. Outcomes of emergency transcatheter aortic valve replacement[J]. J Interv Cardiol, 2019, 2019: 7598581. DOI:10.1155/2019/7598581 |
| [8] | Kappetein AP, Head SJ, Généreux P, et al. Updated standardized endpoint definitions for transcatheter aortic valve implantation: The Valve Academic Research Consortium-2 consensus document[J]. Eur Heart J, 2012, 33(19): 2403-2418. DOI:10.1093/eurheartj/ehs255 |
| [9] | Bongiovanni D, Kühl C, Bleiziffer S, et al. Emergency treatment of decompensated aortic Stenosis[J]. Heart, 2018, 104(1): 23-29. DOI:10.1136/heartjnl-2016-311037 |
| [10] | Ben-Dor I, Pichard AD, Satler LF, et al. Complications and outcome of balloon aortic valvuloplasty in high-risk or inoperable patients[J]. JACC Cardiovasc Interv, 2010, 3(11): 1150-1156. DOI:10.1016/j.jcin.2010.08.014 |
| [11] | Saia F, Marrozzini C, Ciuca C, et al. Emerging indications, inhospital and long-term outcome of balloon aortic valvuloplasty in the transcatheter aortic valve implantation era[J]. EuroIntervention, 2013, 8(12): 1388-1397. DOI:10.4244/EIJV8I12A212 |
| [12] | Bowdish ME, D' Agostino RS, Thourani VH, et al. The society of thoracic surgeons adult cardiac surgery database: 2020 update on outcomes and research[J]. Ann Thorac Surg, 2020, 109(6): 1646-1655. DOI:10.1016/j.athoracsur.2020.03.003 |
| [13] | Frerker C, Schewel J, Schlüter M, et al. Emergency transcatheter aortic valve replacement in patients with cardiogenic shock due to acutely decompensated aortic Stenosis[J]. EuroIntervention, 2016, 11(13): 1530-1536. DOI:10.4244/EIJY15M03_03 |
| [14] | 经导管主动脉瓣置换术流程优化共识专家组. 经导管主动脉置换术(TAVR) 流程优化专家共识2022版[J]. 中华急诊医学杂志, 2022, 31(2): 154-160. DOI:10.3760/cma.j.issn.1671-0282.2022.02.004 |
| [15] | Orvin K, Perl L, Landes U, et al. Percutaneous mechanical circulatory support from the collaborative multicenter Mechanical Unusual Support in TAVI (MUST) Registry[J]. Catheter Cardiovasc Interv, 2021, 98(6): E862-E869. DOI:10.1002/ccd.29747 |
| [16] | Enta Y, Miyasaka M, Taguri M, et al. Patients's characteristics and mortality in urgent/emergent/salvage transcatheter aortic valve replacement: Insight from the OCEAN-TAVI registry[J]. Open Heart, 2020, 7(2): e001467. DOI:10.1136/openhrt-2020-001467 |
 2022, Vol. 31
2022, Vol. 31




