化脓性髋关节炎是化脓性细菌引起的滑膜以及随后关节内所有结构的炎症,在儿童骨科感染中比较常见,文献报道5~20/10万,尤以发展中国家多见,发病年龄以小于3岁多见[1-2]。该病若早期得不到有效治疗,可继发软骨溶解、股骨头坏死、病理性髋关节脱位、生长障碍,可能需要最终的重建干预[3],是一类严重威胁儿童健康的感染性疾病。因此了解儿童化脓性的临床特点、常见病原菌和耐药模式,对临床医生早期诊治非常重要。本研究回顾分析本科2016年1月到2018年12月收治的<3岁化脓性髋关节炎患儿的临床特点、病原菌类型,为临床诊治提供参考。
1 资料与方法 1.1 一般资料本研究为回顾性研究,获得医院医学伦理委员会审批(审编号:2020-IRB-035),通过检索本院的电子病例系统,搜索2016年1月1日至2018年12月31日期间出院诊断为“化脓性髋关节炎”的所有病例信息。纳入标准:(1)患儿临床症状、体征、影像学检查、关节液液培养、关节腔液白细胞计数(计数≥50 000 / mm3)、手术或病理证实的化脓性髋关节炎,见图 1~4;(2)关节腔穿刺或手术可见脓性标本。排除标准:(1)年龄>3岁;(2)穿刺或手术未能取得足够标本送检细菌培养者。
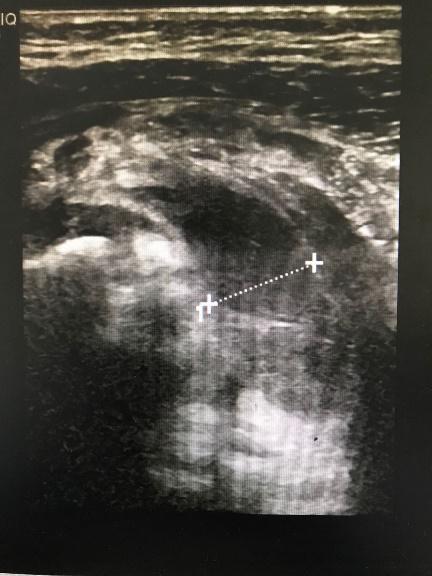
|
| 图 1 B超示关节腔内积液 |
|
|
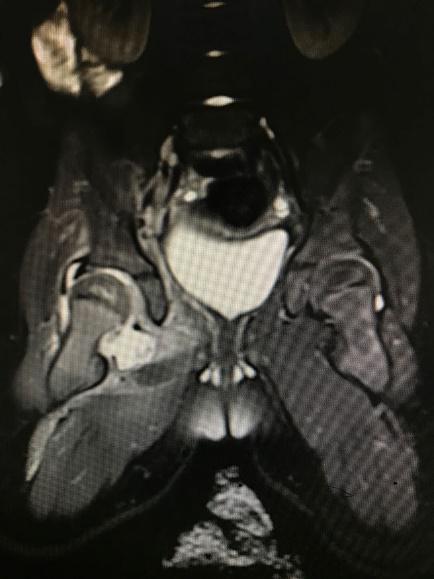
|
| 图 2 MR超示关节腔内积液 |
|
|
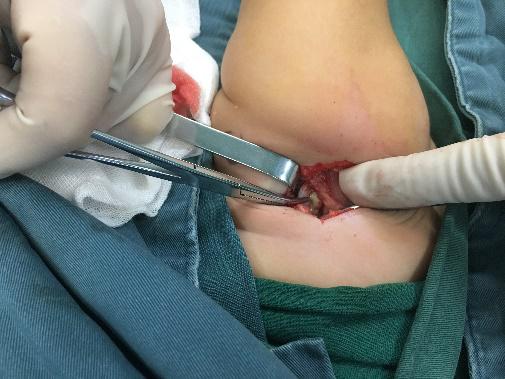
|
| 图 3 手术打开关节囊见关节腔积脓 |
|
|
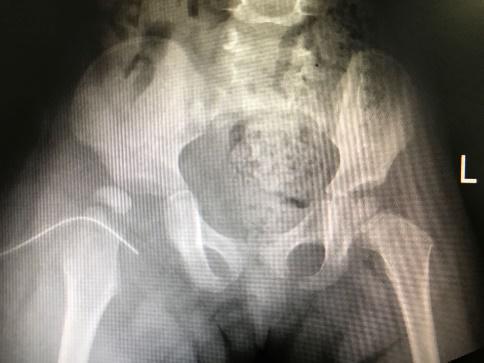
|
| 图 4 出现髋脱位 |
|
|
病例所属的年限内,细菌的鉴定和药敏试验使用全自动细菌鉴定药敏分析仪器Vitek compact(Mérieux, France)。同一患者不同部位标本培养为同一细菌或同一次病程不同次标本培养到相同细菌按照一株菌株计算。
2 结果2.1确诊化脓性髋关节炎11例,年龄13 d至2年2个月,男6例(54.5%)。随访时间5~24个月,中位随访时间12月。2例(18.2%)分离到致病菌2株,为甲氧西林金葡菌敏感株(MSSA)1株,耐甲氧西林金葡菌(MRSA)1株。9例(81.8%)未培养到致病菌。
90.9%(10/11)的患儿临床表现不典型,5例表现为肢体活动减少,3例表现为发热和肢体活动减少,2例表现为发热,仅1例有局部红肿表现。4例患儿入院前曾予以抗炎治疗,7例患儿有白细胞高,10例患儿CRP水平有不同程度升高。入院前症状持续时间3~21 d(81.8%>5 d),中位数10 d,手术前时间4~22 d,中位数11 d。
病理性髋关节脱位发生率高,达81.8%(9/11)。其中6例(54.6%)患儿入院时已有病理性髋关节脱位或半脱位情况,1例为高位脱位;3例患儿治疗过程中出现病理性髋关节脱位或半脱位。5例病髋患儿经一次手术脓肿切排冲洗引流、抗感染及人类位支具固定治疗后髋关节复位(脓肿切排时予检查髋关节复位及稳定情况从而判断是否使用支具);1例行手术切开复位后石膏固定维持复位;1例MRSA感染患儿经4次手术脓肿切排冲洗引流及支具治疗后髋关节复位;1例MSSA感染患儿入院时已有高位脱位,经清创冲洗引流后感染控制,但仍遗留高位脱位情况,以后需要进一步行重建手术治疗;1例目前有残存髋关节半脱位。36.4%放射学预后满意,63.6%(7/11)放射学预后不满意,18.2%(2/11)有残留畸形需要行重建手术。11例患儿的一般情况见表 1。病理性髋关节脱位后支具治疗见图 5。
| 编号 | 性别 | 年龄 | 症状 | 体温(℃) | 入院前症状时间(d) | 是否病髋 | 是否曾用抗生素 | 手术次数 | 预后 |
| 1 | 女 | 13D | 右下肢红肿/活动受限 | 37.2 | 6 | 是 | 否 | 1 | 复位,髋臼外缘毛糙 |
| 2 | 男 | 16D | 左下肢活动减少 | 36.6 | 10 | 是 | 否 | 1 | 高位脱位,需重建手术 |
| 3 | 男 | 1M10D | 右下肢活动减少 | 37 | 11 | 是 | 是 | 1 | 复位、股骨头信号不均 |
| 4 | 男 | 1M19D | 肢体活动减少 | 36.8 | 21 | 是 | 否 | 1 | 复位、股骨头信号不均 |
| 5 | 女 | 3M2D | 发热、哭闹 | 39 | 7 | 是 | 否 | 1 | 复位、恢复良好 |
| 6 | 女 | 6M3D | 右下肢活动减少 | 37.1 | 3 | 是a | 否 | 2 | 复位,髋臼外缘欠光整 |
| 7 | 男 | 8M15D | 发热 | 40 | 17 | 否 | 否 | 1 | 恢复良好 |
| 8 | 男 | 9M | 左下肢活动减少 | 37.2 | 14 | 是a | 否 | 1 | 半脱位,随访观察中 |
| 9 | 女 | 1Y2M | 发热、不能行走 | 39.8 | 4 | 是 | 是 | 1 | 复位,恢复良好 |
| 10 | 女 | 1Y11M | 发热、右下肢活动减少 | 39.7 | 14 | 是a | 是 | 4 | 复位,股骨头信号不均 |
| 11 | 男 | 2Y2M | 发热、右下肢活动减少 | 37.7 | 7 | 否 | 是 | 1 | 恢复良好 |
| 注:a为入院后出现病理性髋关节脱位;编号2为MSSA感染,编号10为MRSA感染 | |||||||||
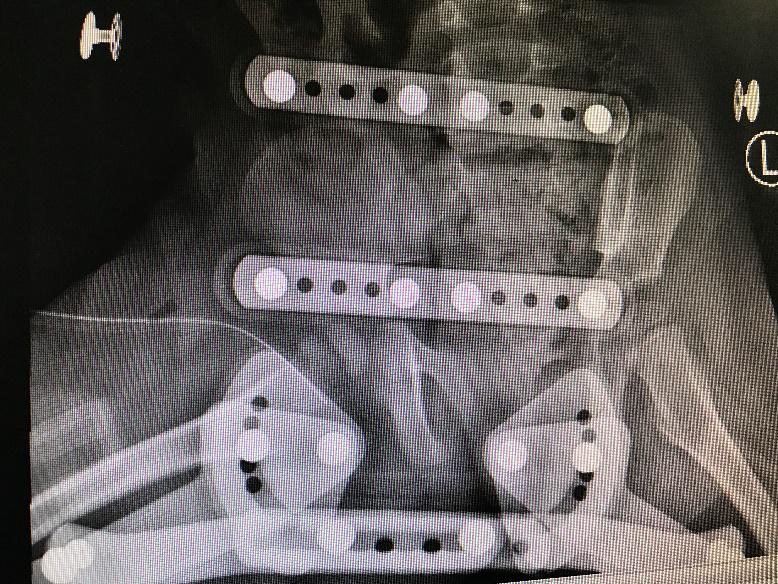
|
| 图 5 治疗过程中出现髋脱位,人类位支具固定,提示复位 |
|
|
感染性疾病是急诊科常见的疾病[4],在国内急诊患者死亡病因中居第3位[5]。婴幼儿髋关节感染性关节炎是一种外科急症,诊断时间、病原体类型、感染程度等因素与治疗的成功有关[6]。尽管小儿化脓性髋关节诊断及治疗技术有了很大的发展,但我们的回顾性研究病例延迟诊断常见且延迟时间仍然很长,中位延迟时间达10 d,82%的患者入院时症状已持续5 d以上,考虑与小儿症状体征不典型,缺乏典型的感染中毒症状而仅表现为肢体活动减少、哭闹等有关,且婴幼儿无法表述疼痛等不适,多由家长发现患肢活动减少、哭闹而就诊,容易造成就诊或诊断延迟。研究认为早期诊断和治疗是决定预后是否满意的关键因素,延迟诊断与病理性髋关节脱位、肢体不等长、残余畸形、股骨头坏死、软骨溶解、生长障碍等有关[7]。当手术延迟达5 d时放射学结果不满意的比例达50%[7]。延误诊断可能会导致病理性髋关节脱位,本组患儿入院前已有高达54.5%的病理性髋关节脱位或半脱位,尽管诊断后立即予以行手术治疗,但放射学预后满意率仅36.4%,有18.2%的患者需要以后行重建手术治疗。因此早期诊断具有重要意义。当出现婴幼儿肢体活动减少时需怀疑髋关节炎的可能,进行详细的体格检查和实验室检查,必要时MR、关节穿刺检查等以明确诊断。另外,本组延迟诊断发生率高与患儿就诊晚有很大关系,因此对监护人进行基本的婴幼儿化脓性髋关节炎的宣教具有重要意义。
以往的研究认为金黄色葡萄球菌是化脓性关节炎的主要的致病菌[7],早期经验性用药覆盖药物建议予以覆盖该菌,本研究病例中两例病原学检查阳性病例也都为金葡菌,然而病原学检查阴性比例高达81.8%,进一步研究培养阴性患儿的病原菌类型对于指导抗生素治疗具有重要意义。近期有研究认为金格杆菌是一种常见的病原体,尤其在6月~3岁的婴幼儿中[9],Sreenivas等[10]研究则发现革兰氏阴性菌的生长更为普遍,肺炎克雷伯菌的比例达31%。胡宗风等[11]对急诊科血流感染患者的病原学检查发现,病原菌以革兰阴性菌为主要病原菌。本组研究期限较短,病例较少,尚不足以判断本病区病原学类型,有待于进一步增加更敏感的检测方式以求进一步明确本地区婴幼儿化脓性髋关节炎的病原学特点。研究认为早期经验性抗生素治疗不影响组织培养结果[12],因此没有必要为了留取关节液培养结果而刻意延迟用药。研究发现细菌毒素等导致的蛋白水解酶释放的多形核反应等作用最快3 d就可导致关节软骨的永久性损害;另外感染过程导致关节积液,增加关节内压力,也会破坏滑膜和软骨,导致软骨溶解,造成永久性功能损害。因此一经诊断立即予以切开冲洗引流手术是必要的。即使抗生素治疗后感染控制,炎症反应仍然可能持续存在并继续损害关节结构。因此无论何时诊断化脓性髋关节炎,积极的外科干预都是有益的。
利益冲突 所有作者均声明不存在利益冲突
作者贡献声明 徐静芳、叶文松:参与设计、实施研究、采集数据,后期图标制作,文章撰写等;徐璐杰、李海冰:文章修改检查,内容进行审阅及后期的文章处理;朱伟玮、杨溢、郑泽峰工作支持、支持性贡献
| [1] | García-Arias M, Balsa A, Mola EM. Septic arthritis[J]. Best Pract Res Clin Rheumatol, 2011, 25(3): 407-421. DOI:10.1016/j.berh.2011.02.001 |
| [2] | Gafur OA, Copley LAB, Hollmig ST, et al. The impact of the current epidemiology of pediatric musculoskeletal infection on evaluation and treatment guidelines[J]. J Pediatr Orthop, 2008, 28(7): 777-785. DOI:10.1097/bpo.0b013e318186eb4b |
| [3] | Livingston KS, Kalish LA, Bae DS, et al. Wash, rinse, repeat: which patients undergo serial joint irrigation in pediatric septic hip arthritis?[J]. J Pediatr Orthop, 2019, 39(7): e494-e499. DOI:10.1097/bpo.0000000000001323 |
| [4] | 刘桃, 周仙仕, 丁邦晗, 等. 广东省中医院总院急诊科1007例死亡病例分析[J]. 中华急诊医学杂志, 2016, 25(4): 479-485. DOI:10.3760/ema.j.issn.1671-0282.2016.04.017 |
| [5] | 熊瑛霞, 王爽, 闫君国, 等. 北京市属医院急诊科拥堵的原因研究[J]. 中华急诊医学杂志, 2016, 25(2): 210-213. DOI:10.3760/cma.j.issn.1671-0282.2016.02.013 |
| [6] | Belthur MV, Palazzi DL, Miller JA, et al. A clinical analysis of shoulder and hip joint infections in children[J]. J Pediatr Orthop, 2009, 29(7): 828-833. DOI:10.1097/BPO.0b013e3181b76a91 |
| [7] | Lee SC, Shim JS, Seo SW, et al. Prognostic factors of septic arthritis of hip in infants and neonates: minimum 5-year follow-up[J]. Clin Orthop Surg, 2015, 7(1): 110-119. DOI:10.4055/cios.2015.7.1.110 |
| [8] | Mooney JF 3rd, Murphy RF. Septic arthritis of the pediatric hip: update on diagnosis and treatment[J]. Curr Opin Pediatr, 2019, 31(1): 79-85. DOI:10.1097/MOP.0000000000000703 |
| [9] | Yagupsky P. Kingella kingae: carriage, transmission, and disease[J]. Clin Microbiol Rev, 2015, 28(1): 54-79. DOI:10.1128/CMR.00028-14 |
| [10] | Sreenivas T, Nataraj AR, Kumar A, et al. Neonatal septic arthritis in a tertiary care hospital: a descriptive study[J]. Eur J Orthop Surg Traumatol, 2016, 26(5): 477-481. DOI:10.1007/s00590-016-1776-9 |
| [11] | 胡宗风, 谢志康, 刘文革, 等. 急诊科血流感染临床特点和病原学分析[J]. 中华急诊医学杂志, 2020, 29(11): 1450-1455. DOI:10.3760/cma.j.issn.1671-0282.2020.11.012 |
| [12] | Benvenuti MA, An TJ, Mignemi ME, et al. Effects of antibiotic timing on culture results and clinical outcomes in pediatric musculoskeletal infection[J]. J Pediatr Orthop, 2019, 39(3): 158-162. DOI:10.1097/BPO.0000000000000884 |
 2022, Vol. 31
2022, Vol. 31




