急性消化道穿孔(acute digestive tract perforation)指消化道完整性的破坏,即对食管、胃、小肠或大肠壁的完全非创伤性穿透[1]。急性消化道穿孔是一种病死率高、极易发生感染性休克的疾病,通常需要行急诊手术抢救[2]。穿孔部位的早期诊断对手术方式、抗生素的选择,甚至感染的严重程度和预后的判断都有重要意义。而食管穿孔常由异物、医源性、外伤性等确切病因所致[3],其发病机制、症状体征及诊疗与胃肠道穿孔(gastrointestinal perforation)常常不同,在本文中只讨论胃肠道穿孔。CT是预测胃肠道穿孔部位的首选检查方法,因其对检测肠腔外气体很有帮助,但是腹腔游离气体通常只与穿孔的部位或范围间接相关[4-5]。因此,识别更多的预测标记物可能最终提高对临床结果和穿孔部位的预测,以便进行适当的治疗和手术计划。实验室检查如降钙素原(PCT)、C-反应蛋白(CRP)对预测胃肠道穿孔部位少有报道。既往研究已经证实,在细菌性感染期间,血清中PCT水平显著升高[6-7]。如今,PCT被证实是一种迅速、可靠、准确的细菌感染标志物,而且在监测宿主对感染和治疗的反应方面也很有用,PCT浓度与细菌负荷、脓毒症的严重程度密切相关[8-9]。闫圣涛等[10]指出,PCT还能够为血流感染(bloodstream infection)提供患者病原学信息,其在G-菌血症中明显升高。血清CRP是由肝脏产生的一种正性时相蛋白, 敏感性高,在感染时可大量产生;而白蛋白(ALB)作为肝脏产生的负时相蛋白,可以反映重症感染患者的营养不良,其常因抗炎作用中消耗而减少,故而CRP/ALB在诊断感染疾病中能起重要作用,能可靠地反映消化道穿孔感染的严重性及预后[11]。
就目前所知,很少有研究评估PCT、CRP、CRP/ALB比值预测胃肠道穿孔部位,其诊断有效性和准确性的证据还很缺乏。本研究选择西南医科大学附属医院收治的行手术治疗后的胃肠道穿孔患者作为研究对象,旨在探究PCT、CRP、CRP/ALB比值对于鉴别上下消化道穿孔的临床价值。
1 资料与方法 1.1 一般资料回顾性分析西南医科大学附属医院2015年1月—2018年1月期间收治的考虑诊断为消化道穿孔并行手术治疗的患者88例,其中男49例,女39例。
纳入标准:(1)经手术证实为消化道穿孔并明确穿孔部位;(2)术前同时检测血清白细胞计数(WBC)、中性粒细胞率(NEU-R)、PCT、CRP、ALB、CRP/ALB计数;(3)年龄 > 18岁;(4)未合并其他严重内科疾病及其他感染。
排除标准:(1)穿孔部位不明;(2) 入院前使用抗生素治疗;(3)孕妇或哺乳期妇女;(4)正在接受血液净化治疗;(5)合并严重肝肾功能障碍及严重的心血管疾病或代谢性疾病患者;(6)发病前1个月内有免疫抑制剂或其他激素药物服用史的患者。
根据术中所见以及术后病理检查报告,将88例消化道穿孔患者分为上消化道穿孔组(上消化道组,45例)以及下消化道穿孔组(下消化道组,43例),上下消化道以Treitz韧带为界。
本研究经西南医科大学附属医院伦理委员会批准,且所有临床检测指标均获得患者同意或其直系亲属的授权(伦理审批号:KY2021200)。
1.2 检测方法患者入院时均抽取肘静脉血,每根抽血管采血4 mL,分别检测血常规(包含WBC、NEU-R)、PCT、CRP及ALB水平。我院检验科采用迈瑞BC-6800全自动血液细胞分析仪(深圳迈瑞生物医疗电子股份有限公司,中国深圳)检测血常规;选用诺尔曼化学发光分析仪(南京诺尔曼生物技术有限公司,中国南京),采用化学发光免疫分析法检测血清PCT水平;采用Modular P800全自动生化分析仪(ROCHE公司,瑞士巴塞尔)测定CRP值;选用迈瑞BS2000M全自动生化分析仪(深圳迈瑞生物医疗电子股份有限公司,中国深圳)检测ALB。
1.3 统计学方法采用SPSS 26.0软件进行统计学分析。对计量资料行正态性检验,正态分布的资料采用均值±标准差(Mean±SD)表示,采用独立样本t检验行组间比较;正态性检验提示为偏态资料的采用中位数(四分位数)表示,采用Mann-Whitney U检验进行组间比较;计数资料以例数或百分比表示,组间比较采用卡方检验。通过多因素logistic回归分析下消化道穿孔组的独立危险因素,绘制受试者工作特征(ROC)曲线评价PCT、CRP/ALB、CRP在消化道穿孔中的预测价值。并应用约登指数寻找最佳截断值。以P < 0.05为差异有统计学意义。
2 结果两组患者的基本资料具有可比性,见表 1。纳入病例的年龄、性别、白细胞、中性粒细胞率在各组患者之间差异无统计学意义。下消化道组血清ALB显著低于上消化道组(P =0.004), 下消化道组PCT、CRP、CRP/ALB均显著高于上消化道组(均P < 0.01)。
| 参数 | 上消化道组(n=45) | 下消化道组(n=43) | 卡方值/t值/Z值 | P值 |
| 年龄(岁)a | 60.87±14.166 | 65.15±14.593 | -1.386 | 0.169 |
| 性别 | ||||
| 男 | 29 | 20 | ||
| 女 | 16 | 23 | 2.865 | 0.09 |
| WBC(×109/L)a | 11.8±5.63 | 9.95±5.22 | 1.6 | 0.113 |
| NEU-R (%)a | 88.23±6.77 | 86.12±9.1 | 1.226 | 0.224 |
| ALB (g/L)a | 38.50±6.17 | 34.76±5.46 | 3.001 | 0.004 |
| PCT (ng/mL)b | 11.06(7.8~14.12) | 30.82(20.58~41.37) | -6.983 | < 0.01 |
| CRP (mg/mL)b | 32.45(21.07~49.09) | 78.98(55.64~91.16) | -4.353 | < 0.01 |
| CRP/ALB比值b | 0.86(0.67~1.20) | 2.31(1.67~2.59) | -4.604 | < 0.01 |
| 注:WBC,白细胞;NEU-R,中性粒细胞率;ALB,白蛋白;PCT,降钙素原;CRP,C反应蛋白;CRP/ALB比值;C反应蛋白/白蛋白比值;a为Meansd;b为M(QL,QU) | ||||
将WBC、NEU-R、PCT、CRP、ALB、CRP/ALB值等预测标志物逐个进行单因素分析,P < 0.1者纳入多因素logistics回归。见表 2。
| 变量 | B | Wald值 | OR值 | 95%CI | P值 |
| WBC | -0.064 | 2.482 | 0.938 | 0.867~1.016 | 0.115 |
| NEU-R | -0.035 | 1.463 | 0.966 | 0.913~1.022 | 0.226 |
| PCT | 0.227 | 20.253 | 1.254 | 1.136~1.384 | < 0.01 |
| CRP | 0.03 | 14.631 | 1.03 | 1.015~1.046 | < 0.01 |
| ALB | -0.111 | 7.623 | 0.895 | 0.827~0.968 | 0.006 |
| CRP/ALB比值 | 2.5 | 23.918 | 12.178 | 4.472~33.16 | < 0.01 |
| 注:WBC,白细胞;NEU-R,中性粒细胞率;ALB,白蛋白;PCT,降钙素原;CRP,C反应蛋白;CRP/ALB比值:C反应蛋白/白蛋白比值;95%CI,95%置信区间;OR值,比值比 | |||||
将单因素分析中差异有统计学意义(P < 0.1)的因素,包括PCT、CRP、ALB、CRP/ALB比值作为自变量,分组上消化道组和下消化道组作为因变量,进行多因素logistic回归分析,结果发现ALB差异无统计学意义(P < 0.05),PCT、CRP、CRP/ALB值是鉴别上下消化道穿孔的独立危险因素(均P < 0.05)。见表 3。
| 变量 | B | Wald值 | OR值 | 95%CI | P值 |
| PCT | 0.216 | 11.883 | 1.241 | 1.098~1.403 | 0.001 |
| CRP | -0.051 | 6.049 | 0.95 | 0.912~0.99 | 0.014 |
| ALB | 0.094 | 1.351 | 1.098 | 0.938~1.287 | 0.245 |
| CRP/ALB比值 | 3.558 | 10.048 | 35.104 | 3.889~316.885 | 0.002 |
| 注:PCT,降钙素原;CRP,C反应蛋白;ALB,白蛋白;CRP/ALB比值,C反应蛋白/白蛋白比值;95%CI,95%置信区间;OR值,比值比 | |||||
通过ROC曲线可以发现,PCT、CRP、CRP/ALB比值对于诊断上下消化道穿孔有预测意义(P < 0.01),见图 1。血清PCT、CRP、CRP/ALB比值诊断下消化道穿孔的AUC分别为0.932、0.77、0.898,降钙素原的AUC大于CRP、CRP/ALB比值。血清PCT、CRP、CRP/ALB比值预测下消化道穿孔的最佳截断值分别为16.595、55.4、1.45,此时,降钙素原诊断鉴别上下消化道穿孔的灵敏度及特异度均高于血清CRP、CRP/ALB比值。见表 4。
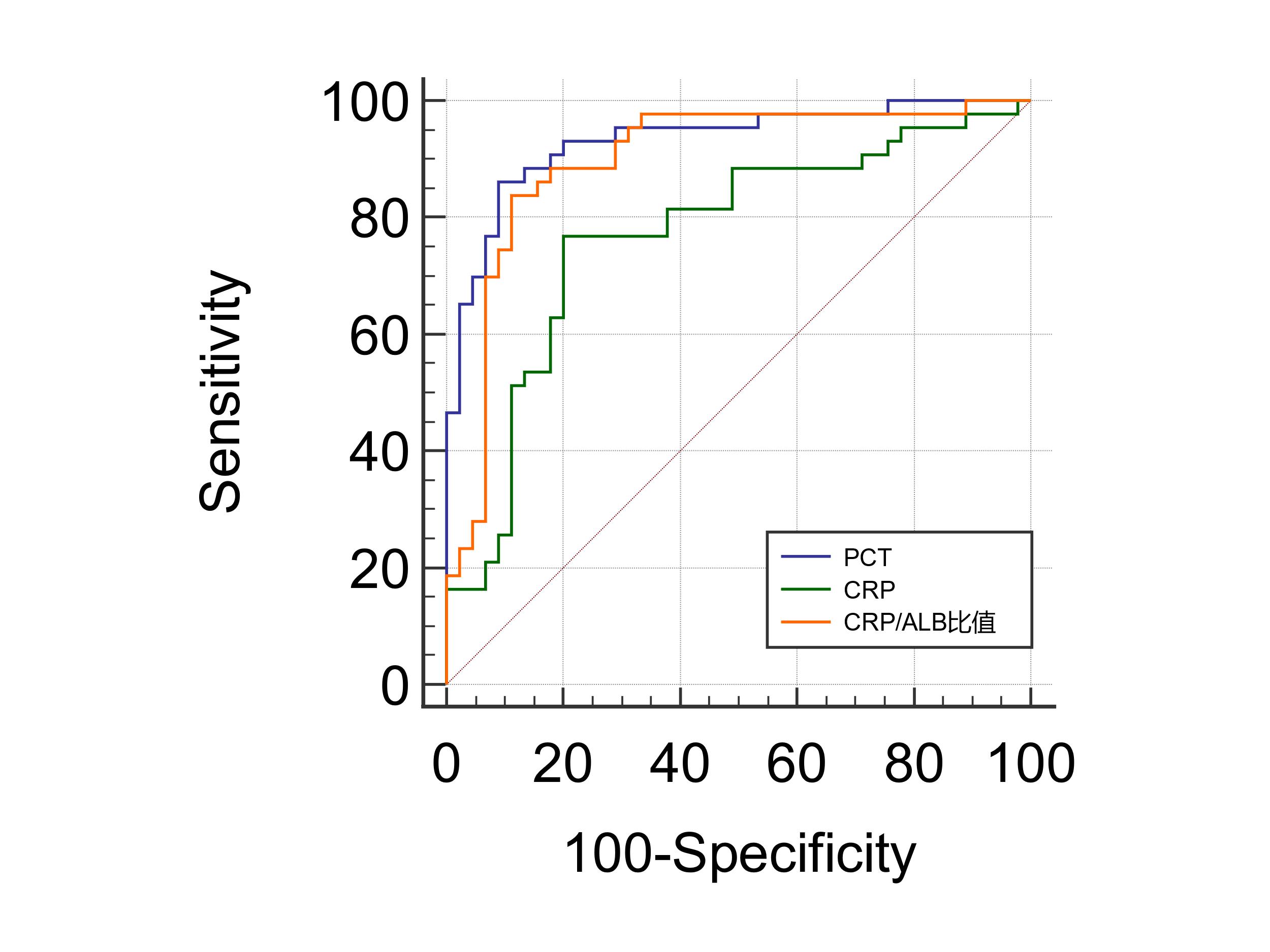
|
| PCT:降钙素原;CRP:C反应蛋白;CRP/ALB比值:C反应蛋白/白蛋白比值 图 1 PCT、CRP、CRP/ALB鉴别上下消化道穿孔的ROC曲线 Fig 1 The ROC curve of PCT, and CRP, CRP/ALB ratio to differentiate upper and lower digestive tract perforation. |
|
|
| 因素 | AUC(95%CI) | P值 | 截断值 | 灵敏度 | 特异度 |
| PCT(ng/mL) | 0.932(0.879~0.985) | < 0.001 | 16.595 | 86.0% | 91.1% |
| CRP(mg/mL) | 0.77(0.667~0.872) | < 0.001 | 55.4 | 76.7% | 80.0% |
| CRP/ALB比值 | 0.898(0.827~0.969) | < 0.001 | 1.45 | 83.7% | 88.9% |
| 注:PCT,降钙素原;CRP,C-反应蛋白;CRP/ALB,C-反应蛋白/白蛋白比值;AUC,曲线下面积;95%CI,95%置信区间 | |||||
急性消化道穿孔是普外科常见的胃肠道急症,不同部位穿孔原因各异,穿孔后常导致急性弥漫性腹膜炎、DIC、败血症、脓毒性休克,严重者可危及生命。临床中,上消化道穿孔可采用腹腔镜下穿孔修补术,而下消化道穿孔常采用剖腹探查术式[4]。因此术前上下消化道穿孔的准确诊断尤其重要。
本研究系统观察了血清WBC、NEU-R、PCT、CRP、ALB、CRP/ALB值在上下消化道穿孔患者中的表达情况,分析了其对消化道穿孔部位的预测价值,以指导临床诊疗。结果表明,WBC、NEU-R无明显统计学意义,即WBC、NEU-R对消化道穿孔没有预测价值。因为在老年人中,白细胞并不总是增加的,即使在严重的脓毒症患者中也是如此,这可能是因为骨髓的进行性老化导致了白细胞数量的减少[12]。下消化道穿孔感染更重,易导致革兰阴性细菌感染,表现为低血压、低体温、低白细胞,白细胞计数有时反而较上消化道穿孔时低[13],容易导致酸中毒、低体温、凝血功能障碍这一致死三联征[14]。
本研究结果显示ALB在鉴别上下消化道穿孔中,单因素回归分析差异具有统计学意义,纳入多因素分析中差异无统计学意义,其原因不排除与消化道穿孔时长有关,穿孔时间越长,感染越重,白蛋白消耗越多,且在循环复苏时常导致白蛋白稀释。
本研究结果显示,下消化道组血清PCT、CRP、CRP/ALB比值水平显著高于上消化道组(P < 0.05), 表明血清PCT、CRP、CRP/ALB水平对于消化道穿孔部位具有的鉴别或预测价值。Gao[2]等报道,血清PCT对于区分上下消化道穿孔具有较高的敏感度和特异度。本研究ROC曲线分析显示,血清PCT预测下消化道穿孔的ROC面积为0.932,得出截断值为16.6时,敏感度为86.0%,特异度为91.1%。而血清CRP预测下消化道穿孔的ROC面积为0.77,当截断值为55.4时,敏感度为76.7%,特异度为80.0%,这表明血清降钙素原预测消化道穿孔部位优于CRP。据统计,大多数上消化道穿孔导致局限性化学性腹膜炎和无菌拭子,而结直肠穿孔导致全弥漫性腹膜炎和几种可证实的病原体[5]。因此,可以推测与下消化道穿孔相关的病原体与伴发上消化道穿孔的病原体相比,导致炎症反应增强,感染相关指标存在明显差异。上消化道穿孔由于细菌较少,其引起的感染的严重程度低于下消化道穿孔引起的脓毒症的严重程度,这可以通过血清PCT、CRP水平来反映。
CRP/ALB比值广泛用于预测疾病的发生和预后,如结直肠癌[15]、急性冠脉综合征[16]、急性重症胰腺炎[11, 17]、脓毒症[9, 18]等,其在消化道穿孔的部位预测价值却罕有报道。本研究显示,CRP/ALB值ROC曲线面积为0.898,最佳截断值为1.45时,敏感度为83.7%,特异度为88.9%。这表明CRP/ALB比值预测消化道穿孔部位能力甚至优于CRP。这是因为CRP能有效地反映急性期炎症,而ALB可以反映危急病患者的营养不良[19],两者结合可以更好地反映患者实际情况。
综上所述,PCT、CRP与CRP/ALB都能很好地预测消化道穿孔部位,且PCT预测消化道穿孔部位能力优于CRP及CRP/ALB。但本研究系回顾性单一中心回顾性研究,结果可能存在偏倚,不能排除缺乏概括性。此外,上述预测标志物水平可能受到发病时间与采血时间间隔不一致的影响,本研究未纳入相关时间变量,分析其与上述预测标志物之间的联系,可供后期研究工作的突破方向。
利益冲突 所有作者均声明不存在利益冲突。
| [1] | Domínguez-Comesaña E, Ballinas-Miranda JR. Procalcitonin as a marker of intra-abdominal infection[J]. Cir Cir, 2014, 82(2): 231-239. |
| [2] | Gao Y, Yu KJ, Kang K, et al. Procalcitionin as a diagnostic marker to distinguish upper and lower gastrointestinal perforation[J]. World J Gastroenterol, 2017, 23(24): 4422-4427. DOI:10.3748/wjg.v23.i24.4422 |
| [3] | 余振, 李建业, 于磊, 等. 食管穿孔132例外科诊疗分析[J]. 实用医学杂志, 2014, 30(1): 115-117. DOI:10.3969/j.issn.1006-5725.2014.01.040 |
| [4] | 黄铿霖, 马隆佰. 多层螺旋CT观测游离气体分布对上下消化道穿孔的鉴别诊断[J]. 实用放射学杂志, 2012(8): 1228-1230, 1234. DOI:10.3969/j.issn.1002-1671.2012.08.020 |
| [5] | Grupp K, Grotelüschen R, Uzunoglu FG, et al. C-reactive protein in the prediction of localization of gastrointestinal perforation[J]. Eur Surg Res, 2019, 60(5/6): 179-185. DOI:10.1159/000501806 |
| [6] | Hatzistilianou M. Diagnostic and prognostic role of procalcitonin in infections[J]. Sci World J, 2010, 10: 1941-1946. DOI:10.1100/tsw.2010.181 |
| [7] | Assicot M, Gendrel D, Carsin H, et al. High serum procalcitonin concentrations in patients with Sepsis and infection[J]. Lancet, 1993, 341(8844): 515-518. DOI:10.1016/0140-6736(93)90277-n |
| [8] | Reith HB, Mittelkötter U, Wagner R, et al. Procalcitonin (PCT) in patients with abdominal Sepsis[J]. Intensive Care Med, 2000, 26(Suppl 2): S165-S169. DOI:10.1007/BF02900731 |
| [9] | Liu D, Su LX, Han GC, et al. Prognostic value of procalcitonin in adult patients with Sepsis: a systematic review and meta-analysis[J]. PLoS One, 2015, 10(6): e0129450. DOI:10.1371/journal.pone.0129450 |
| [10] | 闫圣涛, 何秀燕, 孙力超, 等. 降钙素原在血流感染病原学诊断中的价值[J]. 中华急诊医学杂志, 2021, 30(4): 426-431. DOI:10.3760/cma.j.issn.1671-0282.2021.04.009 |
| [11] | 覃敏珍, 姚敦卫, 唐国都. 血清C反应蛋白/白蛋白比值对重症急性胰腺炎的预测价值[J]. 广西医学, 2019, 41(20): 2576-2579. DOI:10.11675/j.issn.0253-4304.2019.20.07 |
| [12] | Magrini L, Gagliano G, Travaglino F, et al. Comparison between white blood cell count, procalcitonin and C reactive protein as diagnostic and prognostic biomarkers of infection or Sepsis in patients presenting to emergency department[J]. Clin Chem Lab Med, 2014, 52(10): 1465-1472. DOI:10.1515/cclm-2014-0210 |
| [13] | Lavoignet CE, Le Borgne P, Chabrier S, et al. White blood cell count and eosinopenia as valuable tools for the diagnosis of bacterial infections in the ED[J]. Eur J Clin Microbiol Infect Dis, 2019, 38(8): 1523-1532. DOI:10.1007/s10096-019-03583-2 |
| [14] | 董财富, 郭庆渠, 吴丹. 结直肠腹膜后急性穿孔临床诊治分析[J]. 中华急诊医学杂志, 2019, 28(2): 254-256. DOI:10.3760/cma.j.issn.1671-0282.2019.02.027 |
| [15] | Shibutani M, Maeda K, Nagahara H, et al. Prognostic significance of the preoperative ratio of C-reactive protein to albumin in patients with colorectal cancer[J]. Anticancer Res, 2016, 36(3): 995-1001. |
| [16] | 俞婷, 李美, 汪平, 等. ACS患者血清25(OH)D、TSH、CRP/ALB比值和PCT水平及其临床意义[J]. 标记免疫分析与临床, 2019, 26(8): 1317-1320. DOI:10.11748/bjmy.issn.1006-1703.2019.08.015 |
| [17] | Kaplan M, Ates I, Akpinar MY, et al. Predictive value of C-reactive protein/albumin ratio in acute pancreatitis[J]. Hepatobiliary Pancreat Dis Int, 2017, 16(4): 424-430. DOI:10.1016/S1499-3872(17)60007-9 |
| [18] | 荀凯, 何盛, 丁涛, 等. 血清ALB下降率和CRP/ALB比值在脓毒性休克患者预后评估中的价值研究[J]. 中华医院感染学杂志, 2018, 28(17): 2576-2578, 2582. DOI:10.11816/cn.ni.2018-173069 |
| [19] | Oh T, Ji E, Na HS, et al. C-reactive protein to albumin ratio predicts 30-day and 1-year mortality in postoperative patients after admission to the intensive care unit[J]. J Clin Med, 2018, 7(3): 39. DOI:10.3390/jcm7030039 |
 2021, Vol. 30
2021, Vol. 30




