2. 南京医科大学第一附属医院妇幼分院重症医学科 210036;
3. 南京医科大学第一附属医院妇幼分院科技处 210036;
4. 南京医科大学第一附属医院门诊部 210029;
5. 南京医科大学医政学院应急管理学系 211166;
6. 南京医科大学健康江苏研究院 211166
2. Critical Medicine Department, Jiangsu Maternal and Child Health Hospital, Nanjing 210029, China;
3. Science and Technology Department, Jiangsu Maternal and Child Health Hospital, Nanjing 210029, China;
4. Outpatient Department, the First Affiliated Hospital of Nanjing Medical University, Nanjing 210029, China;
5. Emergency Management Department, School of Health Policy & Management, Nanjing Medical University, Nanjing 211166, China;
6. Research Institute of Health Jiangsu, Nanjing Medical University, Nanjing 211166, China
心脏骤停(cardiac arrest, CA)是导致我国居民死亡的重要原因之一。中国每年约有54.4万人死于CA[1]。近年来,机械心肺复苏在越来越多的场合得到应用。体外模型和动物实验均发现,机械心肺复苏在使用过程中有更好的血流动力学表现[2]。但是机械心肺复苏能否改善CA患者的自主循环恢复发生率、出院存活率和神经功能预后,仍缺乏循证学证据。
1 资料与方法 1.1 纳入文献的研究对象纳入文献的研究对象为临床诊断发生CA的患者,除外恶性肿瘤晚期、其他疾病终末期引起的CA。
1.2 干预措施对照组(ma-CPR组):在复苏过程中全程使用徒手胸外按压,按压标准符合AHA最新的心肺复苏指南要求;治疗组(me-CPR组):在复苏过程中,使用机械心肺复苏,包括各个厂家生产的不同型号的机械心肺复苏机(比如萨勃心肺复苏机、auto pulse心肺复苏机、Lucas心肺复苏机、威尔心肺复苏系统等)。
1.3 结局指标所纳入的文献采用下列指标中至少两项指标评估复苏效果:①自主循环恢复(restoration of spontaneous circulation, ROSC);②入院存活,即患者存活到入院;③出院存活,即患者存活到出院;④神经功能良好,按照脑功能分级(cerebral performance category, CPC)评分,以CPC评分1和2为神经功能良好。
1.4 排除标准排除标准包括:①病例报告、动物实验、人体模型实验等非临床队列研究;②无法获取全文;③原始数据严重缺失导致无法进行统计分析且不能从原作者处获得详细资料;④文献内纳入病例数过少(≤15例)。
1.5 检索策略以“CA”“机械心肺复苏机”“心肺复苏”“萨勃”等为关键词,检索2000年1月至2020年2月在中国知网(CNKI)、维普(VIP)、万方数据库公开发表的文献;以“mechanical chest compression device”“mechanical”“manual”“cardiopulmonary resuscitation”“cardiac arrest”等为关键词检索PUBMED、Web of Science等数据库已公开发表的文献。
1.6 文献筛选与数据提取两位研究员分别独自阅读获取文献的标题以及摘要,将不符合纳入标准的文献剔除。对于可能符合纳入标准的文献,通过通读全文确定是否符合纳入标准。两位研究员交叉核对纳入研究的结果,对于有争议的文献邀请第三位研究员阅读全文后并判断后决定是否纳入研究。
对于所有纳入的研究进行数据提取,提取的数据包括:①研究的一般资料, 包括题目、作者以及发表时间;②研究的特征, 包括纳入研究对象的一般情况、组内患者的基线以及干预措施;③结局指标, 按照上文的结局指标评判患者是否发生ROSC、是否存活至入院、是否存活至出院以及出院之后的神经功能是否良好。
1.7 文献质量评价对于纳入研究的文献按照Cochrane Handbook随机对照试验质量评价标准(www.cochrane-handbook.org)进行质量评价。
1.8 统计学方法将统计获得的数据使用RevMan5.3进行分析,二分类变量采用风险比(risk ratio,RR),以95%可信区间(95% confidence interval, 95%CI)表示。对于纳入研究结果的异质性检验采用χ2检验联合I2检验,当研究之间统计学异质性差异较小(取P > 0.05,I2≤50%)时使用固定效应模型进行Meta分析,否则先使用亚组分析,如果可以使研究达到同质则继续使用固定效应模型分析,否则使用随机效应模型分析。检验水准α=0.05。
2 结果 2.1 纳入文献的基本信息初检共获得相关文献1 803篇(知网318篇,万方456篇,维普168篇,PUBMED 515篇,Web of Science 346篇),排除重复文献经过逐层筛选,最后纳入20篇文献[3-22],29 737例患者。文献筛选流程见图 1。
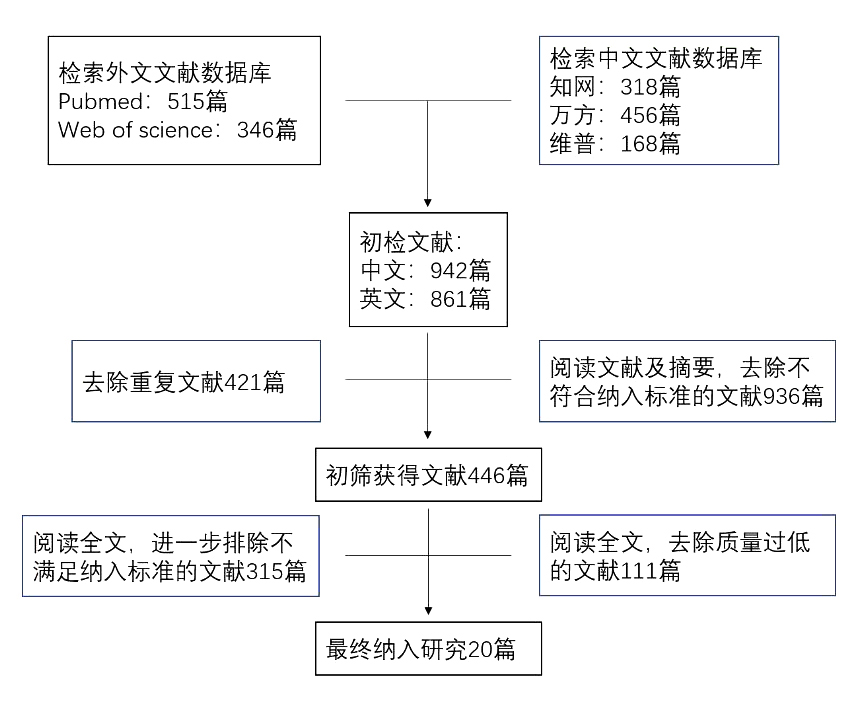
|
| 图 1 文献筛选流程 Fig 1 the flow chart of selecting process of studies |
|
|
纳入的文献中,有15个研究记录了患者的ROSC发生情况(n=23 706),其中有5个研究为随机对照试验(n=13 226),10个为非随机观察性研究(n=10 480)。因各文献之间异质性明显(P < 0.01,I2=82%),按照是否为随机对照试验进行亚组分析,异质性检验仍明显(随机对照试验组P=0.03,I2=62%,非随机观察性研究组P < 0.01,I2=85%)。采用随机效应模型进行Meta分析,结果显示使用机械心肺复苏机相对于徒手心肺复苏,差异无统计学意义(随机对照试验组RR=0.99,95%CI:0.91~1.08,P=0.86;非随机观察性研究组RR=1.20,95%CI:0.97~1.48,P=0.09)。因此,机械心肺复苏对比徒手心肺复苏,不能显著提高患者ROSC发生率(RR=1.10,95%CI:0.99~1.23,P=0.1,图 2)。
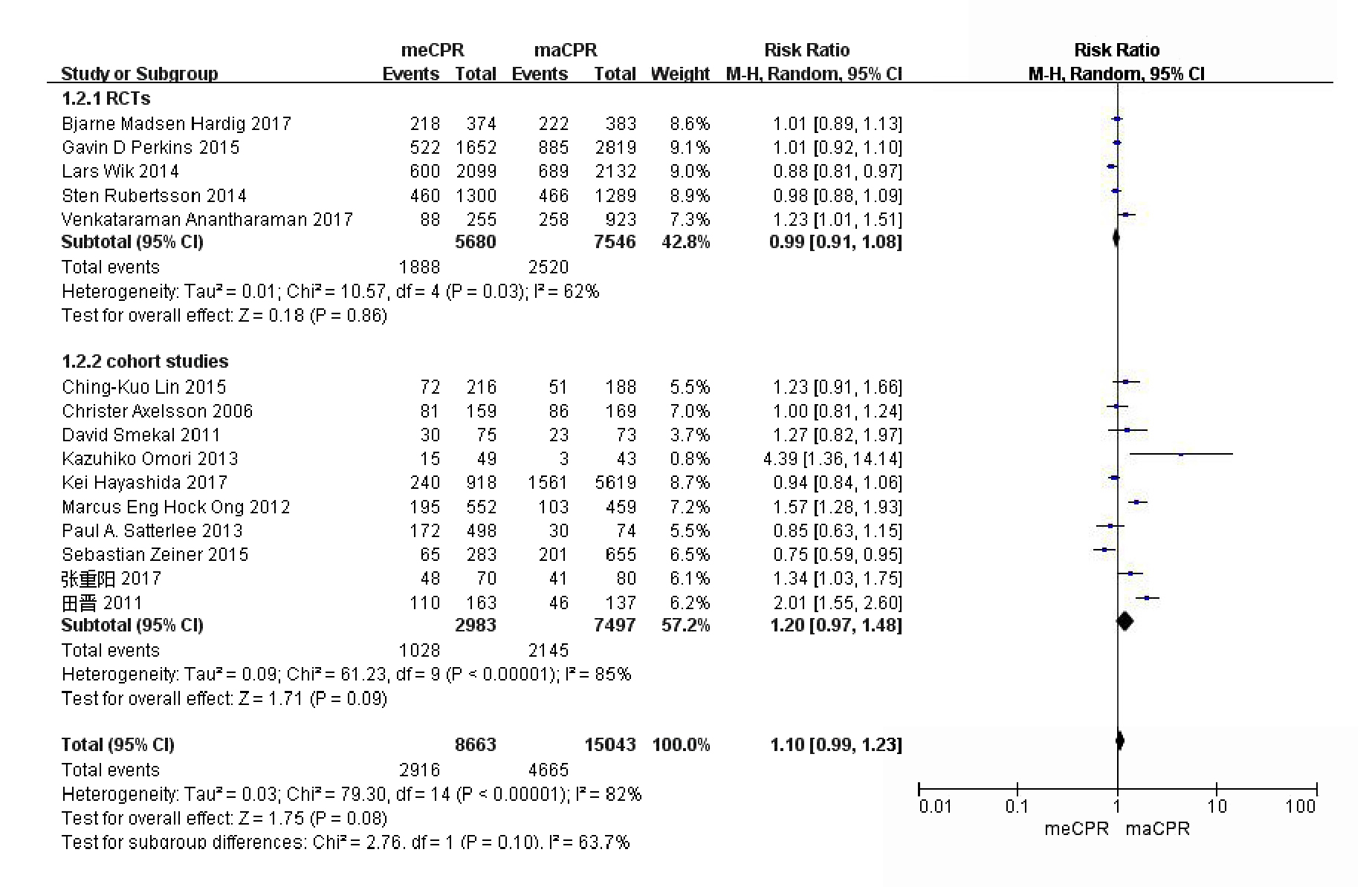
|
| 图 2 以是否为随机对照试验为亚组分析机械心肺复苏机对CA患者ROSC发生率的影响的森林图 Fig 2 The forest chart of the effect of mechanical cardiopulmonary resuscitation machine on the incidence of ROSC in patients with CA(devided by whether it was a randomized controlled trial or not) |
|
|
纳入15个研究中,有7个研究使用了Lucas心肺复苏机,有3个研究使用了AutoPulse心肺复苏机,有3个研究使用了萨勃心肺复苏机,另有2个研究混用了多种型号的心肺复苏机。我们按照使用不同心肺复苏机的型号对纳入的研究进行亚组分析,Auto Pulse组和萨勃组异质性仍然比较明显,分别为94%和73%。Lucas组(n=10 043)和AutoPulse组(n=5 334),对比徒手心肺复苏结果差异无统计学意义(Lucas组RR=1.01,95%CI:0.96~1.07,P=0.66;AutoPulse组RR=1.43,95%CI:0.81~2.52,P=0.21),萨勃组(n=854), 累计230例患者在使用心肺复苏机后发生ROSC,与徒手心肺复苏相比,结果差异有统计学意义(萨勃组RR=1.50,95%CI:1.11~2.03,P < 0.01),说明萨勃心肺复苏机可提高CA患者的ROSC发生率(图 3)。
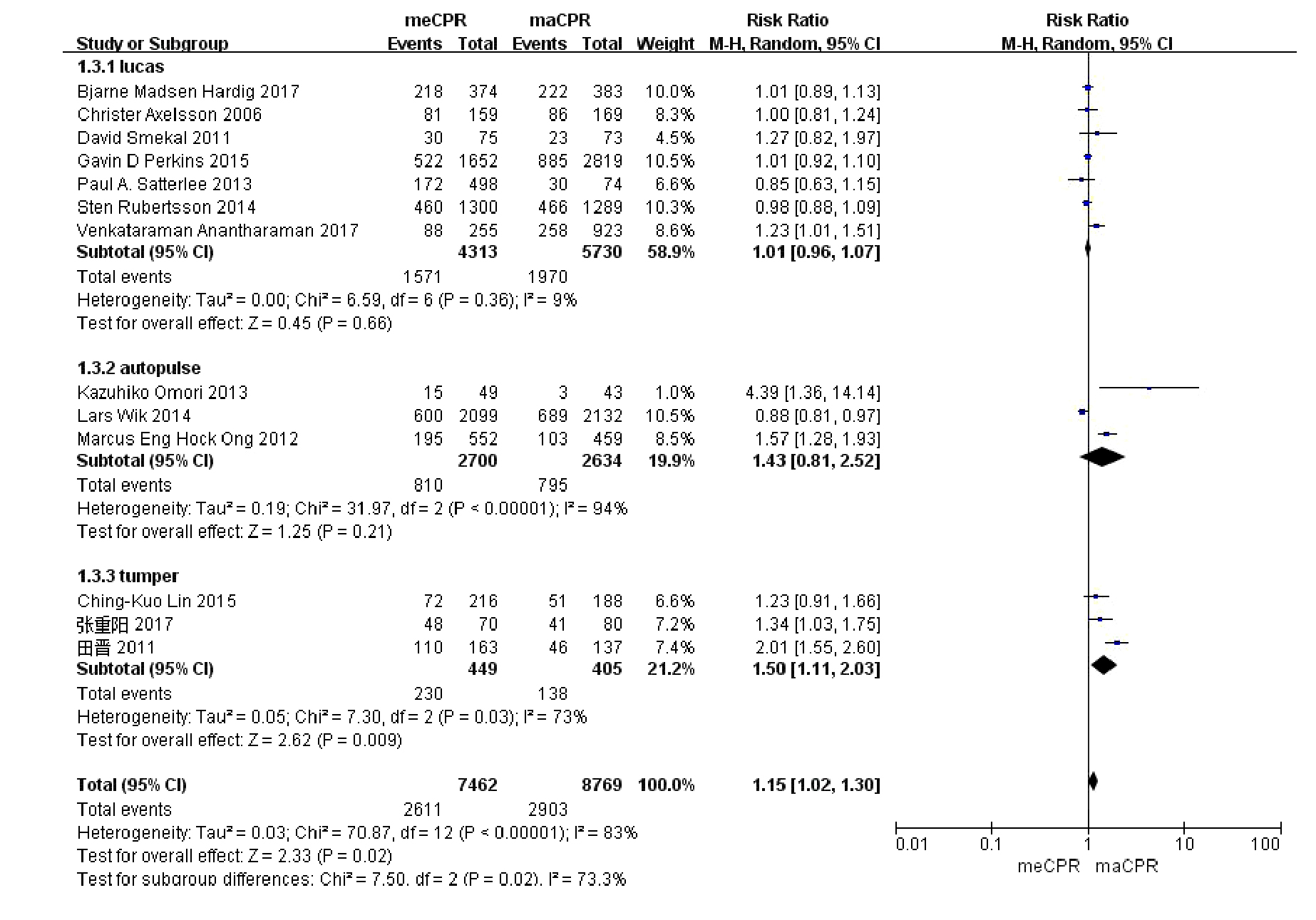
|
| 图 3 以不同的心肺复苏机类型为亚组分析机械心肺复苏机对CA患者ROSC发生率的影响的森林图 Fig 3 The forest chart of the effect of mechanical cardiopulmonary resuscitation machine on the incidence of ROSC in patients with CA (devided by different models of cardiopulmonary resuscitation machine) |
|
|
纳入的文献中,有9个研究记录了患者的入院存活情况(n=18 242),其中有2个研究为随机对照试验,另外7个研究为非随机观察性研究。在所有9个研究中,共有3 882例患者发生ROSC。因各文献之间异质性不明显(P=0.15,I2=34%),采用固定效应模型进行Meta分析,分析结果差异无统计学意义,(RR=1.01,95%CI:0.95~1.08,P=0.67,图 4)。因此认为机械心肺复苏不能显著提高患者的入院存活率。
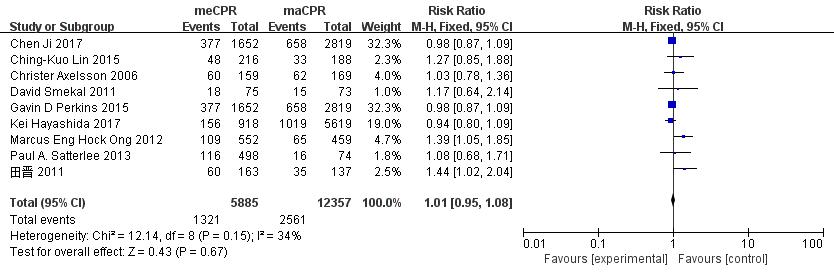
|
| 图 4 机械心肺复苏机对CA患者入院生存率的影响的森林图 Fig 4 The forest chart of the effect of mechanical cardiopulmonary resuscitation machine on admission survival rate of patients with CA |
|
|
纳入全部9个研究中,有5个研究在过程中使用了Lucas心肺复苏机,有1个研究使用了AutoPulse心肺复苏机,有2个研究使用了萨勃心肺复苏机,另有1个研究混用了多种型号的心肺复苏机。对使用Lucas心肺复苏机的研究进行亚组分析,Lucas组(n=2 357),累计948例患者在使用Lucas心肺复苏机后存活到入院,对比徒手心肺复苏未能显著提高患者的入院存活率(Lucas组RR=0.99,95%CI:0.92~1.06,P=0.71),说明Lucas心肺复苏机并不能显著改善CA患者的入院存活率(图 5)。
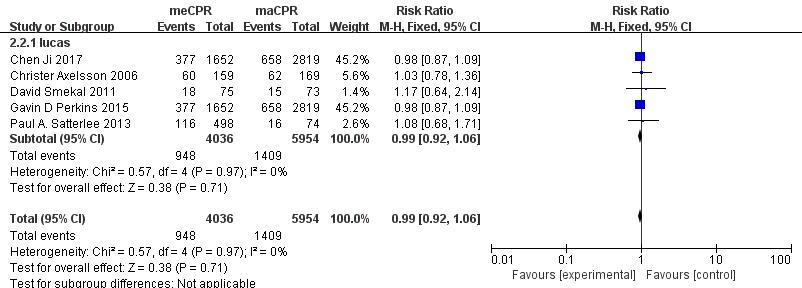
|
| 图 5 以不同的心肺复苏机类型为亚组分析机械心肺复苏机对CA患者入院生存率的影响的森林图 Fig 5 The forest chart of the effect of mechanical cardiopulmonary resuscitation machine on admission survival rate of patients with cardiac arrest (divided by different models of cardiopulmonary resuscitation machine) |
|
|
纳入的文献中,有17个研究记录了患者出院存活情况(n=28 611),其中有7个研究为随机对照试验(n=18 464),另外10个研究为非随机观察性研究(n=10 147)。因各文献之间异质性明显(P < 0.01,I2=53%),按照是否为随机对照试验进行亚组分析,异质性差异仍然较大(随机对照试验组P=0.20,I2=30%;非随机观察性研究组P < 0.01,I2=63%)。采用随机效应模型进行Meta分析,分析结果显示使用机械心肺复苏对比徒手心肺复苏结果差异无统计学意义(随机对照试验组:RR=0.92,95%CI:0.82~1.04,P=0.19;非随机观察性研究组:RR=1.20,95%CI:0.86~1.68,P=0.28)。因此认为机械心肺复苏对比徒手心肺复苏,不能显著改善CA患者的出院生存率(RR=1.00,95%CI:0.86~1.15,P=0.14,图 6)。
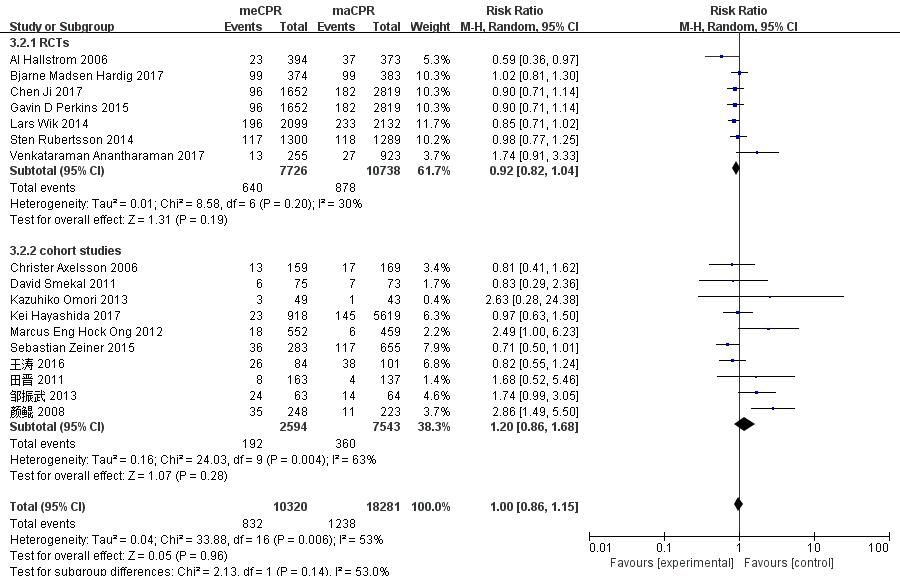
|
| 图 6 以是否为随机对照试验为亚组分析机械心肺复苏机对CA患者出院存活率的影响的森林图 Fig 6 The forest chart of the effect of mechanical cardiopulmonary resuscitation machine on discharge survival rate of patients with cardiac arrest (divided by whether a randomized controlled trial or not) |
|
|
纳入全部17个研究中,有7个研究使用了Lucas心肺复苏机,有4个研究使用了AutoPulse心肺复苏机,有4个研究使用了萨勃心肺复苏机,另有2个研究混用了多种型号的心肺复苏机。按照使用不同心肺复苏机的型号对纳入的研究进行亚组分析,异质性仍然比较明显。Lucas组(n=13 942)、AutoPulse组(n=6 101)和萨勃组(n=1 093)对比徒手心肺复苏结果差异无统计学意义(Lucas组:RR=0.96,95%CI:0.86~1.08,P=0.52;AutoPulse组:RR=0.98,95%CI:0.84~1.64,P=0.93;萨勃组:RR=1.56,95%CI:0.83~2.94,P=0.17)。总体而言,机械心肺复苏在改善CA患者的出院存活率方面,较徒手心肺复苏没有体现出优势(图 7)。
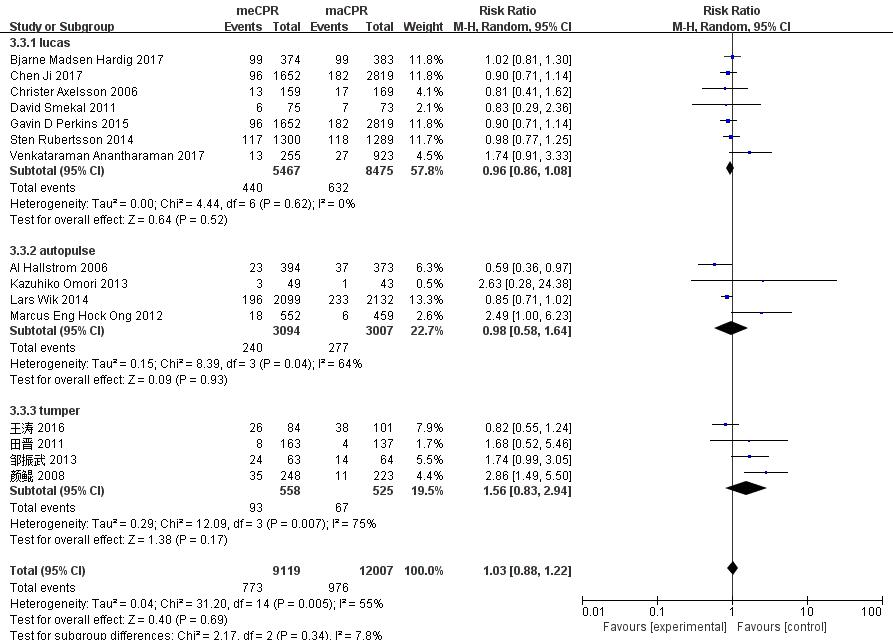
|
| 图 7 以不同的心肺复苏机类型为亚组分析机械心肺复苏机对CA患者出院生存率的影响的森林图 Fig 7 The forest chart of the effect of mechanical cardiopulmonary resuscitation machine on discharge survival rate of patients with cardiac arrest (divided by different models of cardiopulmonary resuscitation machine) |
|
|
纳入的文献中,有7个研究记录了存活患者的CPC评分(n=10 861),将CPC评分为1分或2分定义为神经功能恢复良好,其中有4个研究为随机对照试验(n=85 84),另外3个研究为非随机观察性研究(P=2 277)。因各文献之间异质性明显(P < 0.01,I2=67%),按照是否为随机对照试验进行亚组分析,异质性检验仍明显(随机对照试验组P=0.04,I2=64%;非随机观察性研究组P=0.01,I2=76%)。采用随机效应模型进行Meta分析,分析结果显示使用机械心肺复苏对比徒手心肺复苏,结果差异无统计学意义(随机对照试验组RR=0.83,95%CI:0.64~1.08,P=0.17, 非随机观察性研究组RR=1.02,95%CI:0.40~2.62,P=0.97)。总体而言,机械心肺复苏机对比徒手心肺复苏,不能显著改善患者的神经功能预后(RR=0.81,95%CI:0.61~1.06,P=0.69,图 8)。
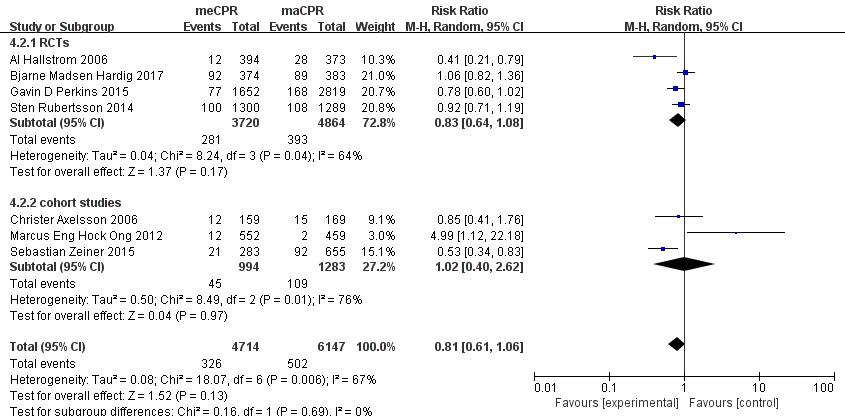
|
| 图 8 以是否为随机对照试验为亚组分析机械心肺复苏机对CA患者神经功能恢复的影响的森林图 Fig 8 The forest chart of the effect of mechanical cardiopulmonary resuscitation machine on the recovery of neurological function in patients with cardiac arrest (divided by whether a randomized controlled trial or not) |
|
|
对于CA患者,有足够的证据证明早期开始高质量的心肺复苏可以明显提高患者的生存率。由AHA组织撰写的心肺复苏指南中明确强调了胸外按压对于CA患者的重要性。在徒手胸外按压过程中,往往难以保持长期的高质量胸外按压。有研究指出,在胸外按压开始的第一分钟,有92%的按压是高质量的,而到开始的第3分钟,只有不到40%的按压是正确、高质量的[23]。而机械心肺复苏可以在整个复苏过程中保持高质量的胸外按压,而且有多个动物实验或者人体模型实验均指出,机械心肺复苏机较徒手心肺复苏可以达到更好的血流动力学效果[24]。不仅如此,机械心肺复苏机在使用过程中也可以减少中断。
上述这些优点提示机械心肺复苏应该比徒手胸外按压式心肺复苏具有更好的效果,但是本研究结果没有发现使用机械心肺复苏相较于传统徒手心肺复苏在患者生存率方面有更好的效果,这可能由于以下几个原因导致:⑴因为目前纳入分析的研究大多数只记录了患者是否发生ROSC,但是这其中对于ROSC发生的时间、发生的次数等几乎没有记录,但是患者从发病到发生ROSC的时间在本研究中具有一定的意义,虽然并没有影响患者是否存活到出院的结局,但是ROSC发生越早、次数越多,复苏效果也应该被认为更好;⑵本文纳入的大多数研究几乎没有记录从发生CA到开始心肺复苏的时间,而开始心肺复苏的时间对CA患者的预后影响极大。有研究指出发病10 min后开始心肺复苏的患者存活率几乎不到1%[25],而目前心肺复苏的现状提示旁观者心肺复苏率很低,急救系统的平均时间也比较长[26],因此可能影响CA患者的预后;⑶目前已经上市的心肺复苏机安装过程均比较繁琐,这可能会导致患者在上机过程中需要更多的中断按压,而2015年AHA的心肺复苏指南要求中断按压时间小于10 s,在目前的情况下,上机时间往往难以将时间压缩到10 s以内,因此会导致患者的预后偏差。
虽然本研究并不能证明机械心肺复苏机比徒手心肺复苏有更明显的优势,但是这也提示在后续的研究中是否可以像推广CPR技术那样去推广旁观者在院外使用机械心肺复苏机对CA患者进行复苏,以提高旁观者心肺复苏的比例和质量,进而改善CA患者的预后。另一方面,有研究表明,在行驶的救护车上,心肺复苏的主要质量指标比如按压分数、按压频率、深度、充分回弹比例等指标,均低于平地上[27],这可能与救护车上空间狭小、路况复杂难以控制身体有关,在这种特殊环境下,心肺复苏机对比徒手按压可能具有一定的优势,但是相关的研究比较少,不足以开展Meta分析,值得后续进一步研究。
本研究具有以下局限性:①纳入的研究数量可能仍较少,样本量不够大,且有些文献年代较为久远;②纳入研究的时间跨度较长,由于AHA组织每5年更新复苏指南,导致徒手胸外按压组的复苏手法存在差别,可能对研究结果造成一定的影响;③纳入的研究大多数只记录了是否对患者进行复苏或者在复苏过程中是否使用了机械心肺复苏机,缺少对于复苏质量的评估,可能导致一些偏倚;④纳入研究中,因为地区差距、各个研究中心对于患者ROSC后管理、护理等水平的差距均有可能影响患者的出院生存率以及神经功能良好率,可能会导致一些偏倚。
综上所述,机械心肺复苏与传统徒手胸外按压式心肺复苏相比,在提高CA患者的ROSC率、入院存活率、出院存活率和神经功能良好率上均没有显著优势,而且这个结果与不同厂家生产的机器型号无关。因此,在院外CA患者的抢救过程中,尚不推荐使用机械心肺复苏完全替代徒手心肺复苏。
利益冲突 所有作者均声明不存在利益冲突
| [1] | 郭继鸿. 中国心脏性猝死现状与防治[J]. 中国循环杂志, 2013, 28(5): 323-326. DOI:10.3969/j.issn.1000-3614.2013.05.002 |
| [2] | Magliocca A, Olivari D, De Giorgio D, et al. LUCAS versus manual chest compression during ambulance transport: a hemodynamic study in a porcine model of cardiac arrest[J]. J Am Heart Assoc, 2019, 8(1): e011189. DOI:10.1161/jaha.118.011189 |
| [3] | Hallstrom A, Rea TD, Sayre MR, et al. Manual chest compression vs use of an automated chest compression device during resuscitation following out-of-hospital cardiac arrest[J]. JAMA, 2006, 295(22): 2620-2628. DOI:10.1001/jama.295.22.2620 |
| [4] | Hardig BM, Lindgren E, Östlund O, et al. Outcome among VF/VT patients in the LINC (LUCAS IN cardiac arrest) trial-A randomised, controlled trial[J]. Resuscitation, 2017, 115: 155-162. DOI:10.1016/j.resuscitation.2017.04.005 |
| [5] | Ji C, Lall R, Quinn T, et al. Post-admission outcomes of participants in the PARAMEDIC trial: a cluster randomised trial of mechanical or manual chest compressions[J]. Resuscitation, 2017, 118: 82-88. DOI:10.1016/j.resuscitation.2017.06.026 |
| [6] | Lin CK, Huang MC, Feng YT, et al. Effectiveness of mechanical chest compression for out-of-hospital cardiac arrest patients in an emergency department[J]. J Chin Med Assoc, 2015, 78(6): 360-363. DOI:10.1016/j.jcma.2015.01.005 |
| [7] | Axelsson C, Nestin J, Svensson L, et al. Clinical consequences of the introduction of mechanical chest compression in the EMS system for treatment of out-of-hospital cardiac arrest-a pilot study[J]. Resuscitation, 2006, 71(1): 47-55. DOI:10.1016/j.resuscitation.2006.02.011 |
| [8] | Smekal D, Johansson J, Huzevka T, et al. A pilot study of mechanical chest compressions with the LUCAS? device in cardiopulmonary resuscitation[J]. Resuscitation, 2011, 82(6): 702-706. DOI:10.1016/j.resuscitation.2011.01.032 |
| [9] | Perkins GD, Lall R, Quinn T, et al. Mechanical versus manual chest compression for out-of-hospital cardiac arrest (PARAMEDIC): a pragmatic, cluster randomised controlled trial[J]. Lancet, 2015, 385(9972): 947-955. DOI:10.1016/s0140-6736(14)61886-9 |
| [10] | Omori K, Sato S, Sumi Y, et al. The analysis of efficacy for AutoPulse? system in flying helicopter[J]. Resuscitation, 2013, 84(8): 1045-1050. DOI:10.1016/j.resuscitation.2013.01.014 |
| [11] | Hayashida K, Tagami T, Fukuda T, et al. Mechanical cardiopulmonary resuscitation and hospital survival among adult patients with nontraumatic out-of-hospital cardiac arrest attending the emergency department: a prospective, multicenter, observational study in Japan (SOSKANTO[survey of survivors after out-of-hospital cardiac arrest in kanto area] 2012 study)[J]. J Am Heart Assoc, 2017, 6(11): e007420. DOI:10.1161/JAHA.117.007420 |
| [12] | Wik L, Olsen JA, Persse D, et al. Manual vs. integrated automatic load-distributing band CPR with equal survival after out of hospital cardiac arrest. The randomized CIRC trial[J]. Resuscitation, 2014, 85(6): 741-748. DOI:10.1016/j.resuscitation.2014.03.005 |
| [13] | Hock Ong ME, Fook-Chong S, Annathurai A, et al. Improved neurologically intact survival with the use of an automated, load-distributing band chest compression device for cardiac arrest presenting to the emergency department[J]. Crit Care, 2012, 16(4): R144. DOI:10.1186/cc11456 |
| [14] | Satterlee PA, Boland LL, Johnson PJ, et al. Implementation of a mechanical chest compression device as standard equipment in a large metropolitan ambulance service[J]. J Emerg Med, 2013, 45(4): 562-569. DOI:10.1016/j.jemermed.2013.04.012 |
| [15] | Zeiner S, Sulzgruber P, Datler P, et al. Mechanical chest compression does not seem to improve outcome after out-of hospital cardiac arrest. A single center observational trial[J]. Resuscitation, 2015, 96: 220-225. DOI:10.1016/j.resuscitation.2015.07.051 |
| [16] | Rubertsson S, Lindgren E, Smekal D, et al. Mechanical chest compressions and simultaneous defibrillation vs conventional cardiopulmonary resuscitation in out-of-hospital cardiac arrest[J]. JAMA, 2014, 311(1): 53. DOI:10.1001/jama.2013.282538 |
| [17] | Anantharaman V, Ng BL, Ang SH, et al. Prompt use of mechanical cardiopulmonary resuscitation in out-of-hospital cardiac arrest: the MECCA study report[J]. Singapore Med J, 2017, 58(7): 424-431. DOI:10.11622/smedj.2017071 |
| [18] | 张重阳, 王耀辉, 刘洪伟, 等. 基于Utstein模式下徒手CPR与萨勃心肺复苏器CPR在急诊科应用效果的比较[J]. 中华危重病急救医学, 2017, 29(10): 937-939. DOI:10.3760/cma.j.issn.2095-4352.2017.10.015 |
| [19] | 王涛, 秦俭, 王长远, 等. 徒手心肺复苏与心肺复苏机在急诊科应用的疗效比较[J]. 中国循环杂志, 2016, 31(7): 673-675. DOI:10.3969/j.issn.1000-3614.2016.07.012 |
| [20] | 田晋, 陈翠耘, 马爱军. 萨勃心肺复苏器在重症脑血管病心肺复苏中的应用[J]. 中国危重病急救医学, 2011, 23(6): 376-377. DOI:10.3760/cma.j.issn.1003-0603.2011.06.020 |
| [21] | 邹振武, 李德忠, 张春龙, 等. "萨勃"心肺复苏器和徒手标准心脏按压在心肺复苏术中成功率的比较[J]. 实用医学杂志, 2013, 29(16): 2756. DOI:10.3969/j.issn.1006-5725.2013.16.066 |
| [22] | 颜鲲, 唐国茂, 李亚勇. 1007型萨勃心肺复苏机临床应用[J]. 中国现代医学杂志, 2008, 18(1): 87-89. DOI:10.3969/j.issn.1005-8982.2008.01.024 |
| [23] | Hightower D, Thomas SH, Stone CK, et al. Decay in quality of closed-chest compressions over time[J]. Ann Emerg Med, 1995, 26(3): 300-303. DOI:10.1016/s0196-0644(95)70076-5 |
| [24] | Steinberg MT, Olsen JA, Eriksen M, et al. Haemodynamic outcomes during piston-based mechanical CPR with or without active decompression in a porcine model of cardiac arrest[J]. Scand J Trauma Resusc Emerg Med, 2018, 26(1): 31. DOI:10.1186/s13049-018-0496-z |
| [25] | 何忠杰. 论急救的时效性[J]. 中国急救医学, 2008, 28(7): 659-661. DOI:10.3969/j.issn.1002-1949.2008.07.029 |
| [26] | 孙超, 刘宁, 奚蕊. 北京城市副中心院外急救现状分析[J]. 中国急救复苏与灾害医学杂志, 2019, 14(7): 606-610. DOI:10.3969/j.issn.1673-6966.2019.07.002 |
| [27] | 褚永华, 王以文, 须欣. 自动心肺复苏机在院外心搏骤停抢救中的应用[J]. 中华急诊医学杂志, 2020, 29(1): 54-57. DOI:10.3760/cma.j.issn.1671-0282.2020.01.008 |
 2021, Vol. 30
2021, Vol. 30




