神经重症患者由于应激反应大量消耗机体的能量储备,术后需要持续的营养支持[1]。然而,由于老年患者术后机体代偿差、脑组织功能紊乱、消化系统耐受差的影响,即使采用新型整蛋白制剂进行营养,仍会出现消化道出血、肝肾功能减退、呕吐腹泻等不良反应[2-3]。为了进一步优化老年神经重症患者营养方案,本研究拟对老年患者与年轻患者术后血清白蛋白变化进行分析比较,寻找其影响因素,并探索白蛋白对各年龄组患者预后的影响。
1 资料与方法 1.1 一般资料本研究将2015年5月1日至2019年9月1日入住上海市第十人民医院神经外科的神经重症患者纳入研究,并采集其病历资料。所有患者入院后均接受了中枢神经系统相关的手术治疗,纳入本研究的患者均无绝对手术禁忌。所有患者术后在神经重症病房治疗的天数不少于5 d。术前有严重肝肾功能不全、精神疾病以及病历残缺者不予以纳入研究。
1.2 研究方案采用病例-对照的研究方法,研究对象术前均进行了充分的术前检查并排除相关手术禁忌,其委托人均签署过《手术知情同意书》。由同一名有经验的神经外科医师决定患者术后是否转入和转出神经重症病房并对各患者的诊疗方案负责。根据病情,患者在重症病房行单纯肠内营养或肠外联合肠内营养治疗,联合营养中肠外营养方式用于术后短期过渡,肠内营养为两组长期采用的营养方式。根据术后血清白蛋白水平,决定患者是否立即静脉给予人血白蛋白。营养液均由德国费森尤斯卡比华瑞公司生产,肠内营养采用整蛋白型肠内营养制剂,肠外营养采用复合营养制剂。所有患者每日热卡值均为30 kcal/kg(1 kcal=4.184 kJ),保证患者能量摄入正常,避免患者血清白蛋白不受其影响。
收集患者的年龄、性别、诊断(脑出血、脑外伤、脑肿瘤等)、术前意识水平(昏迷、清醒等)和血清白蛋白水平、前白蛋白水平、手术方式(急诊手术、择期手术)、营养方式(单纯肠内营养、肠内肠外联合营养)、术后是否立即补充人血白蛋白、气管插管术后是否保留等一般资料;详细采集术前、术后14 d内和出院时的血清白蛋白水平,其中,术后第1天、第3天、第7天、第14天必查;统计患者住院期间白蛋白补充量并随访各患者术后1个月格拉斯哥结局评分(Glasgow outcome scale,GOS)。将年龄≥65岁的患者作为试验组,年龄 < 65岁患者作为对照组,分析术后白蛋白水平的影响因素和两组间血清白蛋白变化的差异。研究所需数据由同一名研究者进行采集分析,本研究经上海市第十人民医院伦理委员会批准并取得所有研究对象的知情同意,伦理批件号为SYCM-YJKT-19-0524/01。
1.3 统计学方法采用R 3.3.1进行统计,计量资料采取t检验或秩和检验,计数资料采取χ2检验,白蛋白水平变化采用广义估计方程和广义相加混合模型拟合,白蛋白变化的影响因素由广义线性模型和广义相加模型确定,以P < 0.05为差异有统计学意义。白蛋白等因素对患者预后(术后1个月GOS)的影响,入组数据按0.75∶0.15∶0.15的比例随机分为训练集、测试集和预测集,由自动机器学习程序分析,上述过程重复5次,最终筛选出拟合较好的预测模型,明确各影响因素的权重并绘制预测集受试者工作特征(Receiver Operating Characteristic,ROC)曲线。
2 结果 2.1 一般资料汇总本研究共有病例284例,其中≥65岁患者(试验组)共85例,< 65岁患者(对照组)共199例,如表 1所示,两组间性别、入院意识、主要诊断病种、营养方式、术前血清白蛋白、前白蛋白、术后是否保留气管插管、手术类型、术后是否立即补充人血白蛋白等指标差异无统计学意义(P > 0.05)。
| 指标 | 试验组 (n=85) |
对照组 (n=199) |
统计值 | P值 |
| 男性(例, %) | 49(57.6) | 137(68.8) | 3.304 | 0.069 |
| 入院意识-昏迷(例, %) | 37(43.5) | 101(50.8) | 1.244 | 0.265 |
| 诊断(例, %) | ||||
| 脑外伤 | 22(25.9) | 51(25.6) | 0.002 | 0.964 |
| 脑出血 | 39(45.9) | 98(49.2) | 0.270 | 0.603 |
| 营养方式(例, %) | 0.947 | 0.330 | ||
| 单纯肠内 | 63(74.1) | 136(68.3) | ||
| 肠外联合肠内营养 | 22(25.9) | 63(31.7) | ||
| 术前前白蛋白正常(例, %) | 85(100) | 199(100) | 0.000 | 1.000 |
| 术前白蛋白(g/L, Mean±SD) | 34.3±5.0 | 34.9±5.4 | 0.923 | 0.367 |
| 术后保留气管插管(例, %) | 53(62.4) | 145(72.9) | 3.117 | 0.077 |
| 急诊手术(例, %) | 70(82.4) | 151(75.9) | 1.450 | 0.229 |
| 补充白蛋白(例, %) | 75(88.24) | 168(84.4) | 0.701 | 0.514 |
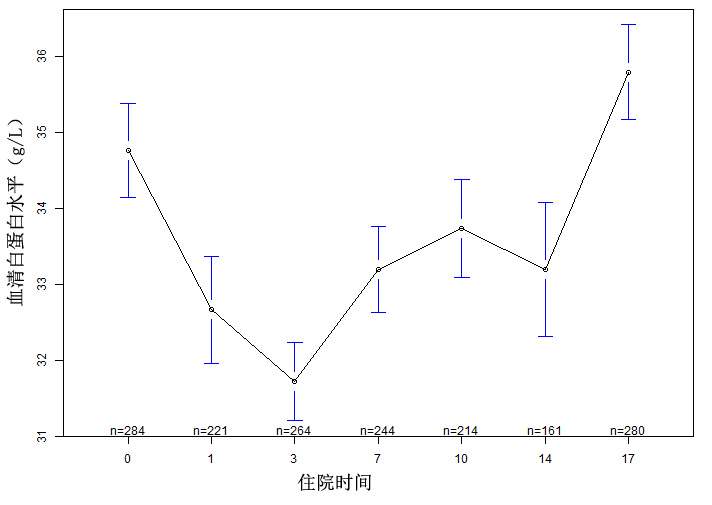
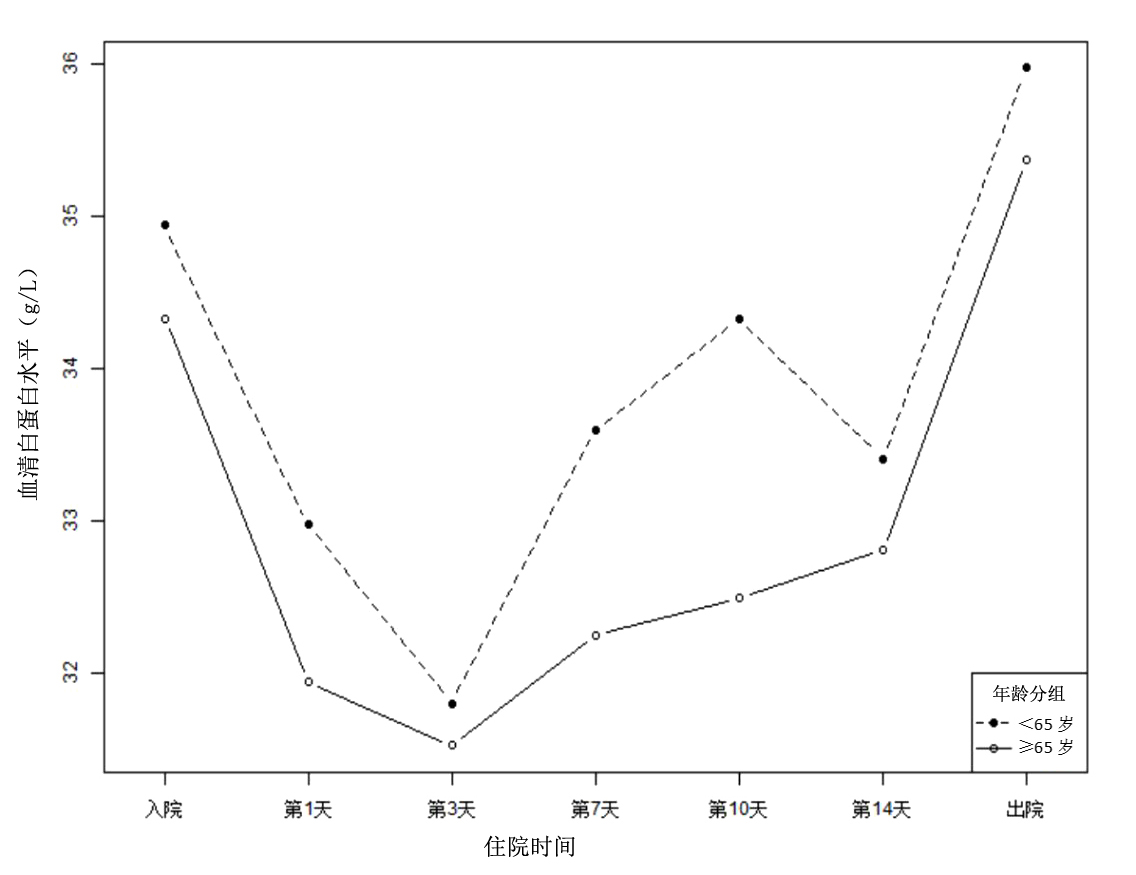
两组患者住院期间血清白蛋白水平变化差异无统计学意义,均在入院第3天出现一过性低峰,均值均低于30.0 g/L。其他各时间点白蛋白处在相对正常水平(> 30 g/L)以上(图 1~2)。广义估计方程和广义随机混合效应模型拟合过程中发现,血清白蛋白变化与患者分组、性别、营养方式和术前意识情况的关联性较强,除患者分组外,其余三个变量可作为协变量,调整过协变量的两模型结果提示,对照组患者白蛋白水平总体高于试验组,其差异有统计学意义(P=0.03),住院期间患者血清白蛋白改变趋势与性别、营养方式、术前意识的关联性差异无统计学意义,见表 2。广义混合相加方程模型分别对术后各关键时间节点的两组间白蛋白水平差异进行比较,结果表明在两组术前白蛋白水平差异无统计学意义的情况下,术后两组间在各时间点的白蛋白水平仍具有较大差异,见表 3。上述两种模型结果基本一致,模型稳定性好。
|
| 图 1 血清白蛋白变化的平均趋势及筛查人数 Fig 1 The average trend of serum albumin change and the number of screening |
|
|
|
| 图 2 两组血清白蛋白变化的平均趋势比较 Fig 2 Comparison of the average trend of serum albumin changes between the two groups |
|
|
| 变量 | 方程系数 | P值 |
| 年龄分组 | -0.91 | 0.030 |
| 性别 | 0.08 | 0.850 |
| 营养方式 | 0.21 | 0.610 |
| 术前意识水平 | 0.68 | 0.092 |
| 指标 | 未调整协变量 | 调整协变量 | |||
| 估计值(95%置信区间) | P值 | 估计值(95%置信区间) | P值 | ||
| 入院前白蛋白 | -0.8 (-1.6, 0.0) | 0.066 | -0.9 (-1.8, -0.1) | 0.035 | |
| 术后第1天白蛋白 | -2.2 (-3.0, -1.5) | < 0.01 | -2.2 (-3.0, -1.5) | < 0.01 | |
| 术后第3天白蛋白 | -3.0 (-3.7, -2.3) | < 0.01 | -3.0 (-3.7, -2.3) | < 0.01 | |
| 术后1周白蛋白 | -1.6 (-2.3, -0.8) | < 0.01 | -1.6 (-2.3, -0.8) | < 0.01 | |
| 术后第10天白蛋白 | -0.9 (-1.7, -0.2) | 0.017 | -0.9 (-1.7, -0.2) | 0.017 | |
| 术后第14天白蛋白 | -1.3 (-2.2, -0.5) | 0.002 | -1.3 (-2.2, -0.5) | 0.002 | |
| 出院时白蛋白 | 1.0 (0.3, 1.7) | 0.004 | 1.0 (0.3, 1.7) | 0.004 | |
将术后第1、3天及出院时血清白蛋白水平作为结果变量,年龄分组作为暴露变量,利用广义相加模型和广义线性方程对各基线指标进行反复筛选,最终确定术前白蛋白、脑出血诊断、手术类型是协变量,术后是否补充人血白蛋白为暴露变量和协变量的修饰因子,与上述变量具有交互作用,如表 4所示,交互作用与协变量调整后的模型中,术后是否补充白蛋白对患者术后及出院时的白蛋白水平均影响,术后第1、3天白蛋白与其成负相关,差异有统计学意义(P=0.011, P=0.001),出院时的白蛋白与其成正相关, 差异有统计学意义(P=0.047)。
| 指标 | 未调整协变量的模型 | 交互效应调整后的模型 | |||
| 估计值(95%置信区间) | P值 | 估计值(95%置信区间) | P值 | ||
| 血清白蛋白水平 | |||||
| 术后第1天 | -1.0 (-2.6, 0.5) | 0.187 | -2.3(-4.1, -0.6) | 0.011 | |
| 术后第3天 | -0.3 (-1.4, 0.9) | 0.663 | -2.0(-3.5, -0.6) | 0.001 | |
| 出院时 | -0.6 (-1.9, 0.8) | 0.414 | 1.6(0.1, 3.3) | 0.047 | |
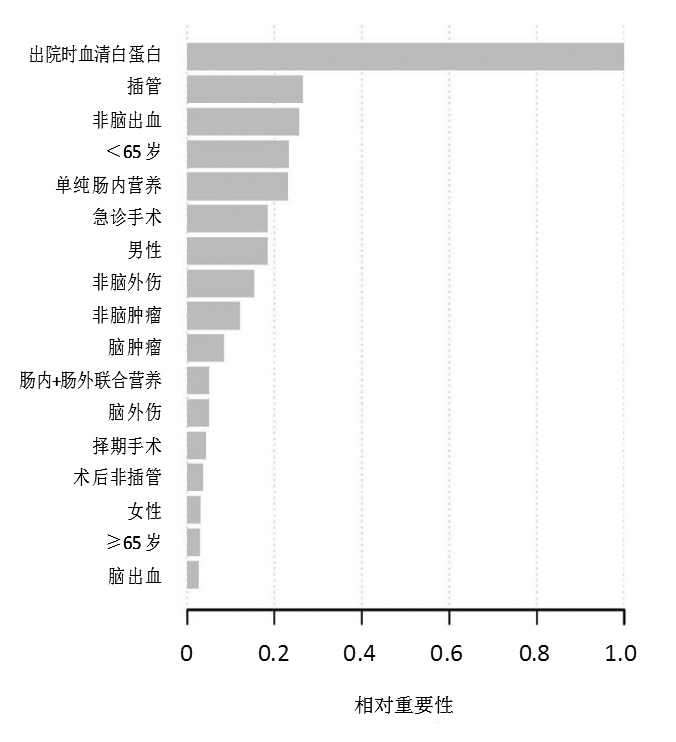
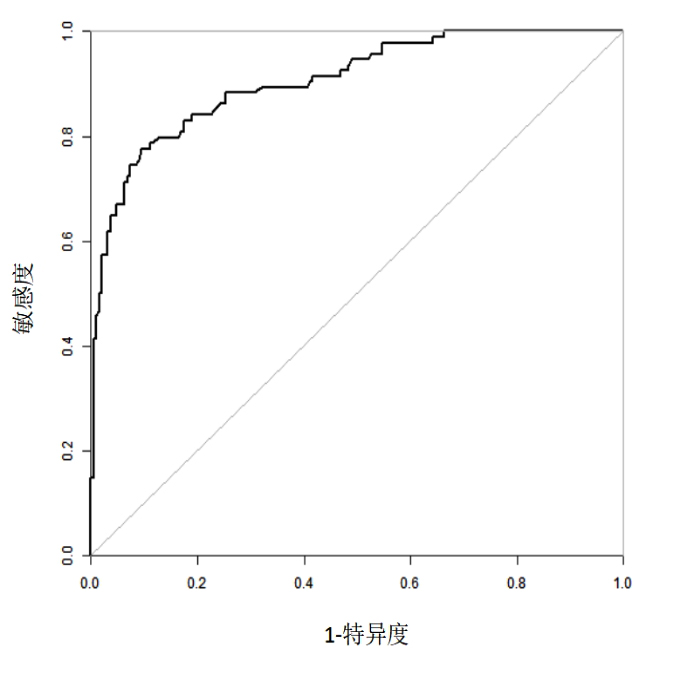
将本研究各基线指标和患者术后1个月的GOS数据纳入自动机器学习程序进行分析,发现出院时两组患者血清白蛋白水平对数比值在≤30.0 g/L的范围基本呈线性分布,在 > 30.0 g/L的范围成均匀分布(图 3),这表明出院时患者白蛋白水平偏低对术后1个月GOS有负面影响。通过机器学习模型的筛选发现极限梯度算法对模型的拟合最好,通过5折交叉验证的反复比较,并采用极限梯度算法与广义线性方程的综合模型对患者术后1个月GOS进行预测,如图 4所示,影响GOS的最主要因素为出院时白蛋白水平,而患者的年龄分组对预后结果的影响较小,该综合模型ROC曲线如图 5所示,ROC曲线下面积为0.906,特异度为93.7%,敏感度为67.0%。

|
| 图 3 出院时血清白蛋白对对数比值影响的散点图 Fig 3 Scatter plot of the effect of serum albumin on log-odds at discharge |
|
|
|
| 图 4 各GOS预测因子相对重要性 Fig 4 Relative importance of each GOS predictor |
|
|
|
| 图 5 预后预测综合模型ROC曲线 Fig 5 ROC curve of prognostic prediction model integrated |
|
|
随着医疗保障水平的提高,在神经外科的日常诊疗工作中,老年患者的比例逐年升高[4-5]。已发表的文献表明,老年神经重症患者的病死率、住院天数显著高于非神经重症患者[6]。机体应激代偿能力差、器官功能退化是其主要原因[7]。事实上,神经重症患者由于应激反应大量消耗机体的能量储备,使得其在神经外科术后需要持续的营养治疗[8]。
外科重症患者的营养方式分为肠内营养和肠外营养,肠外营养由于营养物质不能通过消化系统进入机体,长期使用容易引起代谢功能紊乱、肠黏膜萎缩、肠源性感染及消化道出血[9-10]。近年来的证据也表明,神经外科手术患者使用肠内营养作为主要的营养支持方式可获益更多[11],但由于外科患者在术后早期能量代谢较高,肠外营养在术后早期仍不可或缺,具体情况需根据患者病情来进行调整[12-13]。即便如此,受老年患者机体功能减退、脑组织损伤范围广泛、消化系统耐受差等因素的影响,与年轻人相比,老年患者更容易出现消化道出血、肝肾功能减退、呕吐、腹泻等与营养支持相关的并发症[14]。为了尝试解决神经外科术后患者肠道并发症多、吸收率低的问题,近年来临床中使用了整蛋白型肠内营养制剂,并得到了多项国际国内循证指南的推荐,与常规肠内营养制剂相比,整蛋白制剂有利于维持肠道基本功能、保护肠黏膜屏障,减少肠源性感染等消化系统并发症[15-16]。
血清白蛋白是反映机体营养状态的基本指标之一,虽然其半衰期长达21 d,无法反映一般人群的短期内营养状态,但在营养迅速消耗的神经重症人群中却具有较大的指导意义,同时,它也可以作为患者入院时一般情况的评估指标[17]。然而,目前对神经重症患者白蛋白补充的必要性存在争议,部分文献提示术后人血白蛋白的补充会导致重型颅脑外伤患者预后变差[18]。
GOS评分是1975年提出的用于评估神经外科患者预后水平的简易量表,由于其条目清晰明确,量表结构简单,评估用时短,故被临床医生广泛使用。GOS将患者预后分为:死亡(1分)、稳定的植物生存状态(2分)、严重的残疾(3分)、中度残疾(4分)、恢复良好(5分),GOS > 3分表明预后良好[19]。
然而,老年患者在整蛋白肠内营养制剂的支持治疗下营养水平变化及对预后的影响尚无明确文献报道,受传统统计学方法的影响,对老年患者的预后模型分析不够深入[20]。本研究采用整蛋白肠内营养制剂患者作为研究对象,运用广义估计方程和混合相加模型对白蛋白水平的持续变化进行危险因素和趋势分析,与传统方法不同,着重强调了白蛋白水平变化的细节与影响因素的交互作用,尤其是营养方式和静脉人血白蛋白对患者营养状态的影响。在对患者预后情况预测模型的探索中,笔者采用了自动化机器学习模型,尽可能避免了研究者对模型参数选取和调整的干预,对复杂变量情况下模型拟合与影响因素筛选具有更加积极的意义。
本研究表明,神经外科重症患者血清白蛋白在术后第3天会出现一过性降低的情况,但老年人的降低幅度大于年轻人。脑出血、急诊手术、术前白蛋白低的患者白蛋白水平下降更显著,是这一现象中的主要危险因素,即使术后立即补充人血白蛋白,这一趋势仍然存在。这可能和术后患者应激、高分解代谢、补液稀释等因素相关。老年人营养状况与年轻人相比,更易出现波动。在营养支持治疗期间,老年患者的白蛋白水平监测可能需要加强,以期保持老年患者营养状况的平稳。由于所有患者在术后第3天均出现了一过性白蛋白水平的降低,神经重症患者在术后第3天的营养支持均需要强化。从研究结果上来看,本研究中术后低白蛋白的老年患者在补充方案上显得更加积极,试验组术后第1天白蛋白水平低于对照组,而出院时的白蛋白平均水平却高于对照组。值得注意的是,在积极补充白蛋白的情况下,老年患者第3天白蛋白平均水平仍比年轻患者低,这一现象在既往研究中也有体现,造成这一情况的原因可能与老年人白蛋白储备能力较差有关,因而出现了年龄与白蛋白补充间的反向因果偏倚。进一步的机器学习模型提示,在营养状况不佳的情况下(白蛋白≤30.0 g/L),患者出院时血清白蛋白水平越高,术后1个月GOS越好,年龄对GOS评分的影响较小,这提示老年患者在补充人血白蛋白的问题上应该更加积极,在评价白蛋白补充是否获益的问题上,更应该考虑患者的长期预后结果。
本研究结果可为白蛋白表征患者营养状态及监测、神经重症患者营养方案制订提供线索和参考,由于研究中将具体的营养方案纳入到了统计模型中进行分析,一定程度上体现了笔者临床诊疗的细节,治疗的详细方案可能不具有广泛临床推广意义。此外,本研究有以下几点不足:首先为回顾性队列研究,证据强度稍显不足,但组别间基线资料一致性好,混杂偏倚的控制尚可,观察期设定较合理[14];需要测量统计的指标较多,可能产生稀释偏倚,对研究真实性产生影响[21];由于患者术后血清白蛋白变化的影响因素较多,研究的因果效应可能出现反向偏倚,再加上研究结果的生物学机制尚不明确,这一问题需要基础研究进一步讨论[22]。队列研究需要巨大的样本量作为支撑,本研究共284例患者,样本量稍显不足,结论尚需要更大样本量的研究进行验证。本研究中GOS评分具有一定的主观性,且在术后1个月时进行随访,可能造成较大的随访偏倚。
综上所述,本研究结果初步表明,老年神经重症术后患者白蛋白水平变化与年轻患者基本一致,术后第3天最低,脑出血、急诊手术、术前低白蛋白患者在术后第3天的白蛋白水平更低,出院时白蛋白的水平越高,患者预后可能越好。受老年患者机体代谢、能量储备功能减退的影响,积极补充人血白蛋白可能会对老年患者的短期血清白蛋白水平产生负面效应。但从长期预后结果来看,无论是老年还是年轻的神经重症患者,在整蛋白制剂肠内营养及必要的肠外营养支持基础上,均应采用更加积极的人血白蛋白补充策略。本研究受样本量小、混杂偏倚、随访偏倚、因果反向偏倚的影响,结果可能有一定偏差,证据强度稍显不足,尚需要更多的临床和基础研究对结论进行进一步验证。
利益冲突 所有作者均声明不存在利益冲突
| [1] | Kurtz P, Rocha EEM. Nutrition therapy, glucose control, and brain metabolism in traumatic brain injury: a multimodal monitoring approach[J]. Front Neurosci, 2020, 14: 190. DOI:10.3389/fnins.2020.00190 |
| [2] | Lenell S, Nyholm L, Lewén A, et al. Clinical outcome and prognostic factors in elderly traumatic brain injury patients receiving neurointensive care[J]. Acta Neurochir, 2019, 161(6): 1243-1254. DOI:10.1007/s00701-019-03893-6 |
| [3] | Powner DJ. In my opinion: serum albumin should be maintained during neurocritical care[J]. Neurocrit Care, 2011, 14(3): 482-488. DOI:10.1007/s12028-011-9513-z |
| [4] | Sutter R, Kaplan PW, Marsch S, et al. Early predictors of refractory status epilepticus: an international two-center study[J]. Eur J Neurol, 2015, 22(1): 79-85. DOI:10.1111/ene.12531 |
| [5] | Xie L, Peng Y, Huang K, et al. Predictive value of iron parameters in neurocritically ill patients[J]. Brain Behav, 2018, 8(12): e01163. DOI:10.1002/brb3.1163 |
| [6] | Clark SL, Levasseur-Franklin K, Pajoumand M, et al. Collaborative management strategies for drug shortages in neurocritical care[J]. Neurocrit Care, 2020, 32(1): 226-237. DOI:10.1007/s12028-019-00730-7 |
| [7] | Gipson G, Tran K, Hoang C, et al. Comparison of enteral ethanol and benzodiazepines for alcohol withdrawal in neurocritical care patients[J]. J Clin Neurosci, 2016, 31: 88-91. DOI:10.1016/j.jocn.2016.02.028 |
| [8] | Guan J, Karsy M, Brock AA, et al. Vitamin D status and 3-month Glasgow Outcome Scale scores in patients in neurocritical care: prospective analysis of 497 patients[J]. J Neurosurg, 2018, 128(6): 1635-1641. DOI:10.3171/2017.2.JNS163037 |
| [9] | Liang YD, Zhang YN, Li YM, et al. Identification of frailty and its risk factors in elderly hospitalized patients from different wards: a cross-sectional study in China[J]. Clin Interv Aging, 2019, 14: 2249-2259. DOI:10.2147/CIA.S225149 |
| [10] | Mousavian SZ, Pasdar Y, Ranjbar G, et al. Randomized controlled trial of comparative hypocaloric vs full-energy enteral feeding during the first week of hospitalization in neurosurgical patients at the intensive care unit[J]. JPEN J Parenter Enteral Nutr, 2020, 44(8): 1475-1483. DOI:10.1002/jpen.1782 |
| [11] | Schulte PJ, Warner DO, Martin DP, et al. Association between critical care admissions and cognitive trajectories in older adults[J]. Crit Care Med, 2019, 47(8): 1116-1124. DOI:10.1097/ccm.0000000000003829 |
| [12] | 姚梅琪, 封秀琴, 郭芝廷, 等. 危重患者早期肠内营养支持剂量选择的meta分析[J]. 中华急诊医学杂志, 2018, 27(8): 866-871. DOI:10.3760/cma.j.issn.1671-0282.2018.08.010 |
| [13] | 傅近, 陈振, 陈先震, 等. 神经重症患者早期联合营养临床疗效研究[J]. 中华急诊医学杂志, 2019, 28(3): 311-318. DOI:10.3760/cma.j.issn.1671-0282.2019.03.008 |
| [14] | Zhang L, Hu W, Cai Z, et al. Early mobilization of critically ill patients in the intensive care unit: a systematic review and meta-analysis[J]. PLoS One, 2019, 14(10): e0223185. DOI:10.1371/journal.pone.0223185 |
| [15] | Tuncay P, Arpaci F, Doganay M, et al. Use of standard enteral formula versus enteric formula with prebiotic content in nutrition therapy: a randomized controlled study among neuro-critical care patients[J]. Clin Nutr ESPEN, 2018, 25: 26-36. DOI:10.1016/j.clnesp.2018.03.123 |
| [16] | 卓芬, 肖华, 黄娟娟, 等. 血清白蛋白及中性粒细胞/淋巴细胞比值预测创伤性脑出血患者预后的价值[J]. 中国急救医学, 2019, 39(5): 408-411. DOI:10.3969/j.issn.1002-1949.2019.05.002 |
| [17] | 江稳强, 张轶钦, 曾红科. 人血白蛋白防治脑水肿的现状与展望[J]. 中华急诊医学杂志, 2016, 25(12): 1219-1222. DOI:10.3760/cma.j.issn.1671-0282.2016.12.001 |
| [18] | Yoshida M, Satoh A, Lin JB, et al. Extracellular vesicle-contained eNAMPT delays aging and extends lifespan in mice[J]. Cell Metab, 2019, 30(2): 329-342. DOI:10.1016/j.cmet.2019.05.015 |
| [19] | Gao Q, Yuan F, Yang XA, et al. Development and validation of a new score for predicting functional outcome of neurocritically ill patients: The INCNS score[J]. CNS Neurosci Ther, 2020, 26(1): 21-29. DOI:10.1111/cns.13134 |
| [20] | DeSimone JC, Archer DB, Vaillancourt DE, et al. Network-level connectivity is a critical feature distinguishing dystonic tremor and essential tremor[J]. Brain, 2019, 142(6): 1644-1659. DOI:10.1093/brain/awz085 |
| [21] | Semmlack S, Tschudin-Sutter S, Widmer AF, et al. Independent impact of infections on the course and outcome of status epilepticus: a 10-year cohort study[J]. J Neurol, 2016, 263(7): 1303-1313. DOI:10.1007/s00415-016-8140-1 |
| [22] | Riker RR, Gagnon DJ, Hatton C, et al. Valproate protein binding is highly variable in ICU patients and not predicted by total serum concentrations: A case series and literature review[J]. Pharmacotherapy, 2017, 37(4): 500-508. DOI:10.1002/phar.1912 |
 2021, Vol. 30
2021, Vol. 30




