脓毒症是一种因宿主对感染反应失调引起的危及生命的器官功能障碍疾病[1]。每年全球脓毒症患者人数超过1 900万,在目前的治疗手段下,病死率约30%~50%[2-4]。肝脏通过清除细菌、分泌细胞因子和调节代谢在全身感染时免疫防御的调节中发挥着重要的作用,在脓毒症中处于中心地位[5]。当脓毒症诱发脓毒性休克发生时,机体合并严重的循环、细胞和代谢紊乱,其死亡风险明显增加[6]。感染、炎症、微循环的衰竭和药物治疗都会损害肝脏功能,严重时甚至发生肝衰竭,肝脏的损伤严重影响脓毒症患者的预后。因此,对脓毒症患者疾病严重程度和预后情况的正确评估有利于患者得到积极治疗。
急诊脓毒症病死率(mortality in emergency department sepsis,MEDS)评分由于评分系统简单,操作性强,是急诊科快速判断脓毒症患者预后的主要工具,其分值越大,代表患者的预后越差[7-8]。但也有研究提出MEDS预测患者病死率的能力并不可靠[9],这可能和MEDS的评分具有一定的主观性有关。因此,本研究希望能够发现更简便可行的指标,进一步提高临床医生对脓毒症患者预后的评估能力。血氨水平是临床上一个简单易测的指标,肝脏是清除血氨的主要器官。本研究通过对脓毒症患者的临床资料及血液检查结果进行回顾性分析,旨在探讨血氨在脓毒症短期和长期病死率(1年)中的评估价值,进而为临床工作提供指导意见。
1 资料与方法 1.1 一般资料纳入2017年6月至2018年5月于四川大学华西医院急诊科收治的脓毒症患者,进行回顾性分析,纳入标准:年龄≥18岁,且诊断符合2001年美国胸科医师协会/危重病医学会(ACCP/ SCCM)共识会议的诊断标准[10]。排除标准包括:年龄小于18岁,慢性肝病史、消化道出血等影响血氨水平的疾病及失访(电话号码空号及电话号码更换)的对象。该研究符合《赫尔辛基宣言》,并经四川大学华西医院人类伦理委员会批准[编号:2020(279)]。
1.2 数据收集所有患者均为入院后立即检查血常规(日本,希森美康公司,XN9000)、生化指标(瑞士,罗氏,生化分析仪Cobas C702)、凝血常规(日本,希森美康,CS5100)等指标,收集患者的性别、年龄、身高、体质量等信息,根据患者进入急诊科的病史、呼吸频率、血氧饱和度、血压、血常规、CT(德国,西门子公司,SOMA TOM Definition As+)结果等信息进行MEDS评分。截至2019年5月对所有对象进行电话随访,并记录患者1周后、4周后、12周和1年后的生存情况。
1.3 统计学方法所有数据用SPSS 26.0软件(SPSS Inc,Chicago,IL,USA)进行分析。正态分布数据以均数±标准差(Mean±SD)表示,组间两两比较采用独立样本t检验(年龄、心率、呼吸、体温、血氨、β羟基丁酸、MEDS评分),四格表数据采用卡方检验(性别)进行分析。应用受试者操作特性(ROC)曲线评估脓毒症病死率预测的准确性,比较ROC曲线下面积(AUC),根据临界值计算阳性似然比(PLR)、阴性似然比(NLR)、阳性预测值(PPV)和阴性预测值(NPV)。采用logistic回归模型探讨血氨与MEDS评分联合应用的价值。
2 结果 2.1 一般人口学资料和临床特点研究最初纳入患者85例,失访5例,最终总计纳入80例患者,所有研究对象的基线特征如表 1所示。纳入男性50例,女性30例,年龄(55.86±15.19)岁,自患者收入急诊科以来,1周后存活52例,死亡28例,4周后存活37例,死亡43例,12周后存活33例,死亡47例,1年后仅存活32例,总计死亡48例。不同时间点的两组研究对象在年龄、性别、呼吸、心率、体温和APACHEⅡ评分差异均无统计学意义(P > 0.05),生存期大于1年的患者的SOFA评分更低(P < 0.05)。生存期大于1年的患者的MEDS的评分较死亡患者的更低(P < 0.05)。数据分析发现在1周、4周、2周和1年观察时间点上,死亡患者的乳酸水平均较存活患者的更高(P < 0.05)。
| 组别 | 人数 | 年龄(岁) | 性别(男/女) | 心率(次/min) | 呼吸(次/min) | 体温(℃) | 血氨(μmol/L) | β羟基丁酸(mmol/L) | 乳酸(mmol/L) | APACHE Ⅱ评分 | SOFA评分 | MEDS评分 |
| 脓毒症总数 | 80 | 55.86±15.19 | 50/30 | 115.10±24.32 | 27.60±17.79 | 37.10±0.02 | 91.26 ± 60.55 | 0.55±0.70 | 4.27±4.03 | 22.79±6.50 | 11.10±3.84 | 10.65 ± 3.50 |
| 总死亡人数 | 48 | 57.44±15.58 | 31/17 | 114.04±22.60 | 24.92±7.48 | 37.03±0.99 | 105.77±71.14 | 0.49±1.05 | 4.93±4.76 | 23.71±7.16 | 11.81±3.73 | 11.52±3.41 |
| 1周存活组 | 52 | 56.75±15.16 | 31/21 | 114.85±25.76 | 28.80±21.19 | 37.20±1.03 | 77.64±35.82 | 0.55±1.04 | 3.38±2.47 | 22.50±5.62 | 10.50±3.47 | 10.15±3.76 |
| 1周死亡组 | 28 | 54.21±15.39 | 19/9 | 115.57±21.85 | 25.36±8.38 | 36.92±0.98 | 116.57±85.33a | 0.54±0.59 | 5.90±5.63a | 23.32±7.98 | 12.26±4.33 | 11.57±2.95 |
| 4周存活组 | 37 | 54.70 ±15.26 | 22/15 | 114.84±26.37 | 30.65±24.68 | 37.20±1.00 | 71.19 ± 32.53 | 0.34±0.51 | 3.30±2.35 | 21.30±5.20 | 10.35±3.65 | 9.62±3.34 |
| 4周死亡组 | 43 | 56.86±15.24 | 28/15 | 115.33±22.73 | 24.98±7.60 | 37.01±1.00 | 108.53±73.00a | 0.73±1.10a | 5.10±4.93a | 24.07±7.27 | 11.76±3.94 | 11.54±3.52a |
| 12周存活组 | 33 | 52.88±14.72 | 19/14 | 116.21±26.71 | 31.21±26.03 | 37.22±1.05 | 69.21±28.84 | 0.34±0.54 | 3.22±2.30 | 21.39±5.09 | 10.12±3.80 | 9.39±3.35 |
| 12周死亡组 | 47 | 57.96±15.32 | 31/16 | 114.32±22.76 | 25.06±7.49 | 37.20±1.00 | 106.75±71.59a | 0.70±1.06a | 5.00±4.78a | 23.77±7.23 | 11.80±3.77 | 11.53±3.77a |
| 1年存活组 | 32 | 53.50±14.51 | 19/13 | 116.69±27.00 | 31.63±26.33 | 37.20±1.06 | 69.50±29.25 | 0.34±0.55 | 3.27±2.32 | 21.41±5.17 | 10.06±3.84 | 9.34±3.39 |
| 1年死亡组 | 48 | 57.44±15.58 | 31/17 | 114.04±22.60 | 24.92±7.48 | 37.03±0.99 | 105.77±71.14a | 0.69±1.05 | 4.93±4.76a | 23.71±7.16 | 11.81±3.73a | 11.52±3.41a |
| 注:与同一时间点的存活组的血氨水平相比较,aP < 0.05 | ||||||||||||
研究观察到1周后死亡的患者的血氨水平比存活患者显著升高[(116.57±85.33)μmol/L vs(77.64±35.82)μmol/L, t=-2.866, P=0.005],这种现象在4周后[(108.53±73.00)μmol/L vs(71.19±32.53)μmol/L, t=-2.874, P=0.005]、12周后[(106.75±71.59)μmol/L vs (69.21±28.84)μmol/L, t=-2.850, P=0.006]和1年后[(105.77±71.14)μmol/L vs(69.50±29.25)μmol/L, t=-2.730, P=0.008]仍可观察到(表 1)。
2.3 血氨对脓毒症患者不同时间点病死率的预测价值ROC曲线分析显示,血氨预测研究对象1周、4周、12周和1年后死亡的AUC分别为0.668(95%CI: 0.542~0.793, P=0.014)、0.706(95%CI: 0.593~0.819, P=0.002)、0.705(95%CI: 0.592-0.818, P=0.002)、0.697(95%CI: 0.582~0.811, P=0.003)(图 1),MEDS预测研究对象1周、4周、12周和1年后死亡的AUC分别为0.638(95%CI: 0.514~0.762, P=0.043)、0.645(95%CI: 0.523~0.766, P=0.026)、0.662(95%CI: 0.540~0.784, P=0.014)、0.663(95%CI: 0.541~0.788, P=0.013),乳酸预测研究对象1周、4周、12周和1年后死亡的AUC分别为0.648(95%CI: 0.526~0.771, P=0.029)、0.614(95%CI: 0.491~0.738, P=0.079)、0.629(95%CI: 0.503~0.775, P=0.051)、0.614(95%CI: 0.486~0.742, P =0.085)。数据显示血氨预测下ROC曲线面积更大,即血氨预测能力较MEDS或乳酸单独预测更优。
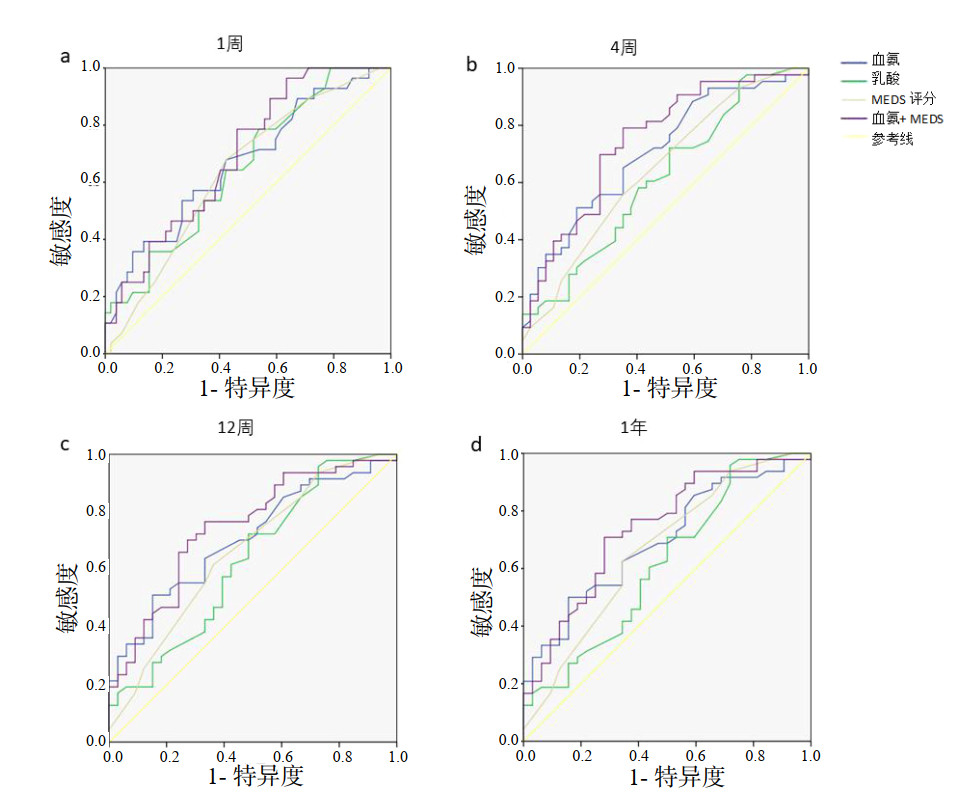
|
| 图 1 血氨、MEDS、乳酸及血氨联合MEDS在1周、4周、12周及1年时,预测脓毒症患者病死率的受试者工作特征曲线下面积 Fig 1 Area under ROC Curve for predicting mortality in sepsis patients at 1 week, 4 weeks, 12 weeks, and 1 year for serum ammonia, MEDS, lactic acid and blood ammonia combined with MEDS |
|
|
为了进一步研究血氨水平的临床使用价值,使用logistic回归和受试者工作曲线探讨了血氨与MEDS评分表的联合使用,结果显示,当预测急诊科中脓毒症患者1周、4周、12周及1年的病死率时,血氨联合MEDS评分的AUC均大于单独血氨或单独MEDS评分的AUC(均P < 0.05,表 2),也大于乳酸预测患者预后的AUC值。同时,数据分析的结果显示,虽然两者联用后改善了敏感度和阴性似然比,但是血氨单独的阳性似然比更优(表 3)。
| 指标 | AUC | P值 | 95%CI |
| 1周 | |||
| 血氨 | 0.668 | 0.014 | 0.542~0.793 |
| MEDS | 0.638 | 0.043 | 0.514~0.762 |
| 乳酸 | 0.648 | 0.029 | 0.526~0.771 |
| 血氨+MEDS | 0.693 | 0.005 | 0.578~0.809 |
| 4周 | |||
| 血氨 | 0.706 | 0.002 | 0.593~0.819 |
| MEDS | 0.645 | 0.026 | 0.523~0.766 |
| 乳酸 | 0.614 | 0.079 | 0.491~0.738 |
| 血氨+MEDS | 0.746 | < 0.01 | 0.637~0.855 |
| 12周 | |||
| 血氨 | 0.705 | 0.002 | 0.592~0.818 |
| MEDS | 0.662 | 0.014 | 0.540~0.784 |
| 乳酸 | 0.629 | 0.051 | 0.503~0.755 |
| 血氨+MEDS | 0.744 | < 0.01 | 0.635~0.845 |
| 1年 | |||
| 血氨 | 0.697 | 0.003 | 0.582~0.811 |
| MEDS | 0.663 | 0.013 | 0.541~0.788 |
| 乳酸 | 0.614 | 0.085 | 0.486~0.742 |
| 血氨+MEDS | 0.739 | < 0.01 | 0.628~0.850 |
| 指标 | 敏感度 | 特异度 | 阳性似然比 | 阴性似然比 | 临界值 |
| 1周 | |||||
| 血氨 | 0.536 | 0.731 | 1.993 | 0.635 | 92 μmol/L |
| MEDS | 0.679 | 0.577 | 1.605 | 0.556 | 10 |
| 乳酸 | 0.786 | 0.462 | 1.461 | 0.463 | 2.15 mmol/L |
| 血氨+MEDS | 0.964 | 0.365 | 1.518 | 0.099 | 0.233 |
| 4周 | |||||
| 血氨 | 0.512 | 0.811 | 2.709 | 0.602 | 92 μmol/L |
| MEDS | 0.558 | 0.649 | 1.590 | 0.681 | 11.5 |
| 乳酸 | 0.721 | 0.486 | 1.403 | 0.574 | 2.15 mmol/L |
| 血氨+MEDS | 0.791 | 0.649 | 2.254 | 0.322 | 0.447 |
| 12周 | |||||
| 血氨 | 0.511 | 0.848 | 3.362 | 0.577 | 92 μmol/L |
| MEDS | 0.617 | 0.636 | 1.695 | 0.602 | 10 |
| 乳酸 | 0.723 | 0.515 | 1.491 | 0.538 | 2.15 mmol/L |
| 血氨+MEDS | 0.766 | 0.667 | 2.300 | 0.351 | 0.513 |
| 1年 | |||||
| 血氨 | 0.500 | 0.844 | 3.205 | 0.592 | 92 μmol/L |
| MEDS | 0.625 | 0.656 | 1.817 | 0.572 | 10 |
| 乳酸 | 0.958 | 0.281 | 1.332 | 0.149 | 1.35 mmol/L |
| 血氨+MEDS | 0.708 | 0.719 | 2.520 | 0.406 | 0.574 |
脓毒症是一种发病率和病死率都很高的疾病,脓毒症患者早期预后评价一直是研究的热点,对患者的疾病严重程度和预后情况的正确评估有利于患者得到更积极的治疗进而获益[4, 11-13]。MEDS评分是急诊快速判断脓毒症患者预后的工具,但是由于具有主观性,在可靠性上存在争议,因此本研究想探寻一种简单有用的生物标记物来提高临床医生对脓毒症的风险评估和预后评估的能力。在脓毒症期间,感染本身炎症反应的高活性、微循环的衰竭以及治疗的不良反应都是会造成肝脏不同程度的功能障碍,进而影响患者病死率,本研究通过评估患者血氨的水平并比较MEDS评分、乳酸在预测患者1周、4周、12周及1年内病死率的能力,探讨了血氨在急诊重症监护病房的脓毒症患者短期和长期病死率评估中的价值。
本研究结果发现,与收入急诊科后1周、4周、12周和1年后存活的患者相比,死亡的患者最初的血氨水平更高,这提示血氨与脓毒症患者生存情况可能存在某种联系。MEDS评分是预测脓毒症患者短期和长期病死率的有用工具[14-15],本研究的ROC曲线分析也证实了MEDS评分对脓毒症患者1周、4周、12周和1年内的病死率均有较强的预测作用(AUC > 0.6,P < 0.05)。本研究观察到在这四个不同的时间点,血氨对脓毒症患者病死率的预测较MEDS评分准确性更高(AUC值更大),尤其是血氨联合MEDS评分的准确度更高,这可能是因为MEDS的评分体系中带有主观因素,例如,对研究对象是否患有终末期疾病的判断,这可能会影响MEDS评分的总体准确性,而血氨作为客观检测指标具有使用优势。同时本研究观察到,虽然血氨的准确度和特异度更高,但是其敏感度不及MEDS评分,当血氨联合MEDS评分后敏感度达最高,这有利于临床医生更早发现死亡风险较大的患者,以便采取更积极的治疗方式,这些结果提示血氨用于预测急诊科中脓毒症患者的近期和长期预后都具有较高的准确性,而与MEDS评分的联合使用可以进一步提高其敏感度和临床使用价值。此外,近期许多研究显示乳酸对于脓毒症患者的预后判断有较大价值[16-18],本研究的结果与之前的结论一致,同时本研究发现,尤其是血氨与联合MEDS评分后,在预测患者预后情况上较乳酸有更好的准确性,且在1周、4周、12周时血氨联合MEDS评分的预测的敏感度较乳酸更优。
本研究的局限性:首先,样本量有限,无法提供脓毒症不同严重程度下的数据;其次,为单中心研究,在进行大样本前瞻性多中心研究之前,其结果不能进行推广。
综上所述,本研究表明血氨是评价急诊科脓毒症患者短期和1年预后的一个有价值的指标,与MEDS评分的联用可以进一步提高预测患者病死率的准确度和敏感度。
利益冲突 所有作者均声明不存在利益冲突
| [1] | Napolitano LM. Sepsis 2018: definitions and guideline changes[J]. Surg Infect, 2018, 19(2): 117-125. DOI:10.1089/sur.2017.278 |
| [2] | Prescott HC, Angus DC. Postsepsis morbidity[J]. JAMA, 2018, 319(1): 91. DOI:10.1001/jama.2017.19809 |
| [3] | Blanco J, Muriel-Bombín A, Sagredo V, et al. Incidence, organ dysfunction and mortality in severe sepsis: a Spanish multicentre study[J]. Crit Care, 2008, 12(6): 1-14. DOI:10.1186/cc7157 |
| [4] | Rivers E, Nguyen B, Havstad S, et al. Early goal-directed therapy in the treatment of severe sepsis and septic shock[J]. N Engl J Med, 2001, 345(19): 1368-1377. DOI:10.1056/nejmoa010307 |
| [5] | Strnad P, Tacke F, Koch A, et al. Liver—guardian, modifier and target of sepsis[J]. Nat Rev Gastroenterol Hepatol, 2017, 14(1): 55-66. DOI:10.1038/nrgastro.2016.168 |
| [6] | Shankar-Hari M, Phillips GS, Levy ML, et al. Developing a new definition and assessing new clinical criteria for septic shock[J]. JAMA, 2016, 315(8): 775. DOI:10.1001/jama.2016.0289 |
| [7] | 陈坤, 单红卫. 常用危重症评分在脓毒症预后评价中的应用[J]. 中国急救医学, 2014(8): 679-682. DOI:10.3969/j.issn.1002-1949.2014.08.003 |
| [8] | 彭春红, 李云, 张湘燕, 等. MEDS评分结合血清降钙素原对脓毒症早期诊断和预后价值的评价[J]. 贵州医药, 2014, 38(6): 487-490. |
| [9] | Jones AE, Saak K, Kline JA. Performance of the mortality in emergency department sepsis score for predicting hospital mortality among patients with severe sepsis and septic shock[J]. Am J Emerg Med, 2008, 26(6): 689-692. DOI:10.1016/j.ajem.2008.01.009 |
| [10] | Levy MM, Fink MP, Marshall JC, et al. 2001 SCCM/ESICM/ACCP/ATS/SIS international sepsis definitions conference[J]. Intensive Care Med, 2003, 29(4): 530-538. DOI:10.1007/s00134-003-1662-x |
| [11] | Yin Q, Liu B, Chen YX, et al. The role of soluble thrombomodulin in the risk stratification and prognosis evaluation of septic patients in the emergency department[J]. Thromb Res, 2013, 132(4): 471-476. DOI:10.1016/j.thromres.2013.08.011 |
| [12] | Xiao K, Su LX, Yan P, et al. Α-1-acid glycoprotein as a biomarker for the early diagnosis and monitoring the prognosis of Sepsis[J]. J Crit Care, 2015, 30(4): 744-751. DOI:10.1016/j.jcrc.2015.04.007 |
| [13] | Shapiro NI, Wolfe RE, Moore RB, et al. Mortality in emergency department sepsis (MEDS) score: a prospectively derived and validated clinical prediction rule[J]. Crit Care Med, 2003, 31(3): 670-675. DOI:10.1097/01.ccm.0000054867.01688.d1 |
| [14] | Shapiro NI, Howell MD, Talmor D, et al. Mortality in Emergency Department Sepsis (MEDS) score predicts 1-year mortality[J]. Crit Care Med, 2007, 35(1): 192-198. DOI:10.1097/01.ccm.0000251508.12555.3e |
| [15] | Carpenter CR, Keim SM, Upadhye S, et al. Risk stratification of the potentially septic patient in the emergency department: the mortality in the emergency department sepsis (MEDS) score[J]. J Emerg Med, 2009, 37(3): 319-327. DOI:10.1016/j.jemermed.2009.03.016 |
| [16] | 刘杨, 马少林, 王学斌, 等. 降钙素原、D-二聚体与乳酸对脓毒血症患者预后评估的临床价值研究[J]. 内科急危重症杂志, 2011, 17(1): 17-8, 23. DOI:10.3969/j.issn.1007-1024.2011.01.006 |
| [17] | 曾文美, 毛璞, 黄勇波, 等. 脓毒症预后影响因素分析及预后价值评估[J]. 中国中西医结合急救杂志, 2015, 22(2): 118-123. DOI:10.3969/j.issn.1008-9691.2015.02.003 |
| [18] | 吕艳超, 李刘. 脓毒血症患者乳酸清除率、红细胞分布宽度和血乳酸水平及与预后的关系[J]. 中国现代医学杂志, 2020, 30(12): 22-26. DOI:10.3969/j.issn.1005-8982.2020.12.004 |
 2021, Vol. 30
2021, Vol. 30




