2 浙江大学医学院附属杭州市第一人民医院重症医学科, 杭州 310006;
3 浙江中医药大学第一临床医学院, 杭州 310053
2 Department of Intensive Care Medicine, Affiliated Hangzhou First People's Hospital, Zhejiang University School of Medicine, Hangzhou 310000;
3 The First Clinical College of Zhejiang Chinese Medical University, Hangzhou 310053
心肺复苏(cardiopulmonary resuscitation, CPR)是抢救心搏骤停患者的重要手段。研究资料显示院外心脏骤停患者的生存率仅1.6%[1],院内心脏骤停的平均生存率也仅23.7%[2]。对于那些对标准心肺复苏反应较差的患者,ECPR可能是最后的选择。国外研究表明[3-5],ECPR可以有效重建患者的呼吸和循环,为患者的恢复创造机会,国内的专家共识[6]也推荐对于那先病因可逆的患者常规CPR无效时,在排除禁忌证的情况下可启动ECPR抢救流程。然而,目前国内ECPR的开展仍处于初始阶段,开展的单位有限,患者例数均不多,抢救的成功率也不高。因此,本文拟对本中心及合作单位开展的60多例ECPR患者进行回顾,结合目前发表的研究做一总结,探讨影响ECPR成功的因素以期进一步提高ECPR的质量,提高此类患者的抢救成功率。
1 资料与方法 1.1 一般资料回顾性研究方法,纳入2014年9月至2019年9月收住金华市中心医院及杭州市第一人民医院接受体外心肺复苏的心搏骤停患者。纳入标准:(1)心搏骤停的患者;(2)传统心肺复苏15 min未恢复自主循环;(3)开展ECMO辅助的心肺复苏。排除标准:(1)严重外伤;(2)无法控制的出血;(3)终末期肿瘤;(4)无法逆转的脑损害;(5)家属不愿意行ECMO辅助;(6)年龄大于75周岁。本研究经金华市中心医院伦理委员会批准[2020-291-001]。
1.2 研究方法收集患者的一般资料以及ECMO相关的资料进行回顾性分析,包括:心搏骤停地点、性别、年龄、体质量、身体质量指数(body mass index, BMI)、既往病史、心搏骤停原因、上机时血管活性药物使用量、感染情况、SOFA评分、APACHE Ⅱ评分、并发症情况、ECPR前实验室检查结果、上机情况、置管位置、复苏时间、ECMO流量、ECMO运行时间。通过比较存活患者与死亡患者的临床资料探寻影响抢救成功率的因素,通过COX回归分析寻找影响患者预后的危险因素。
1.3 统计学方法数据统计采用SPSS 22.0统计学软件包处理,计量资料以均数±标准差(Mean ± SD)表示,计数资料采用χ2检验,理论频数小于5时采用校正χ2检验,当理论频数小于1时采用Fisher’s精确概率法,组间比较采用两独立样本的t检验以及Mann-Whitney U检验,采用COX回归进行危险因素的筛查,先采用enter法进行逐个筛选,再采用enter法进行校正,采用Kaplan-Meier方法绘制生存曲线,以P<0.05为差异有统计学意义。
2 结果 2.1 患者的一般情况本研究共纳入接受ECPR抢救的患者60例,其中男性45例,女性15例,院外心搏骤停16例,院内心搏骤停44例,存活组年龄(47±17)岁,死亡组年龄(50±16)岁;两组患者一般资料的比较,见表 1。
| 指标 | 存活 | 死亡 | P值 |
| 患者数量 | 21 | 39 | |
| 心搏骤停地点 | |||
| 院内 | 19 | 25 | 0.028 |
| 院外 | 2 | 14 | |
| 性别 | |||
| 男性 | 16 | 29 | 0.876 |
| 女性 | 5 | 10 | |
| 年龄(岁) | 47±17 | 50±16 | 0.458 |
| 体质量(kg) | 65.5±15.1 | 72.1±12.8 | 0.267 |
| BMI(kg/m2) | 22.3±5.2 | 24.6±3.8 | 0.168 |
| 既往病史 | |||
| 高血压 | 9 | 8 | 0.067 |
| 糖尿病 | 4 | 4 | 0.577 |
| 冠心病 | 2 | 1 | 0.576 |
| 心搏骤停原因 | |||
| 心肌梗死 | 12 | 25 | 0.597 |
| 心肌炎 | 6 | 5 | 0.248 |
| 肺栓塞 | 3 | 7 | 0.939 |
| 其他 | 0 | 2 | 0.537 |
| 血管活性药 | |||
| 去甲肾上腺素[μg/(kg·min)] | 3.2±3.3 | 6.8±4.2 | 0.001 |
| 多巴酚丁胺[μg/(kg·min)] | 1.1±3.0 | 2.0±4.4 | 0.505 |
| 感染 | |||
| 血流感染 | 8 | 20 | 0.329 |
| 肺部感染 | 5 | 25 | 0.003 |
| 呼吸机相关性肺炎 | 5 | 10 | 0.251 |
| 腹腔感染 | 0 | 5 | 0.221 |
| 重症评分 | |||
| SOFA评分 | 7±1 | 11±3 | 0.001 |
| APACHE Ⅱ评分 | 14±3 | 20±5 | 0.001 |
| 并发症 | |||
| 穿刺处出血 | 3 | 7 | 0.939 |
| 脑出血 | 0 | 3 | 0.495 |
| 下肢缺血 | 5 | 12 | 0.568 |
| 急性肾衰竭 | 12 | 30 | 0.111 |
| 消化道大出血 | 0 | 7 | 0.100 |
| 注:BMI体质量指数;体质量为估计体质量;血管活性药物为ECMO上机后血管活性药物使用量;血流感染为血培养结果阳性;肺部感染指影像学提示肺部存在感染;呼吸机相关性肺炎是指机械通气48 h后至拔管后48 h内出现的肺炎;腹腔感染是指患者感染源来源于腹腔;重症评分为患者入院时评分;存活指存活至出院 | |||
两组患者在肌钙蛋白I、谷草转氨酶、PH、血乳酸方面差异有统计学意义,在白细胞、血红蛋白、血小板、总胆红素、APTT方面差异无统计学意义,ECPR前患者实验室检查指标见表 2。
| 指标 | 存活 | 死亡 | P值 |
| 肌钙蛋白I(ng/mL) | 8.02±4.12 | 18.80±7.50 | 0.011 |
| 白细胞(109/L) | 10.11±6.52 | 11.75 ±8.12 | 0.545 |
| 血红蛋白(g/L) | 90.30±30.42 | 96.06±32.11 | 0.203 |
| 血小板(109/L) | 205.92±92.16 | 235.56±125.66 | 0.306 |
| 谷草转氨酶(U/L) | 150.56±460.18 | 90.38±181.20 | 0.041 |
| 总胆红素(μmol/L) | 15.18 ±4.97 | 16.55±18.80 | 0.126 |
| APTT(s) | 42.16±21.75 | 43.36±22.90 | 0.899 |
| pH | 7.14±0.23 | 6.96±0.20 | 0.022 |
| 血乳酸(mmol/L) | 12.50±5.41 | 14.25±5.84 | 0.031 |
| 注:APTT活化部分凝血活酶时间;pH血气分析中的酸碱度;所有取值为ECPR前最差值 | |||
两组患者上机地点如下:急诊室33例,导管室11例,重症监护室11例,院外5例,57例选择股动脉置管,3例选择腋动脉置管,两组患者复苏至上机完成的时间比较差异有统计学意义(P<0.05),两组患者ECMO运行时间比较差异有统计学意义(P<0.05),两组患者ECMO情况比较见表 3。
| 指标 | 存活 | 死亡 | P值 |
| 上机地址 | |||
| 急诊室 | 13 | 20 | 0.430 |
| 导管室 | 4 | 7 | |
| 重症监护室 | 2 | 9 | |
| 外院 | 2 | 3 | |
| 动脉插管位置 | |||
| 股动脉 | 21 | 36 | 0.495 |
| 颈动脉 | 0 | 3 | |
| 复苏至上机完成时间(min) | 53.0±28.5 | 105.4±105.1 | 0.011 |
| ECMO流量(L/min) | 3.5±0.5 | 3.4±0.7 | 0.570 |
| ECMO运行时间(h) | 86.0±44.1 | 115.4±47.2 | 0.022 |
| 注:存活指存活至出院 | |||
60例患者的中位生存时间为42 d,见图 1。院外心搏骤停、非可复心律,发生肺部感染、ECMO支持时间较长、初始去甲肾上腺素的剂量较大、SOFA评分高的患者预后越差,其中院外心搏骤停、发生肺部感染、长时间ECMO支持、初始去甲肾上腺素的剂量大、SOFA评分高是患者死亡的独立危险因素,见表 4。
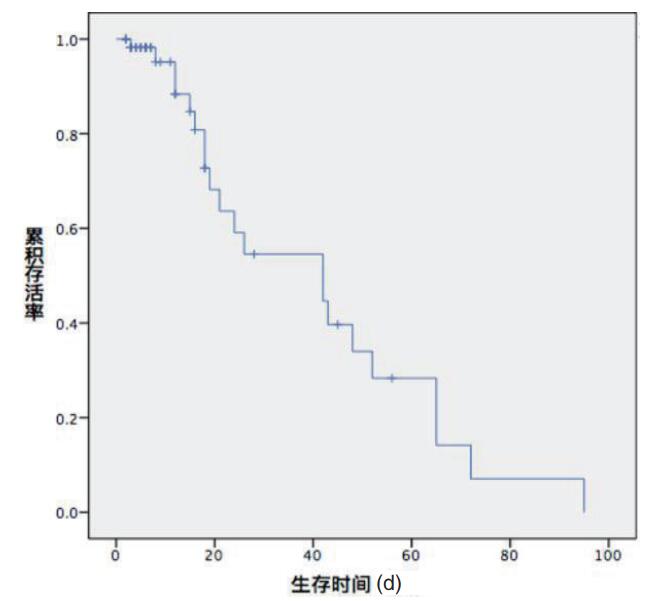
|
| 图 1 所有患者的Kaplan-Meier生存曲线 Fig 1 Kaplan-Meier survival curve of all the patients |
|
|
| 指标 | 未校正 | 校正 | |||||
| HR | 95%CI | P值 | HR | 95%CI | P值 | ||
| 是否为院外心搏骤停 | 0.022 | 0.002-0.315 | 0.005 | 0.023 | 0.002-0.320 | 0.005 | |
| 是否为可复心律 | 2.344 | 0.747-7.352 | 0.144 | ||||
| 是否肺部感染 | 0.070 | 0.014-0.350 | 0.001 | 0.068 | 0.013-0.350 | 0.001 | |
| ECMO支持时间 | 0.982 | 0.966-0.998 | 0.028 | 0.982 | 0.966-0.998 | 0.025 | |
| 去甲肾上腺素剂量 | 0.790 | 0.655-0.954 | 0.014 | 0.803 | 0.660-0.977 | 0.028 | |
| SOFA评分 | 0.466 | 0.276-0.788 | 0.004 | 0.478 | 0.275-0.830 | 0.009 | |
| APACHE Ⅱ评分 | 0.059 | 0.766-0.877 | 0.053 | ||||
目前心搏骤停的抢救成功率仍然是较低的。ECPR为心搏骤停患者的抢救提供了新的思路和方法,然而,ECPR在我国发展的时间较短,开展该技术的单位也较少,导致患者的病例数不多,因此,国内医生对ECPR的认识也相对较少。目前国内还没有相关的研究报道关于ECPR的实施经验。通过本研究,笔者发现院外心搏骤停的患者较院内心搏骤停的患者预后更差,从复苏到完成ECMO机器运行的时间越长患者的预后越差,患者一开始去甲肾上腺素的使用剂量越大,SOFA评分越高,预后越差,在ECMO支持期间发生肺部感染,ECMO长时间持续支持的患者预后往往较差。
院外心搏骤停的患者往往无人目击,心搏停止时间较长,有效复苏时间较短,因此,预后往往较差,即使经过有效的循环辅助,相对于院内心搏骤停的患者而言,这部分患者病死率也是明显升高的。这与Chiwon等[13]研究发现的一致,在他们的研究中纳入了7项研究进行Meta分析,结果发现院内心搏骤停的患者存活至出院的比例较院外心搏骤停患者明显升高(P=0.003)。影响ECPR成功的因素很多,除了患者的来源以外,患者初始疾病的严重程度也是个关键因素。
SOFA评分是重症医学科内用来评估患者疾病严重程度的常用工具,评分越高意味着疾病越重,往往患者的预后更差,这在接受ECMO支持的患者也是适用的。这与Sung等[7-8]的研究结果是一致的。在他们的研究中死亡患者初始的SOFA评分明显高于存活患者的评分。此外,初始去甲肾上腺素的使用是患者循环稳定性的一个客观指标,剂量越大意味着患者循环稳定性更差,这类患者的预后往往也就越差。在ECMO完成转流之前还有两个影响预后的关键因素,既从CPR到转流的时间以及患者的初始心律,从CPR到ECMO转流,这段时间称为低血流时间,在这段时间内患者的灌注往往是不足的,胸外按压产生的心排血量没有办法满足患者的全身灌注,这个时间越长意味着患者脏器功能损害越大,那么患者的可恢复性也就越差。这跟Tae等[9-10]的研究是一致的。另一方面患者一开始的心律也很关键,大量的研究表明,如果患者一开始为可复心律(室速、室颤)那么结局往往较非可复心律(停搏、无脉性室速)的患者更好[3, 11]。但在我们的研究中,关于可复性心律对患者存活的影响本研究的统计结果差异无统计学意义,这有可能是患者的数量不够多,P值取值太过严格造成的。从临床意义以及他人的研究去评估,早期表现为可复心律的患者往往比非可复心律患者预后更好。
ECPR完成以后,影响患者结局的就是支持期间的管理。其中很重要的一项内容就是感染的防控。接受ECMO支持的患者本身免疫功能较差,很容易发生感染,一旦发生感染无疑会加重患者的病情,使其预后进一步变差,这跟Biffi等[15]的研究结果是一致的。在他们的研究中作者发现ECMO支持期间医院获得性感染会使患者的死亡风险增加38%~63%,血流感染是死亡的独立危险因子,发生血流感染患者的死亡概率是未发生血流感染患者的3倍。笔者在开展ECPR技术的早期由于技术的不成熟导致血流感染的发生率也相对较高,后期改进以后血流感染的发生率较前明显下降。除了感染,ECMO支持的时间也是一个重要的因素。在本研究中ECMO支持的时间越长患者的预后越差,这与Tae等[9]的研究结果不同,在他们的研究中存活患者的ECMO支持时间较死亡患者更长。产生这一差异的原因笔者认为,一方面是样本的选择存在一定的差异,另一方面是在分析危险因素的过程中踢除了ECMO支持时间小于48 h的患者,这类患者由于病情相对危重,48 h之内基本上已经死亡。将这部分患者纳入分析,笔者认为并不合理,而在他们的研究中死亡患者的ECMO支持的平均时间仅35 h,这部分患者在短时间内已经死亡,ECMO是昂贵而且创伤较大的操作,考虑这些因素,这部分患者是否应该使用ECMO使个值得思考的问题。此外,结合本研究,患者ECMO支持的时间越长,表明患者的可恢复越差,而且ECMO是创伤较大的操作,支持时间越长,自然感染的概率越高,病死率也会越高。
ECPR是高度有创而且费用高昂的操作,因此病例的选择非常重要。选择院内心搏骤停的患者,或者有人目击的,经他人有效复苏的患者,SOFA评分低的患者,初始去甲肾上腺素相对小的患者并且患者的初始心律为可复心律是提高抢救成功率的关键。在ECPR实施的阶段,从CPR到ECMO转流的时间越短,患者存活概率越大,因此,一方面在CPR未能有效使患者复苏时,在排除禁忌的情况下应尽早启动ECPR[6],不过对于尽早,目前的研究并没有明确的界限,大部分中心提及较多的时间节点为10~20 min,在这个时间段内,传统CPR未能使患者恢复自主循环,应当启动ECPR以减少低灌注对患者造成的损害。另一方面,操作技术也很关键。熟练的完成操作,尽早的给患者提供灌注,也是提高抢救成功率的关键所在,有的研究显示,在他们中心大部分的患者置管可以在10 min内完成。
在完成ECPR流程以后,影响抢救成功率的关键就变成了患者的管理。感染是管理过程中需要预防的重要内容,在重症医学科,很多患者的死亡都是感染导致的。ECPR后的患者免疫力较其他患者差,接触感染的机会又比一般患者多,感染的概率较一般患者明显增加。因此,预防性使用抗生素,或者在患者发生感染以后适当的抗生素升级从而预防和控制感染的发生是很有必要的事情。目前没有关于ECPR患者感染防控的指南,我们认为从护理细节着手,积极预防肺部感染和血流感染是提高患者抢救成功率的关键。
利益冲突 所有作者均声明不存在利益冲突
| [1] | Mawani M, Kadir MM, Azam I, et al. Epidemiology and outcomes of out-of-hospital cardiac arrest in a developing country-a multicenter cohort study[J]. BMC Emerg Med, 2016, 16(1): 28. DOI:10.1186/s12873-016-0093-2 |
| [2] | Chan PS, Krein SL, Tang FM, et al. Resuscitation practices associated with survival after in-hospital cardiac arrest: a nationwide survey[J]. JAMA Cardiol, 2016, 1(2): 189-197. DOI:10.1001/jamacardio.2016.0073 |
| [3] | Ahn C, Kim W, Cho Y, et al. Efficacy of extracorporeal cardiopulmonary resuscitation compared to conventional cardiopulmonary resuscitation for adult cardiac arrest patients: a systematic review and meta-analysis[J]. Sci Rep, 2016, 6: 34208. DOI:10.1038/srep34208 |
| [4] | Huang SC, Wu ET, Wang CC, et al. Eleven years of experience with extracorporeal cardiopulmonary resuscitation for paediatric patients with in-hospital cardiac arrest[J]. Resuscitation, 2012, 83(6): 710-714. DOI:10.1016/j.resuscitation.2012.01.031 |
| [5] | Kim SJ, Kim HJ, Lee HY, et al. Comparing extracorporeal cardiopulmonary resuscitation with conventional cardiopulmonary resuscitation: a meta-analysis[J]. Resuscitation, 2016, 103: 106-116. DOI:10.1016/j.resuscitation.2016.01.019 |
| [6] | 中国老年医学学会急诊医学分会. 成人体外膜肺氧合辅助心肺复苏(ECPR)实践路径[J]. 中华急诊医学杂志, 2019, 28(10): 1197-1203. DOI:10.3760/cma.j.issn.1671-0282.2019.10.005 |
| [7] | Park SB, Yang JH, Park TK, et al. Developing a risk prediction model for survival to discharge in cardiac arrest patients who undergo extracorporeal membrane oxygenation[J]. Int J Cardiol, 2014, 177(3): 1031-1035. DOI:10.1016/j.ijcard.2014.09.124 |
| [8] | Han SJ, Kim HS, Choi HH, et al. Predictors of survival following extracorporeal cardiopulmonary resuscitation in patients with acute myocardial infarction-complicated refractory cardiac arrest in the emergency department: a retrospective study[J]. J Cardiothorac Surg, 2015, 10: 23. DOI:10.1186/s13019-015-0212-2 |
| [9] | Ha TS, Yang JH, Cho YH, et al. Clinical outcomes after rescue extracorporeal cardiopulmonary resuscitation for out-of-hospital cardiac arrest[J]. Emerg Med J, 2017, 34(2): 107-111. DOI:10.1136/emermed-2015-204817 |
| [10] | Grunau B, Reynolds J, Scheuermeyer F, et al. Relationship between time-to-ROSC and survival in out-of-hospital cardiac arrest ECPR candidates: when is the best time to consider transport to hospital?[J]. Prehosp Emerg Care, 2016, 20(5): 615-622. DOI:10.3109/10903127.2016.1149652 |
| [11] | Ryu JA, Cho YH, Sung K, et al. Predictors of neurological outcomes after successful extracorporeal cardiopulmonary resuscitation[J]. BMC Anesthesiol, 2015, 15: 26. DOI:10.1186/s12871-015-0002-3 |
 2021, Vol. 30
2021, Vol. 30




