2 武汉大学第二临床学院 430071
2 Second Clinical School, Wuhan University, Wuhan 430071, China
心肺复苏(cardiopulmonary resuscitation,CPR)是拯救心脏骤停患者的重要技术。尽早、高质量的胸外按压是实施CPR的关键,对于心脏骤停后循环恢复及生存至关重要[1]。胸外按压质量受到众多因素的影响,如救援者自身特征(性别、身高[2]、体质量、肌肉质量[3]等)。即使专业救援者,随着按压时间延长,疲劳程度增加,胸外按压质量也会下降[4],因此建议团队成员每2 min交换以保证按压质量[5]。但频繁交换使CPR过程的中断与患者的生存率及预后呈负相关[6]。2015年美国心脏协会(American Heart Association, AHA)对高质量CPR提出更加严格的要求,包括正确按压位置、深度、频率、回弹与间停时间[1]。在新型冠状病毒肺炎(COVID-19)疫情期间,重症患者可因呼吸衰竭、心肌受损、休克等发生心脏骤停[7-8]。由于病毒主要通过呼吸道飞沫和接触传播,且人群普遍易感[9],AHA最新指南中要求所有救援人员在实施CPR时穿戴个人防护装备,包括N95口罩[10]。但已有研究表示,佩戴N95口罩会增加呼吸阻力,减少气流交换[11],导致医护人员出现头痛等影响工作效率的不适[12-13]。目前,尚无研究表明在心肺复苏过程中,佩戴N95口罩对操作者按压质量的影响。因此,本研究通过在模拟人上实施CPR,研究佩戴N95口罩是否会对医务人员的胸外按压质量和疲劳程度产生影响。
1 资料与方法 1.1 一般资料本试验基于《2015年美国AHA心肺复苏及心血管急救指南》施行胸外按压,获得武汉大学中南医院伦理委员会审批同意,审批号为2020041K。在武汉大学中南医院内招募近两年内获得AHA基础生命支持(basic life support, BLS)认证的医护人员为志愿者。志愿者均被充分告知研究目的和内容,知情同意后纳入研究。大于60岁、身体残疾、高血压、关节疼痛等影响胸外按压的志愿者被排除。记录每个参与者的性别、年龄、身高、体质量,职业(医生或护士)和职业年限。
1.2 样本量根据一项模拟人研究中有关2 min深度达标率的数据[14],估计佩戴外科口罩组(surgical masks, SM组)与佩戴N95口罩组(N95组)在2 min内的深度达标率有50%的统计学差异,假设α为0.05,β为0.2,power为0.9,采用R function power t检验进行样本量估计,则需要70名参与者,最终本研究纳入了80名参与者,以防止由于各种原因导致的退出。
1.3 实验方案根据2015年AHA心肺复苏指南,由AHA BLS认证的导师对所有参与者针对CPR,特别是单人高质量胸外按压技巧进行45 min回顾后,指导每位参与者进行30 min的单人单纯胸外按压练习,并以通过BLS认证的技能测试为准。通过随机数字法将参与者按1:1分为两组,SM组胸外按压时佩戴外科口罩(恒东医疗器械有限公司,河南,中国),N95组胸外按压时佩戴N95口罩(8210Plux, 3M公司, 美国),进行2 min单人单纯胸外按压。记录每位操作者胸外按压前后的生理参数和Borg疲劳评分(由参与者按照Borg疲劳评分表上的疲劳程度数据分级进行自我评分)。试验流程见图 1。
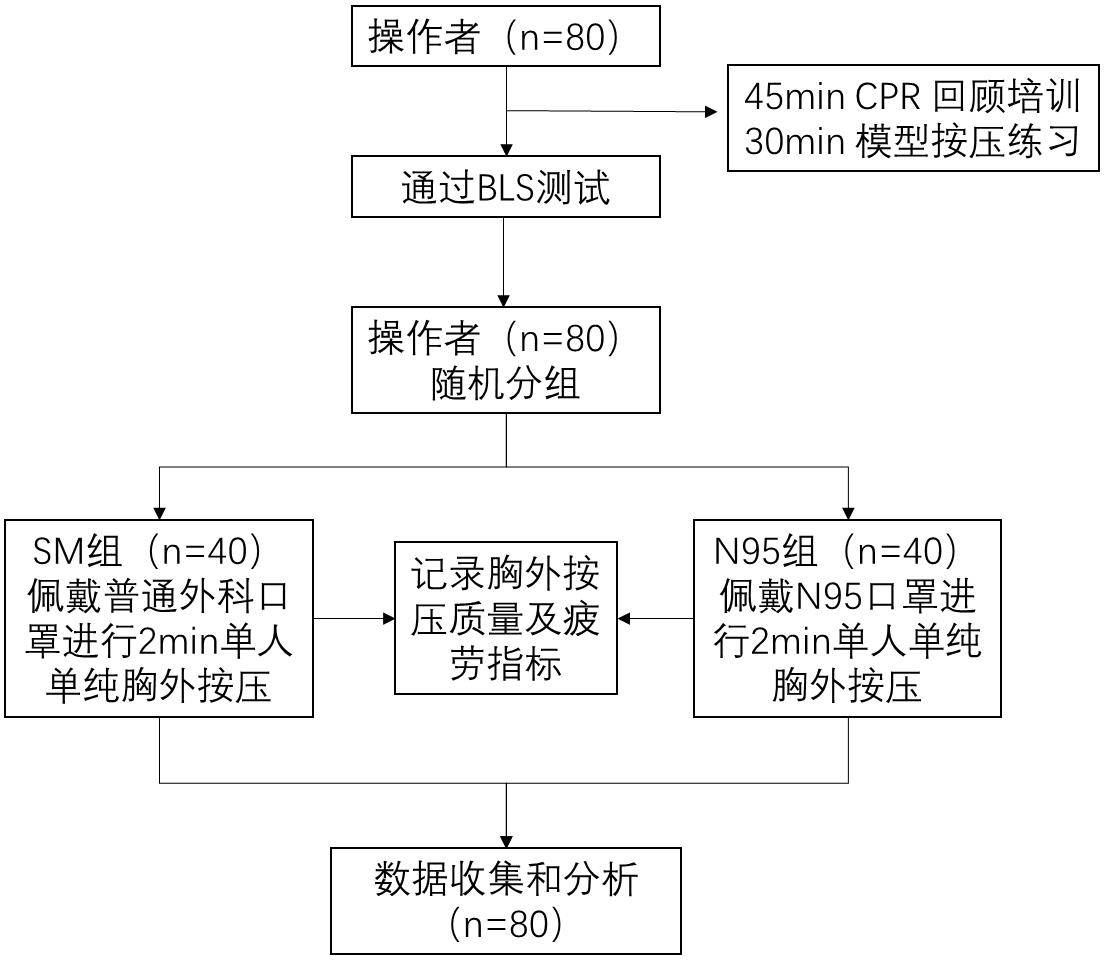
|
| 图 1 试验流程 Fig 1 Study protocol |
|
|
使用复苏安妮QCPR模型(Laerdal公司,杭州)评估胸外按压质量。采用模型配备的实时反馈系统(SimPad系统)检测以下指标:按压深度、深度达标率(2 min内深度为5~6 cm的按压次数所占百分比)、按压频率、频率达标率(2 min内频率为100~120次/min的按压次数所占的百分比)、回弹、按压位置。根据2015 AHA心肺复苏指南标准,设定标准按压深度为5~6 cm,标准按压频率为100~120次/min,充分回弹[1]。采用多功能监护仪监测以下指标:胸外按压前后心率、呼吸频率、平均动脉压、氧饱和度。采用Borg疲劳评分表[15]评估参与者胸外按压前后的主观疲劳度。Borg疲劳评分表由6~20分表示(“6分”代表完全不累,“20分”代表倾尽全力)。
1.5 统计学方法采用SPSS 20.0进行统计分析。计量资料符合正态分布以均数±标准差(Mean±SD)表示,非正态分布资料以中位数(四分位数)[M(QL, QU)]表达,分别采用成组t检验和Mann-Whitney U检验比较分析(同组按压前后生理参数及Borg对比分别采用配对t检验或Wilcoxon检验);使用χ2检验比较两组分类变量的差异。以P < 0.05为差异有统计学意义。
2 结果 2.1 操作者的一般资料80名医护人员被纳入研究,所有参与者一般资料如表 1所示,各项资料在两组间差异均无统计学意义。
| 指标 | N95组 (n=40) |
SM组 (n=40) |
统计值 | P值 |
| 男(例,%)c | 18 (45.0) | 19 (47.5) | 0.050 | 0.823 |
| 年龄(岁)a | 32±6 | 31±7 | 0.745 | 0.458 |
| 身高(cm)b | 168 (160, 172) | 167 (160, 172) | 791.0 | 0.933 |
| 体质量(kg)a | 61±11 | 61±10 | 0.044 | 0.965 |
| BMI(kg/m2)b | 21.4 (20.2, 24.1) | 21.9 (19.7, 23.5) | 777.0 | 0.828 |
| 职业(例,%)c | ||||
| 医生 | 11(27.5) | 12(30.0) | 0.061 | 0.805 |
| 护士 | 29(72.5) | 28(70.0) | 0.061 | 0.805 |
| 职业年限(年)a | 8.9±6.7 | 8.0±6.7 | 0.571 | 0.570 |
| 注:a正态分布计量资料以均数±标准差表示,采用成组t检验;b非正态分布计量资料以中位数(四分位数)表达,采用Mann-Whitney U检验;c分类变量以频数(百分率)表示,采用卡方检验。N95组,胸外按压时佩戴N95口罩;SM组,胸外按压时佩戴外科口罩;BMI,体质量指数 | ||||
如图 2所示,SM组与N95组在按压正确位置上差异无统计学意义(P=0.494)。与SM组相比,N95组按压频率[(107±16)次/min vs(118±16)次/min, t=3.075,P=0.004]和深度[(47±9)mm vs (52±7)mm, t=2.774,P=0.020],2 min内按压频率达标率[(60.6±19.0)% vs(74.8±19.1)%,t=2.818,P < 0.01]、按压深度达标率[(67.4±15.8)% vs(89.6±14.0)%,t=5.392,P < 0.01]、充分回弹比例[(89.8±21.6)% vs (98.1±7.9)%,t=2.033,P=0.046]均显著降低。
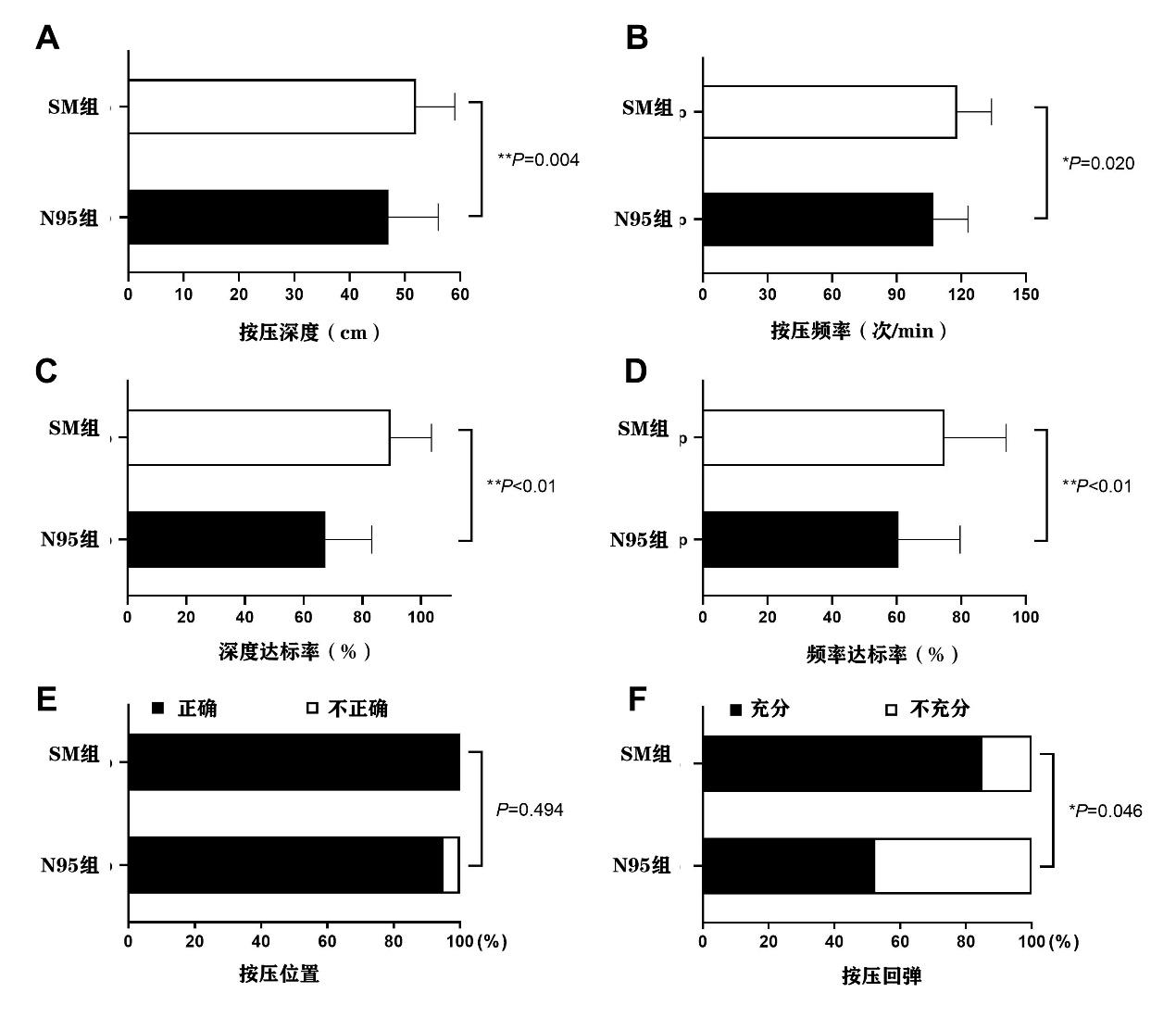
|
| SM组:胸外按压时佩戴外科口罩,N95组:胸外按压时佩戴N95口罩 图 2 SM组和N95组胸外按压深度(A)、按压频率(B)、深度达标率(C)、频率达标率(D)、按压位置(E)和按压回弹(F)的比较 Fig 2 Comparison of chest compression depth (A), compression rate (B), adequate depth proportions (C), adequate rate proportions (D), hands position (E) and chest compression recoil (F) between the SM and N95 groups |
|
|
胸外按压后两组的呼吸频率(SM组t=3.042,P < 0.01;N95组,t=4.426,P < 0.01)和心率(SM组t=9.428,P < 0.01;N95组,t=9.277,P < 0.01)与胸外按压前相比均显著增加(图 3)。胸外按压前后的呼吸频率、心率、血氧饱和度和平均动脉压在N95组与SM组之间的差异均无统计学意义(均P > 0.05)。在胸外按压前,两组Borg疲劳评分差异无统计学意义(P=0.435),胸外按压2 min后,两组Borg疲劳评分均显著增高(SM组W=465.0,P < 0.01;N95组,W=741.0,P < 0.01),而N95组Borg疲劳评分显著高于SM组[16(14,18)分vs 14(14,18)分,Z=431.5,P=0.027]。
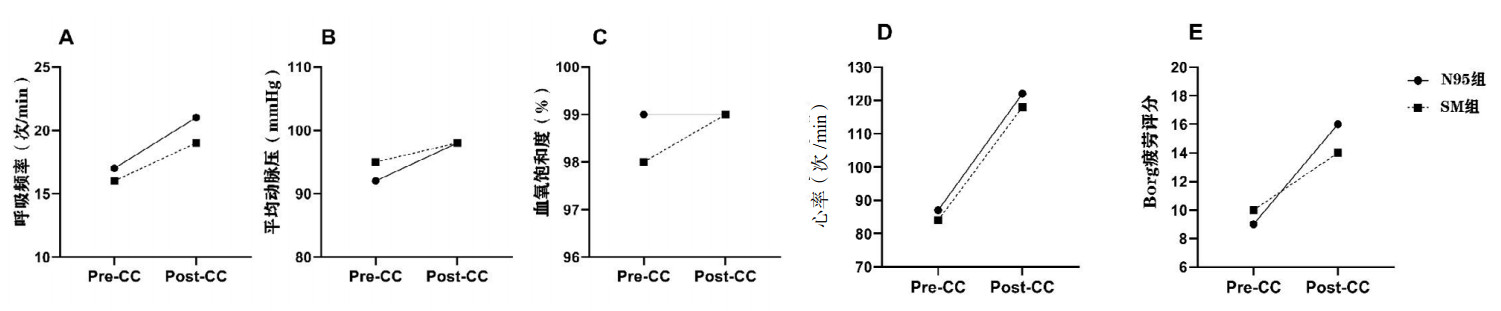
|
| Pre-CC:胸外按压前;Post-CC:胸外按压后;N95组:胸外按压时佩戴N95口罩;SM组:胸外按压时佩戴外科口罩 图 3 N95组与SM组胸外按压前后呼吸频率(A)、平均动脉压(B)、血氧饱和度(C)、心率(D)和Borg疲劳评分(E)比较 Fig 3 Comparison of respiratory rate (A), mean arterial pressure(B), oxygen saturation (C), heart rate(D), and Borg score (E) changes between the N95 and SM groups before and after CPR |
|
|
CPR成功的关键在于胸外按压,按压深度、频率、回弹都会影响自主循环的恢复[16],疲劳是影响胸外按压质量的重要因素[4]。本研究发现,与佩戴外科口罩相比,N95组胸外按压质量较SM组明显下降,包括按压深度、频率,回弹率及按压2 min深度达标率、频率达标率,且CPR后Borg疲劳评分更高。
COVID-19疫情期间,由于急诊科就诊人流量大且病情复杂,早期医护人员未及时采取标准防护即与COVID-19患者密切接触,导致部分急诊科医护人员感染[17]。另一方面,由于急诊专科操作性强,对于心肺复苏等操作均需要与患者密切接触,职业暴露风险进一步增加[18]。2020 AHA联合多学会临床指南强调兼顾及时、高质量的复苏与医护个人安全的防护。对疑似或确诊COVID-19的成人、儿童和新生儿进行基础和高级生命支持时,所有救援人员应穿戴个人防护装备以减少暴露,同时建议限制人员在必需的人数范围。中国研究型医院学会心肺复苏学专业委员会则建议采用4人团队[19]。大幅度的复苏动作可导致大量汗水湿透个人防护装备(口罩、帽子、眼罩、防护服等),会导致防护效能下降,可能增加感染风险[20]。因此,疫情期间为COVID-19患者提供高质量的胸外按压,对医护人员具有一定挑战性。一项基于2010 AHA指南的研究表明,穿戴个人防护装备不利于高质量胸外按压的进行,并增加了救援者的疲劳程度[21]。Malysz等[22]则建议将目前2 min的人员替换改为1 min,防止个人防护装备导致的胸外按压质量下降。在本研究中,试验组只佩戴了N95口罩,但仍有一致发现:N95组胸外按压质量低于SM组,包括下降的按压频率、深度,以及按压频率及深度的达标率。这些结果均提示N95口罩的使用可能是影响胸外按压质量和疲劳程度的重要因素。
救援者的疲劳程度是决定胸外按压质量的重要因素,通常发生在胸外按压开始后1 min,并在2 min后明显加重[23]。本研究中,在进行了2 min的按压后,两组操作者心率、呼吸频率和Borg疲劳评分均显著增加。本研究N95组与SM组间在心率、呼吸频率、平均动脉压和血氧饱和度等生理参数上差异无统计学意义,与Chen等[21]的试验不同。这种差异可能由于其试验中操作者个人防护装备组穿戴全套设备,包括手套、带活性过滤器的呼吸器口罩、防护服。但本研究中佩戴N95口罩进行胸外按压的操作者Borg疲劳得分显著高于佩戴外科口罩组,说明佩戴N95口罩可增加救援者在胸外按压时的疲劳程度。因此,为保证高质量的胸外按压,可适当缩短目前指南[1]建议的2 min的交换时间。
本研究中,N95组与SM组按压深度达标率分别为(67.4±15.8)%和(89.6±14.0)%,与Chen等[21]的试验结果(67.7±18.9)%(穿戴个人防护装备)和(80.7±15.5)%(未穿戴个人防护装备)一致,但本研究SM组按压频率达标率较高,可能由于这批参与者均进行了AHA BLS的系统培训,并且试验前进行了45 min CPR复习及30 min的模拟练习。本研究中,N95组与SM组间按压位置没有差异,均接近100%的正确率。但相比于SM组(74.8±19.1)%的深度达标率,N95组明显降低,仅为(60.6±19.0)%,且相较于SM组的89.8%充分回弹,N95组的充分回弹比例也有所下降。研究发现,佩戴N95口罩后呼吸阻力增加,与标准鼻测压面罩相比空气交换降低了37%[11]。与外科口罩相比,佩戴N95口罩的不适感出现更早,程度亦更重,影响医务人员的按压质量[4, 13]。本研究中,仅2 min的胸外按压后N95组呼吸频率、心率出现高于SM组的趋势,随着按压时间延长,逐渐加重的缺氧、二氧化碳潴留可导致医护人员出现头痛等不适及疲劳提前出现。这与先前的研究结果一致[21],提示N95口罩的使用可能是影响抢救人员疲劳和胸外按压质量的重要因素。
本研究主要有以下局限性:第一,该试验为模拟试验,不能代表实际临床实践。由于实践中个人防护用品对于阻断传染病至关重要,医护人员要求佩戴N95口罩、手套、防护服和面罩,此时进行胸外按压结果与本研究会存在差异。第二,本研究仅评估了2 min胸外按压质量,并未采取时间点测量,无法观测到各指标的变化趋势。第三,本试验仅探究单人单纯胸外按压质量,不同于传统CPR,无法评估通气质量。
综上所述,在2015年AHA的CPR指南下,与佩戴外科口罩相比,佩戴N95口罩胸外按压时会降低胸外按压的质量,并增加救援人员的疲劳感。因此,当佩戴N95口罩实施CPR时,救援人员的交换频率应比目前指南建议适当提高。
志谢: 本文作者感谢所有参与本研究的志愿者。特别感谢武汉大学中南医院循证与转化医学中心统计师黄桥对文章统计学方法及结果审阅并给出修改意见
作者个人贡献声明 姜怡、涂小朋负责实验设计、数据整理、数据分析及文章撰写。李嘉兴参与实验设计、负责数据收集。田钰参与研究设计、数据收集及数据整理。金晓晴负责实验设计、数据收集整理及文章修改。姜怡和涂小朋对本文贡献相同,为共同第一作者
利益冲突 所有作者均声明不存在利益冲突
| [1] | Perkins GD, Travers AH, Berg RA, et al. Part 3: Adult basic life support and automated external defibrillation: 2015 International Consensus on cardiopulmonary resuscitation and emergency cardiovascular care science with treatment recommendations[J]. Resuscitation, 2015, 95: e43-e69. DOI:10.1016/j.resuscitation.2015.07.041 |
| [2] | Mayrand KP, Fischer EJ, Ten Eyck RP. A simulation-based randomized controlled study of factors influencing chest compression depth[J]. West J Emerg Med, 2015, 16(7): 1135-1140. DOI:10.5811/westjem.2015.9.28167 |
| [3] | Kaminska H, Wieczorek W, Matusik P, et al. Factors influencing high-quality chest compressions during cardiopulmonary resuscitation scenario, according to 2015 American Heart Association Guidelines[J]. Kardiol Pol, 2018, 76(3): 642-647. DOI:10.5603/kp.a2018.0003 |
| [4] | McAlister O, Harvey A, Torney H, et al. Cardiopulmonary resuscitation: the effect of fatigue on professional rescuers during continuous chest compressions[J]. Circulation, 2020, 140. DOI:10.1161/circ.14.suppl-2.481 |
| [5] | Kleinman ME, Goldberger ZD, Rea T, et al. 2017 American heart association focused update on adult basic life support and cardiopulmonary resuscitation quality: an update to the American heart association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care[J]. Circulation, 2018, 137(1): e7-e13. DOI:10.1161/cir.0000000000000539 |
| [6] | Brouwer TF, Walker RG, Chapman FW, et al. Association between chest compression interruptions and clinical outcomes of ventricular fibrillation out-of-hospital cardiac arrest[J]. Circulation, 2015, 132(11): 1030-1037. DOI:10.1161/circulationaha.115.014016 |
| [7] | Guo T, Fan YZ, Chen M, et al. Cardiovascular implications of fatal outcomes of patients with coronavirus disease 2019 (COVID-19)[J]. JAMA Cardiol, 2020, 5(7): 811. DOI:10.1001/jamacardio.2020.1017 |
| [8] | Bhatraju PK, Ghassemieh BJ, Nichols M, et al. Covid-19 in critically ill patients in the Seattle region - case series[J]. N Engl J Med, 2020, 382(21): 2012-2022. DOI:10.1056/NEJMoa2004500 |
| [9] | Zhang H. Early lessons from the frontline of the 2019-nCoV outbreak[J]. Lancet, 2020, 395(10225): 687. DOI:10.1016/S0140-6736(20)30356-1 |
| [10] | Edelson DP, Sasson C, Chan PS, et al. Interim guidance for basic and advanced life support in adults, children, and neonates with suspected or confirmed covid-19: from the emergency cardiovascular care committee and get with the guidelines-resuscitation adult and pediatric task forces of the American Heart Association in Collaboration with the American Academy of Pediatrics, American Association for Respiratory Care, American College of Emergency Physicians, The Society of Critical Care Anesthesiologists, and American Society of Anesthesiologists: Supporting Organizations: American Association of Critical Care Nurses and National EMS Physicians[J]. Circulation, 2020, 141(25). DOI:10.1161/circulationaha.120.047463 |
| [11] | Lee HP, Wang DY. Objective assessment of increase in breathing resistance of N95 respirators on human subjects[J]. Ann Occup Hyg, 2011, 55(8): 917-921. DOI:10.1093/annhyg/mer065 |
| [12] | Ong JJY, Bharatendu C, Goh Y, et al. Headaches associated with personal protective equipment-A cross-sectional study among frontline healthcare workers during COVID-19[J]. Headache, 2020, 60(5): 864-877. DOI:10.1111/head.13811 |
| [13] | Shenal BV, Radonovich LJ, Cheng J, et al. Discomfort and exertion associated with prolonged wear of respiratory protection in a health care setting[J]. J Occup Environ Hyg, 2012, 9(1): 59-64. DOI:10.1080/15459624.2012.635133 |
| [14] | Jansen G, Kipker K, Latka E, et al. High-quality chest compressions are possible during intra-hospital transport, but depend on provider position: a manikin study[J]. Eur J Anaesthesiol, 2020, 37(4): 286-293. DOI:10.1097/eja.0000000000001154 |
| [15] | Borg G. Borg' s perceived exertion and pain scales[M]. Human Kinetics, Champaign, 1998. |
| [16] | Stiell IG, Brown SP, Christenson J, et al. What is the role of chest compression depth during out-of-hospital cardiac arrest resuscitation?[J]. Crit Care Med, 2012, 40(4): 1192-1198. DOI:10.1097/ccm.0b013e31823bc8bb |
| [17] | 江山, 夏剑, 陈海华, 等. 急诊医护人员新型冠状病毒感染调查分析与防护策略[J]. 中华急诊医学杂志, 2020, 29(5): 634-638. DOI:10.3760/cma.j.issn.1671-0282.2020.05.003 |
| [18] | 王力军, 张晗, 卢斌, 等. 由天津新型冠状病毒肺炎患者就诊过程引发的对急诊的思考与对策[J]. 中华急诊医学杂志, 2020, 29(4): 515-517. DOI:10.3760/cma.j.issn.1671-0282.2020022.012 |
| [19] | 中国研究型医院学会心肺复苏学专业委员会. 新型冠状病毒肺炎相关心搏骤停患者心肺复苏专家共识[J]. 解放军医学杂志, 2020, 45(4): 345-359. |
| [20] | Hwang SY, Yoon H, Yoon A, et al. N95 filtering facepiece respirators do not reliably afford respiratory protection during chest compression: a simulation study[J]. Am J Emerg Med, 2020, 38(1): 12-17. DOI:10.1016/j.ajem.2019.03.041 |
| [21] | Chen J, Lu KZ, Yi B, et al. Chest compression with personal protective equipment during cardiopulmonary resuscitation[J]. Medicine (Baltimore), 2016, 95(14): e3262. DOI:10.1097/md.0000000000003262 |
| [22] | Malysz M, Dabrowski M, Böttiger BW, et al. Resuscitation of the patient with suspected/confirmed COVID-19 when wearing personal protective equipment: a randomized multicenter crossover simulation trial[J]. Cardiol J, 2020, 27(5): 497-506. DOI:10.5603/cj.a2020.0068 |
| [23] | Ochoa FJ, Ramalle-Gómara E, Lisa V, et al. The effect of rescuer fatigue on the quality of chest compressions[J]. Resuscitation, 1998, 37(3): 149-152. DOI:10.1016/S0300-9572(98)00057-4 |
 2021, Vol. 30
2021, Vol. 30




