脑卒中是引起致残的第三大原因,占全球死亡的10%以上[1]。脑卒中主要包括脑梗死以及脑出血,是急诊科常见疾病之一。急性缺血性脑卒中的处理强调早期诊断、早期治疗、早期康复和早期预防再发。2008年Hacke等[2]在ECASSⅢ临床试验中,验证了静脉溶栓治疗的最佳时间窗是在脑梗死发病后3~4.5 h内。2018急性缺血性脑卒中患者早期管理指南[3]指出,由于脑梗死的治疗时间窗较短,在急诊进行及早地识别,入急诊后在25分完成头颅CT扫描,早期识别是启动脑卒中诊治流程的首要步骤。我国急性缺血性脑卒中患者进入急诊科到接受溶栓药物治疗的平均间隔时间为116 min,比发达国家显著延长[4]。时间就是大脑,急诊预检护士需快速筛查及时识别,使患者入抢救室快速进入卒中救治流程,对4.5 h内发病的缺血性脑卒中患者经评估给予静脉溶栓; 发病6 h内的急性大血管闭塞性脑卒中患者,如存在静脉溶栓禁忌或静脉溶栓效果不佳,或发病6-24 h内的缺血性脑卒中患者,经严格临床及影像学评估后行血管内介入治疗[5]。
在院前或急诊室内对疑似脑卒中患者进行快速识别,国内外常用脑卒中筛查量表包括急诊室脑卒中识别评分量表(the recognition of stroke in the emergency room scale, ROSIER),面、臂、言语量表(face arm speech time, FAST),洛杉矶院前卒中筛查量表(the Los Angeles prehospital stroke screen, LAPSS)。国内外均有文献[6-8]对院前院内常用脑卒中筛查量表进行研究分析后指出,现有数据未推荐具有优势的脑卒中筛查量表。Sushanth A等[9]用BE-FAST(Balance,Eye,Face,Arm,Speech,Time)对736例急性缺血性脑卒中进行回顾,发现14.1%没有FAST症状,不能用FAST量表筛查,研究者也提出用BE-FAST量表进行急性缺血性脑卒中患者筛查将漏诊率降至4.4%,此研究为单中心回顾性研究,需要前瞻性研究证实。为此,本研究通过BE-FAST(Balance平衡Eye眼睛Face面Arm臂Speech言语Time时间)新量表对疑似脑卒中患者在急诊进行快速筛查,以探讨BE-FAST量表在急诊对疑似脑卒中患者筛查中的应用价值。
1 资料与方法 1.1 一般资料本研究采用前后对照研究方法,笔者所在为一所综合型三甲医院,为国家脑防委首批认证通过的高级卒中中心,在急诊室一直采用FAST量表由预检护士对疑似脑卒中患者进行快速筛查。设2018年6月1日至2018年11月30日使用FAST量表筛查的疑似脑卒中患者作为对照组; 所有病例纳入标准:年龄≥18周岁; 血糖3.9~22.2 mmol/L; 出现以下症状之一:Face面:口角歪斜; Arm臂:单侧肢体不能抬举或抬举后下坠; Speech言语:言语含糊或困难; Time时间:发病时间≤24 h内。排除标准:①颅脑创伤史; ②年龄<18岁; ③意识障碍,不能配合; ④发病时间>24 h; ⑤已诊断为脑卒中的患者。用FAST量表进行快速筛查,F、A、S其中任何一条阳性同时伴有T时; 为疑似脑卒中患者。设2019年1月1日至2019年6月30日期间疑似脑卒中患者作为实验组,纳入标准与对照组相同的基础上增加Balance平衡:平衡不稳或下肢肌力下降; Eye眼睛:复视或单眼盲或双眼盲。排除标准与对照组相同。用BE-FAST量表进行筛查时,B、E、F、A、S其中任何一条阳性同时伴有T时; 为疑似脑卒中患者。本研究获得医院伦理委员会批准(科研20200423-37)。
1.2 临床资料收集对照组与实验组的病例中分别用FAST、BE-FAST量表进行快速评估,并有相关预检护士评估记录。同时病历中记录患者的临床信息,包括:患者一般情况、发病和就诊时间、血糖值、意识水平、临床表现、既往病史、用药史、急诊室治疗措施及初步诊断、影像学结果、静脉溶栓时间、介入治疗时间、发病机制及病因、去向和转归、出院情况和最终诊断。
1.3 最后诊断的确定依据患者症状、体征及影像学检查结果(包括头颅CT、MRI)明确最终诊断,并将患者分为卒中组与非卒中组。
1.4 质量控制参与本研究的成员均需要通过BE-FAST量表的培训与考核; 临床资料的采集选用前后对照,中间间隔1个月,充分避免了时间、人员偏倚; 统一的影像学(头颅CT、MRI)诊断作为金标准对照,更具可比性。
1.5 统计学方法数据库的录入,由Exell表导入SPSS 20.0统计学软件。对检测数据用SPSS 20.0软件进行统计学分析。采用诊断试验分析法,以头颅CT和MRI诊断作为金标准,区别是否脑卒中,以FAST量表、BE-FAST量表作为待评估指标,构建ROC(receiver operating characteristic)曲线下面积,根据约登指数取得最佳切点,获得各量表的灵敏度(sensitivity)、特异度(specificity)、阳性预测值(positive predictive value)、阴性预测值(negative predictive value)和漏诊率。采用χ2检验,以P<0.05为差异有统计学意义。
2 结果 2.1 研究对象的一般资料, 既往病史及最后诊断2018年6月1日至11月30日疑似脑卒中患者共212例,卒中患者187例,非卒中患者25例; 其中男性患者134例,女性78例; 年龄(66.66±13.62)岁; 入急诊时患者收缩压(155.49±26.74)mmHg; 在卒中组中脑梗死143例,脑出血28例,短暂性脑缺血发作(Transient Ischemic Attack, TIA)16例。2019年1月1日至6月30日疑似脑卒中患者共227例,卒中患者180例,非卒中患者47例; 其中男性患者131例,女性96例; 年龄(68.57±13.39)岁; 入急诊时患者收缩压(153.83±27.35)mmHg; 在卒中组中脑梗死146例,脑出血25例,TIA 9例。两组在性别、年龄、血压、既往史等进行比较,P > 0.05,差异无统计学意义,见表 1。
| 项目(n,%) | FAST组 | BE-FAST组 | P值 |
| 男性 | 134(63.2) | 131(57.7) | 0.239(> 0.05) |
| 年龄 | 66.66+13.62 | 68.57+13.39 | 0.139(> 0.05) |
| 收缩压 | 155.49+26.74 | 153.83+27.35 | 0.531(> 0.05) |
| 既往史 | |||
| 高血压 | 129(60.8) | 145(63.9) | 0.513(> 0.05) |
| 糖尿病 | 51(24.3) | 54(23.8) | 0.903(> 0.05) |
| 高血脂 | 6(2.8) | 3(1.3) | 0.265(> 0.05) |
| 房颤 | 27(12.7) | 28(12.3) | 0.899(> 0.05) |
| 脑卒中 | 55(25.9) | 47(20.8) | 0.203(> 0.05) |
| 其他 | 44(20.8) | 51(22.5) | 0.663(> 0.05) |
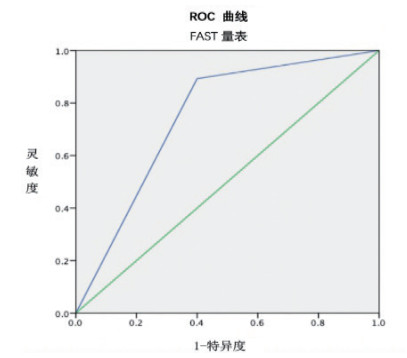
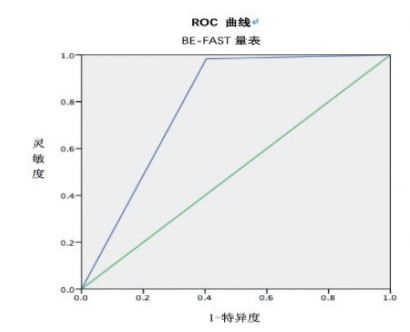
FAST量表灵敏度:89.3%;特异度:60.0%;约登指数:49.3%;ROC曲线下面积:0.747(95%置信区间0.627~0.866,P < 0.05);阳性预测值:94.4%;阴性预测值:42.9%;漏诊率:10.6%;Cutoff=0.5;Kappa=0.420(中等一致性),见表 2。BE-FAST量表灵敏度:98.3%;特异度:59.6%;约登指数:57.9%;ROC曲线下面积:0.790(95%置信区间0.700~0.879,P < 0.05);阳性预测值:90.3%;阴性预测值:90.3%;漏诊率:1.7%;Cutoff=0.5;Kappa=0.662(高度一致性),见表 3。比较FAST量表与BE-FAST量表灵敏度P < 0.01,差异有统计学意义,见表 4;比较FAST量表与BE-FAST量表特异度P > 0.05,差异无统计学意义,见表 5。
灵敏度:89.3%;特异度:60.0%;约登指数:49.3%;ROC曲线下面积:0.747(95%置信区间0.627~0.866,P < 0.05);阳性预测值:94.4%;阴性预测值:42.9%;漏诊率:10.6%;Cutoff=0.5;Kappa=0.420(中等一致性)。
灵敏度:98.3%;特异度:59.6%;约登指数:57.9%;ROC曲线下面积:0.790(95%置信区间0.700-0.879,P < 0.05);阳性预测值:90.3%;阴性预测值:90.3%;漏诊率:1.7%;Cutoff=0.5;Kappa=0.662(高度一致性)。
|
| 图 |
|
|
综合以上数据得出结论:比较FAST量表和BE-FAST量表,BE-FAST量表诊断方法的约登指数高于FAST量表,灵敏度显著优于FAST量表具有统计学意义,且漏诊率明显低于FAST量表,特异度方面两者间差异无统计学意义; 本次研究数据可综合验证BE-FAST量表对于疑似脑卒中患者的早期评定优于FAST量表。
|
| 图 |
|
|
急性缺血性脑卒中治疗时间窗窄,及时评估和快速诊断至关重要, 急诊科建立卒中诊治快速通道,争取从患者急诊就诊到开始静脉溶栓在60 min内完成,并尽量缩短入急诊至溶栓治疗时间(door-to-needle time,DNT)[10]。因此,急诊科预检护士应熟练掌握筛查量表对疑似脑卒中患者进行快速、准确地筛查,使患者能尽早地进入卒中流程、快速地获得针对性的诊疗。国内已有研究指出:应加强我国公共健康教育,包括增强早期识别卒中预警症状、快速寻求急救中心帮助等内容[11]。
有研究者对院前机构使用BE-FAST与FAST量表在疑似脑卒中筛查中应用进行比较,在结论中研究者比较BE-FAST与FAST量表,认为BE-FAST量表无明显优势,因院前机构需及时识别大血管闭塞将患者送往综合卒中中心行血管内治疗。笔者所在医院为国家高级卒中中心,急诊预检护士对24 h内疑似脑卒中患者进行筛查后,立即启动卒中流程,呼叫神经内科专科医生进行会诊,明确头颅CT的结果后考虑是否行头颅CTA检查,综合评估发病时间、患者病情、既往史、美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分决定患者是否需要静脉溶栓,根据患者血管闭塞程度及静脉溶栓效果决定是否行进一步的血管内介入治疗。在FAST量表上增加B-Balance平衡和E-Eye眼睛筛查, 运用BE-FAST筛查量表使急诊预检护士对疑似脑卒中的评估更全面,漏诊率明显降低,且使用便捷未增加预检护士评估时间。
对疑似脑卒中患者中应用BE-FAST量表和FAST量表灵敏度(98.3%和89.3%)有显著性统计学差异; 特异度(59.6%和60%)差异无统计学意义,约登指数(57.9%和49.3%)提高,ROC曲线下面积(0.790和0.747)提高,阳性预测率(90.3%和94.4%),阴性预测率(90.3%和42.9%), 漏诊率(1.7%和10.6%)明显下降。鉴于漏诊急性缺血性脑卒中患者的严重性和筛查量表的意义,笔者认为以适当的降低特异度为代价来提高筛查量表的灵敏度、降低漏诊率是合理的。BE-FAST量表具有较高的灵敏度,漏检率仅1.7%说明具有较高的筛查效果。在本次研究中,漏诊病例均以头晕为主要症状到急诊的患者,使用BE-FAST量表评估患者无相关阳性症状,导致引导患者到急诊诊间就诊,延误患者入抢救室进行卒中流程,延长后续治疗时间。BE-FAST量表对疑似脑卒中患者筛查优于FAST量表,在急诊快速筛查中具有应用价值。鉴于对孤立性眩晕为主要症状的后循环脑卒中患者筛查,期待在今后研究中获得更优化的脑卒中筛查量表,使急诊预检护士对疑似脑卒中患者评估更为准确全面。
利益冲突 所有作者均声明不存在利益冲突
| [1] | Collaborators GMaCoD. Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015[J]. Lancet, 2016, 388(10053): 1459-1544. DOI:10.1016/S0140-6736(16)31012-1 |
| [2] | Hacke W, Kaste M, Bluhmki E, et al. Thrombolysis with alteplase 3 to 4.5 hours after acute ischemic stroke[J]. N Engl J Med, 2008, 359(13): 1317-1329. DOI:10.1056/nejmoa0804656 |
| [3] | William J, Alejandro A, Teri Ackerson, et al. 2018 Guidelines for the early management of patients with acute ischemic stroke, a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J]. Stroke, 2018, 49: e46-e99. DOI:10.1161/STR.0000000000000158 |
| [4] | 中国老年医学学会急诊医学分会, 中华医学会急诊医学会卒中学组, 中国卒中学会急救医学分会. 急性缺血性脑卒中急诊急救中国专家共识(2018版)[J]. 中华急诊医学杂志, 2018, 27(7): 721-728. DOI:10.3760/cma.j.issn.1671-0282.2018.07.004 |
| [5] | 周丽萍, 胡贝贝, 周艳. 急性缺血性脑卒中患者动脉溶栓相关并发症的观察与护理[J]. 护理与康复, 2015, 14(8): 739-740. DOI:10.3969/j.issn.1671-9875.2015.08.012 |
| [6] | Mao HF, Lin PY, Mo JR, et al. Development of a new stroke scale in an emergency setting[J]. BMC Neurol, 2016, 16: 168. DOI:10.1186/s12883-016-0695-z |
| [7] | Rudd M, Buck D, Ford GA, et al. A systematic review of stroke recognition instruments in hospital and prehospital settings[J]. Emerg Med J, 2016, 33(11): 818-822. DOI:10.1136/emermed-2015-205197 |
| [8] | Jiang HL, Chan CangelPY, Leung YK, et al. Evaluation of the recognition of stroke in the emergency room (ROSIER) scale in Chinese patients in Hong Kong[J]. PLoS One, 2014, 9(10): e109762. DOI:10.1371/journal.pone.0109762 |
| [9] | Aroor S, Singh R, Larry B, et al. BE-FAST (Balance, Eyes, Face, Arm, Speech, Time) Reducing the proportion of strokes missed using the FAST Mnemonic[J]. Stroke, 2017, 2: 479-481. DOI:10.1161/STROKEAHA.116.015169 |
| [10] | 中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国急性缺血性脑卒中诊治指南2018[J]. 中华神经科杂志, 2018, 51(9): 666-682. DOI:10.3760/cma.j.issn.1006-7876.2018.09.004 |
| [11] | 熊丹, 金晓晴, 江城, 等. 影响急性脑卒中患者应用急救医疗服务的因素[J]. 中华急诊医学杂志, 2017, 26(5): 567-571. DOI:10.3760/cma.j.issn.1671-0282.2017.05.016 |
 2020, Vol. 29
2020, Vol. 29




