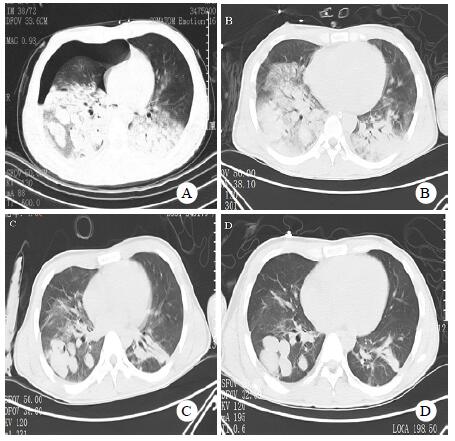
患者,男性,24岁,因“外伤致全身多处疼痛流血4 h,伴咯血”于2019年8月27日入院。患者入院前4 h前骑摩托车时发生车祸,与护栏及地面猛烈撞击,当即感到胸部、右肩、右臂、右髋、右眼眶等全身多处疼痛伴流血,并咯出大量鲜红色血液,伴有胸闷、气急,呼吸困难,无意识不清,无腹痛,无呕吐呕血,无血尿等。120救护车送当地医院急诊就诊,行CT检查示“颅脑未见明显外伤性征象,胸部多发肋骨骨折,右侧液气胸,两肺挫伤,右肺撕裂伤,肺内多发血肿形成,右侧锁骨、肩胛骨及颈7-胸7椎体横突骨折。腹部未见明显外伤性征象,附见右侧髂骨骨折”。因咯血量大,氧饱和度不佳,血压下降,转来嘉兴市第一医院创伤中心。入院时患者意识模糊,烦躁,体温36.2℃,脉搏135次/min,呼吸34次/min,血压60/32 mmHg(1 mmHg=0.133 kPa),SPO2 75%,右眼眶皮肤裂伤伴活动流血,全身多处皮肤擦伤,右前臂畸形,颈软,气管左偏,颈静脉无怒张。胸部视诊:前胸部皮肤挫裂伤伴活动流血,右胸饱满,右肋间隙增宽,左胸无畸形,左肋间隙正常,右侧呼吸运动减弱,左侧呼吸运动正常;触诊:双肺未扪及胸膜摩擦感,右胸扩张度减小,左胸廓扩张度正常;叩诊:左肺清音,右肺过清音;听诊:右肺呼吸音消失,左肺呼吸音粗糙,闻及湿性啰音,未闻及胸膜摩擦音。心率135次/min,心律齐,心音正常,未闻及病理性心脏杂音。腹平软,无压痛,肝脾肋下未及,移动性浊音阴性,肠鸣音4次/min。骨盆挤压痛阳性,双下肢无畸形,四肢肌力检查不配合,病理征阴性。血常规示白细胞计数27.4×109/L,中性粒细胞百分比83.5%,血红蛋白106 g/L,血小板181×109/L;血气分析示氧分压(PO2)60.9 mmHg,二氧化碳分压(PCO2)35.4 mmHg,碱剩余(BE)-10.4 mmol/L,pH 7.266;凝血功能示:凝血酶原时间(PT)24.3 s,活化部分凝血活酶时间(APTT)74.4 s,纤维蛋白原(FIB)1.02 g/L。立即予以气管插管、胸腔闭式引流、深静脉穿刺置管、去甲肾上腺素针0.1~0.2 μg/(kg·min)微泵维持升压、输血、补液、止血、镇痛等治疗,收住本院EICU。入院诊断为失血性休克、肺挫裂伤、咯血、呼吸衰竭、多发肋骨骨折、液气胸、右锁骨骨折、右肩胛骨骨折、右尺骨骨折、右髂骨骨折、颈椎横突骨折、胸椎横突骨折。入EICU后患者100%吸入氧体积分数下氧饱和度约为80%,血气分析示PO2仅55 mmHg左右,予以更换双腔气管插管,去甲肾上腺素稀释液气管套管内滴入止血,患者氧饱和度短暂上升后又再下降,双侧气管套管腔内均有大量新鲜血液咯出,量约600~1 000 mL/d。胸外科、介入科及麻醉科会诊均认为患者双肺均有严重挫裂伤,如开胸手术治疗需要切除的肺组织较多,但患者氧合情况极差,预计无法耐受手术,建议介入下行肺动脉栓塞治疗。但介入治疗后患者病情仍未见好转,咯血量未见减少,氧合指数(PaO2/FiO2)持续下降至50 mmHg以下,血乳酸上升至7.6 mmol/L。入院第2天与家属商议后决定行体外膜肺氧合(extracorporeal membrane oxygenation,ECMO)治疗,采用V-V模式,右股静脉引血置管20 Fr,右颈内静脉回血置管19 Fr,使用ROTAFLOW离心泵及QUADROX PLS氧合器,转速3 500 r/min,血流量4 L/min,氧流量5 L/min,患者氧饱和度上升至90%~95%。预冲时预冲液中加入5 000 U肝素,随后ECMO运行第1~5天均无肝素抗凝,5 d后患者咯血明显减少,逐渐使用小剂量肝素抗凝维持激活全血凝固时间(activated clotting time of hole blood,ACT)在110~150 s。8 d后患者病情好转停ECMO,13 d后停机械通气,15 d后转普通病房并行骨折切开复位内固定手术,30 d后痊愈出院。救治过程中共计输注悬浮红细胞23 U,血浆3 900 mL,血小板10 U。患者治疗期间胸部CT演变见图 1。ECMO技术经过本院医学伦理委员会审批,审批号:LS2019-195。
|
| A:入院当天;B:入院11 d;C入院21 d;D入院30 d 图 1 患者胸部CT演变 |
|
|
ECMO在严重胸部创伤患者中的应用价值,因疾病发生率低,其有效性难以通过病例对比进行评价,目前大部分为病例报告,并认为在常规救治方法无效时可试用ECMO作为该类患者终极抢救手段[1-6]。严重创伤导致死亡的最常见原因为失血性休克,这类患者通常不在ECMO的适应证范围内,但部分合并严重肺挫伤、心脏破裂、心肌顿抑的胸部外伤患者,其致命因素为严重的心肺功能衰竭,在常规救治无效或为手术治疗创造条件,ECMO仍能发挥积极的作用[7-9]。已有Meta分析显示ECMO可改善非肺部原发性急诊危重症患者的短期及长期预后,包括严重创伤患者[10]。
VV-ECMO的常规适应证包括吸纯氧条件下,氧合指数(PaO2/FiO2) < 100 mmHg;肺泡-动脉氧分压差[P(A-a)O2] > 600 mmHg;或者通过多因素的ECMO预后评分等[11]。VA-ECMO的适应证包括大量正性肌力药物效果不佳,血流动力学仍难以维持;心脏指数 < 2 L/(m2·min)持续3 h以上;血乳酸 > 5 mmol/L并进行性增高等[12]。对严重胸部外伤患者而言,影响患者预后的因素是多方面的,不应拘泥于现有的适应证推荐,应综合考虑多种可能影响患者预后的因素,这时救治团队的经验及与患者家属的沟通可以是决定性的。病因可逆是严重创伤患者应用ECMO治疗获得较好临床结果的必要条件,同时治疗的时机也非常重要,应准确评估病情,在疾病尚未发展到不可逆或终末阶段,早期采用ECMO治疗,可能效果较好[10]。
ECMO的运行过程中需要常规肝素抗凝,但抗凝后出血增多的风险增高,且ECMO血流量大,无法像连续性肾脏替代治疗(continuous renal replacement therapy,CRRT)一样进行局部的枸橼酸抗凝,因此严重活动性出血通常作为其相对的禁忌证。本例患者日咯血量达600~1 000 mL,介入造影未见造影剂外渗,行支气管动脉栓塞后咯血量也未见减少,出血考虑为肺动脉系统来源,且患者肺挫裂伤范围广,无法行开胸手术治疗。创伤患者活动出血下无肝素抗凝ECMO是否可行,无肝素抗凝ECMO可运行的时长是多少,出现凝血时应如何应急处置,目前可参考的资料极少。既往报道中严重创伤患者即使经过评估出血的风险已较小,在万不得以的情况下使用ECMO进行生命支持,在常规肝素抗凝的过程中仍有约1/3的患者会出现出血的明显增多,肝素的使用应较为审慎[13]。材料学领域的进步为无肝素抗凝ECMO提供了可能,Yamada等[14]报道使用膦酰甲氧乙基腺嘌呤(poly-2-methoxyethylacrylate, PMEA)涂层的管道,无肝素运行8 d ECMO管路无凝血发生。目前医疗使用的ECMO管路多采用Bioline涂层,高分子肝素和固化肽分子通过离子键和共价键结合,在血流速有保障的情况下能更好地抑制管路内凝血。权衡利弊后本例患者在严密观察下行无肝素抗凝的ECMO,共运行8 d,仅在5 d后膜氧合器的三个观察点发现少量凝血,全身无血栓表现。经验总结如下:⑴ECMO的管路及膜氧合器本身肝素涂层工艺质量较好,3~5 d内管路凝血风险较小;⑵管路预冲过程中适当延长自循环时间,使预冲液中肝素与管路和膜氧合器充分结合,进一步减小凝血风险;⑶创伤患者常因失血导致凝血功能不佳,本例患者APTT监测在45~50 s,一定程度上降低了凝血的风险,与既往报道相似[15];⑷ECMO运转过程中血流速维持在4 L/min以上,减少了凝血风险;⑸ECMO治疗后每天支气管镜下肺泡灌洗,肺脏功能恢复,为早期撤机提供有利条件。
综上所述,本例患者救治经过可为严重胸部创伤患者并发大咯血及呼吸衰竭的诊治提供一定的借鉴,无肝素抗凝的ECMO治疗可以作为该类患者一种值得尝试的救治手段。
利益冲突 所有作者均声明不存在利益冲突
| [1] | 温伟标, 周立新, 方滨, 等. 体外膜肺氧合在严重胸外伤抢救中的应用[J]. 内科急危重症杂志, 2019, 25(2): 154-155. DOI:10.11768/nkjwzzzz20190220 |
| [2] | 谢钢, 宁晔, 蒋崇慧, 等. 体外膜肺氧合在严重肺挫伤中的应用研究[J]. 中华急诊医学杂志, 2005, 14(2): 136-138. DOI:10.3760/j.issn.1671-0282.2005.02.014 |
| [3] | Firstenberg MS, Nelson K, Abel E, et al. Extracorporeal membrane oxygenation for complex multiorgan system trauma[J]. Case Rep Surg, 2012, 2012: 897184. DOI:10.1155/2012/897184 |
| [4] | Ogawa F, Sakai T, Takahashi K, et al. A case report: Veno-venous extracorporeal membrane oxygenation for severe blunt thoracic trauma[J]. J Cardiothorac Surg, 2019, 14: 88. DOI:10.1186/s13019-019-0908-9 |
| [5] | Park JM, Kim CW, Cho HM, et al. Induced airway obstruction under extracorporeal membrane oxygenation during treatment of life-threatening massive hemoptysis due to severe blunt chest trauma[J]. J Thorac Dis, 2014, 6(12): E255-E258. DOI:10.3978/j.issn.2072-1439.2014.10.22 |
| [6] | Wang FY, Fang B, Yu ZH, et al. Severe thoracic trauma caused left pneumonectomy complicated by right traumatic wet lung, reversed by extracorporeal membrane oxygenation support-a case report[J]. BMC Pulm Med, 2019, 19: 30. DOI:10.1186/s12890-019-0790-1 |
| [7] | Lee N, Tang D, Jayaraman S. Penetrating cardiac trauma and the use of emergent extracorporeal membrane oxygenation and therapeutic hypothermia: When cooler heads prevail[J]. Trauma Case Rep, 2015, 1(9/12): 95-98. DOI:10.1016/j.tcr.2015.10.011 |
| [8] | Bosarge PL, Raff LA, McGwin G Jr, et al. Early initiation of extracorporeal membrane oxygenation improves survival in adult trauma patients with severe adult respiratory distress syndrome[J]. J Trauma Acute Care Surg, 2016, 81(2): 236-243. DOI:10.1097/ta.0000000000001068 |
| [9] | Hssain AA, Raza TM. ECMO in trauma patients: future may not be bleak after all![J]. Qatar Med J, 2017, 2017(1): 6. DOI:10.5339/qmj.2017.swacelso.6 |
| [10] | 兰超, 吕青, 刘奇, 等. 体外膜肺氧合对非肺部原发性急诊危重症患者预后影响的Meta分析[J]. 中华急诊医学杂志, 2018, 27(9): 1019-1024. DOI:10.3760/cma.j.issn.1671-0282.2018.09.013 |
| [11] | 中国医师协会呼吸医师分会危重症医学专业委员会, 中华医学会呼吸病学分会危重症医学学组. 体外膜式氧合治疗成人重症呼吸衰竭推荐意见[J]. 中华结核和呼吸杂志, 2019, 42(9): 660-678. DOI:10.3760/cma.j.issn.1001-0939.2019.09.006 |
| [12] | 龙村. 体外膜肺氧合循环支持专家共识[J]. 中国体外循环杂志, 2014, 12(2): 65-67. DOI:10.13498/j.cnki.chin.j.ecc.2014.02.01 |
| [13] | Wu MY, Chou PL, Wu TI, et al. Predictors of hospital mortality in adult trauma patients receiving extracorporeal membrane oxygenation for advanced life support: a retrospective cohort study[J]. Scand J Trauma Resusc Emerg Med, 2018, 26: 14. DOI:10.1186/s13049-018-0481-6 |
| [14] | Yamada T, Osako T, Sakata H, et al. Successful treatment of pulmonary contusion following chest trauma using poly-2-methoxyethyl acrylate, a biocompatible polymer surface coating for extracorporeal membrane oxygenation[J]. Acute Med Surg, 2014, 1(2): 105-108. DOI:10.1002/ams2.11 |
| [15] | Lee YY, Baik HJ, Lee H, et al. Heparin-free veno-venous extracorporeal membrane oxygenation in a multiple trauma patient: A case report[J]. Medicine, 2020, 99(5): e19070. DOI:10.1097/MD.0000000000019070 |
 2020, Vol. 29
2020, Vol. 29




