急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是一种急性弥漫性炎症性肺损伤,临床上表现为突发的呼吸困难、进行性低氧血症、肺顺应性下降及胸部X线上显示弥漫性浸润[1]。文献资料显示,ARDS是糖尿病酮症酸中毒(diabetic ketoacidosis, DKA)的罕见并发症,曾有青少年及成年病例报道,在儿童病例中极少报道[2]。早期预防、早期诊断对及时治疗是必要的,并能降低发病率与病死率。2019年,本院收治1例儿童糖尿病酮症酸中毒伴急性呼吸窘迫综合征患儿,现报道如下。
1 资料与方法患儿女,5岁2月,因“多尿、多饮、多食3个月余,意识不清1天余”由外院转入。3个月余前出现多尿、多饮、多食,家长未重视,未就诊。1 d前出现意识不清,并抽搐3次,急送当地医院就诊,当时查体情况具体不详,查血气电解质示pH 6.87,pCO225.9 mmHg,Na+ 125.4 mmol/L, Glu 17.1 mmol/L,Lac 1.1 mmol/L,HCO3- 4.6 mmol/L,ABE -28.1 mmol/L。考虑诊断“糖尿病、糖尿病酮症酸中毒、脑水肿?”收住当地医院。在当地医院住院期间,予大量补液[约3 L/24 h,大部分为晶体液,可能因为低血压,因住院期间曾使用多巴胺10 μg/(kg·min)维持],住院期间出现氧饱和度不能维持,遂予气管插管并机械辅助通气。因病情持续恶化,联系后转入本院PICU。既往史、个人史、出生史无殊。爷爷及外婆有糖尿病及高血压病。入院查体:T 37.8℃,脉搏:146次/min,呼吸:38次/min(为机械通气),血压98/77 mmHg(1 mmHg=0.133 kPa),无特殊面容及畸形,体质量:11 kg,气管插管带入,经皮血氧饱和度95%,镇静状态,双侧瞳孔等大等圆,直径2 mm,对光反射存在,颈软,余神经系统无明显阳性体征,面色苍白,消瘦貌,双肺呼吸音粗,可闻及湿啰音,腹软,肝脾肋下未及,皮肤弹性略差,肢端凉,毛细血管充盈时间5 s。入院后查白细胞计数8.52×109/ L-1,淋巴细胞15.4%,中性粒细胞82.0%,超敏C反应蛋白17.33 mg/L;血气分析:pH 6.996,pO2 91 mmHg, pCO2 43.5 mmHg,Na+ 126 mmol/L,Glu 21.0 mmol/L,Lac 2.9 mmol/ L,HCO3- 10.1 mmol/L,ABE -20.6 mmol/L;血氨63 μmol/ L;生化五类:总蛋白34.9 g/L,白蛋白26.5 g/L,丙氨酸氨基转移酶24 U/L,天门冬氨酸氨基转移酶96 U/L,肌酐147 μmol/L,尿素12.38 mmol/L,肌酸激酶1 680 U/L,肌酸激酶-MB活性166 U/L,甘油三酯6.05 mmol/L,胆固醇6.11 mmol/L,淀粉酶3 094.5 U/L;尿常规:尿酮体++,尿蛋白++,尿糖++++,尿隐血+++;糖化血红蛋白16.5%;血清C肽测定:0.116 nmol/L;糖尿病自身抗体阳性;脑脊液常规、生化及培养无殊;血尿培养阴性;胸片:两肺弥漫性病变,双侧胸腔积液,肺水肿待排(图 1);心超:左室收缩功能稍减低(EF 0.53),少量心包积液,二、三尖瓣轻度反流;腹部B超:肝大、腹腔积液。考虑诊断“急性呼吸窘迫综合征、急性肾功能损伤、1型糖尿病、糖尿病酮症酸中毒、脑水肿、多浆膜腔积液”,予呼吸机支持[HFO模式,FiO2:85%,f:5.8 HZ,ΔP:36 cmH2O(1 cmH2O=0.1 kPa),MAP:25 cmH2O, OI:23)、多巴胺及肾上腺素泵注维持血压、甘露醇降颅压、胰岛素注射降血糖及其他对症支持治疗,患儿入院第3天酮症酸中毒基本纠正,第6天改无创通气(CPAP,Flow:10 L/min,PEEP:4 cmH2O),入院第10天改大气吸入,复查胸片基本好转(图 2),住院期间未再抽搐,在停呼吸机机械通气镇静后意识好转,但较激惹、躁动,肾功能逐步恢复,住院28 d后出院,出院前患儿意识清,能完成日常对答,查头颅MRI提示脑萎缩改变,复查肺部影像学未出现遗留性病变,复查心超未见心包积液。现规律随访近一年,胰岛素治疗血糖控制尚可,未遗留明显神经系统、呼吸系统等后遗症。本研究经浙江大学医学院附属儿童医院伦理委员会批准(批准号:2020-IRB-078),并经患儿家属知情同意。
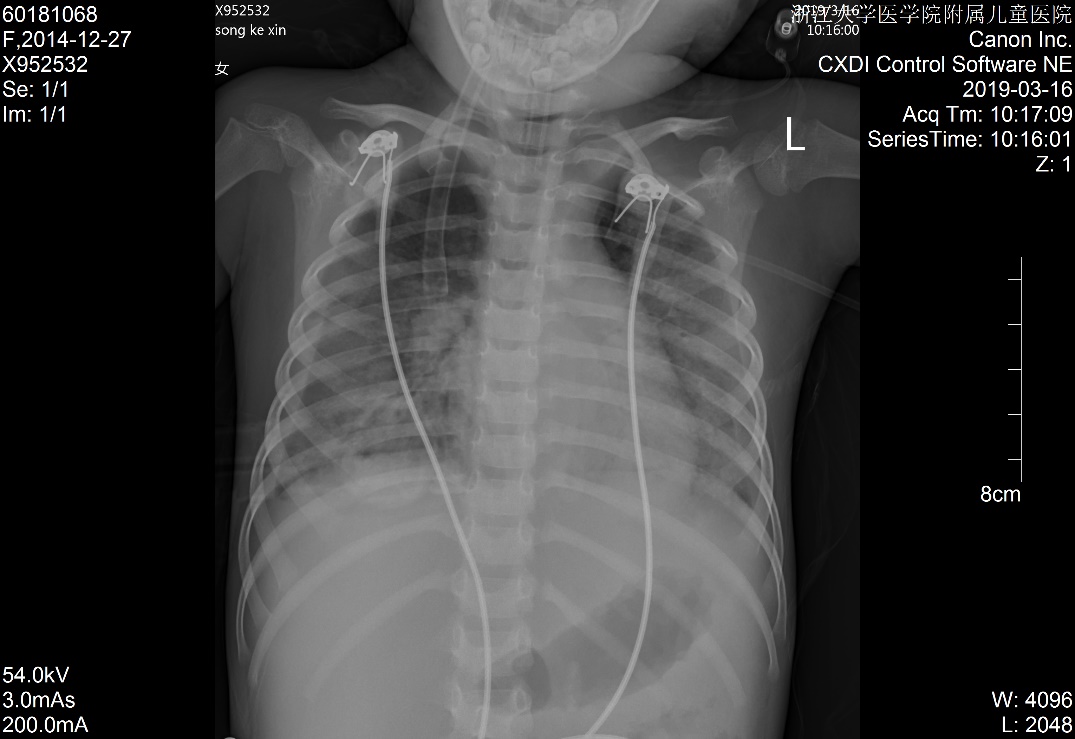
|
| 图 1 入院时胸片 |
|
|
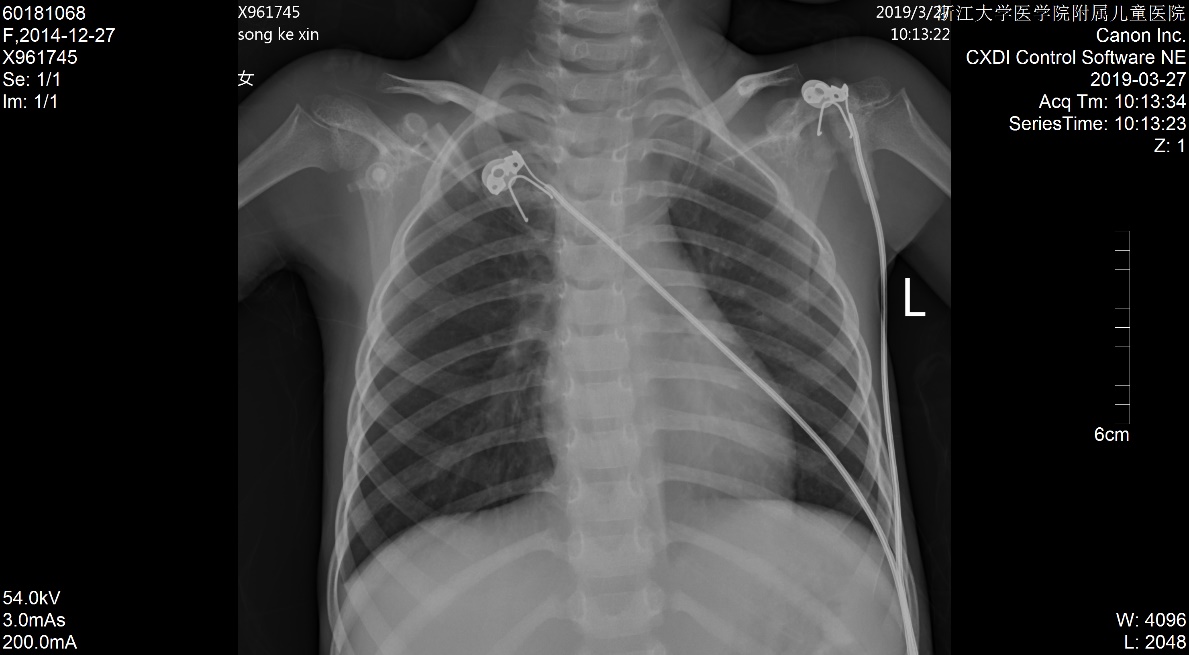
|
| 图 2 入院第10天胸片 |
|
|
本例患儿,既往没有慢性肺部疾病及心脏疾病的情况下,急性起病,并呈进行性低氧血症,伴X片改变,且心超不支持左心功能不全,虽有液体超负荷的病史,但经积极的限液利尿治疗,其氧合指数(OI)仍≥ 16,故诊断ARDS[3-4]。另曾有报道DKA合并纵膈气肿的[5],但本病例胸片未提示气肿。
急性呼吸窘迫综合征(ARDS)是糖尿病酮症酸中毒(DKA)的一种罕见并发症,但其病死率很高。1982年Carrol和Matz[6]报道了9例DKA合并ARDS的病例,并描述了此前文献报道过的所有9例DKA合并ARDS的病例,总结发现所有18例病例均为成人,并伴有严重酸中毒及低血压,且其中15例死亡。目前认为,严重的酸中毒、低血压、氮质血症、及可能无法避免的过度液体治疗为DKA合并ARDS的危险因素。本病例可能的机制为:①本病例初诊断时pH为6.87,为极重度糖尿病酮症酸中毒,而严重酸中毒会增加毛细血管通透性,从而导致肺泡表面活性物质活性下降[2];②本病例外院治疗时,液体入量约3 L/24 h,对于体质量10 kg左右的儿童,液体入量极大,而过度水化会增加静水压和减少血管内胶体渗透压,从而可能增加ARDS发生风险[10];③在DKA的发生及治疗过程中,抗炎细胞因子白介素-10显著减少,而前炎症因子白介素-1β、白介素-8及肿瘤坏死因子-α增加,且其间质性肺水肿的发生与各炎症因子的增强同步,这进一步说明了其在ARDS弥漫性肺损伤中的作用;④虽然有些DKA病例,都曾暴露于以上危险因素,但仍只有少数患者出现ARDS,究其原因,可能有一定的基因易感性。目前研究发现,血管紧张素转换酶基因、肺表面活性物质相关蛋白B、白介素-6、血管生成素-2及凝血因子V等的基因多态性与ARDS易感相关。本院内分泌科开设25年来,随着儿童糖尿病发患者数的上升,而儿童1型糖尿病多以DKA就诊,现每年收住DKA患者约50多例次,其中不乏pH值低于6.9的,且伴随低血压的,但DKA合并ARDS为第一例,基因易感性加上多因素共同作用也许能解释其中原因。目前针对ARDS的主要治疗方案是积极治疗潜在病因、机械通气及高流量氧疗,必要时可应用VV-ECMO[7]。而本病例患儿,经过积极治疗后,随访近1年,无明显后遗症生存状态。
利益冲突 所有作者均声明不存在利益冲突
| [1] | Matthay MA, Zemans RL, Zimmerman GA, et al. The acute respiratory distress syndrome[J]. Nat Rev Dis Primers, 2019, 5(1): 18. DOI:10.1038/s41572-019-0069-0 |
| [2] | Holsclaw DS, Torcato B. Acute pulmonary edema in juvenile diabetic ketoacidosis[J]. Pediatr Pulmonol, 1997, 24(6): 438-443. DOI:10.1002/(sici)1099-0496(199712)24:6<438::aid-ppul9>3.0.co;2-c |
| [3] | 刘春峰, 卢志超. 2015国际急性呼吸窘迫综合征专家共识解读[J]. 中国小儿急救医学, 2015, 22(12): 829-835. DOI:10.3760/cma.j.issn.1673-4912.2015.12.006 |
| [4] | Pediatric Acute Lung Injury Consensus Conference Group. Pediatric acute respiratory distress syndrome: consensus recommendations from the Pediatric Acute Lung Injury Consensus Conference[J]. Pediatr Crit Care Med, 2015, 16(5): 428-439. DOI:10.1097/PCC.0000000000000350 |
| [5] | 尚文, 马青变, 李姝, 等. 糖尿病酮症酸中毒并发症自发性纵隔气肿一例并文献回顾[J]. 中华急诊医学杂志, 2019, 28(10): 1316-1318. DOI:10.3760/cma.j.issn.1671-0282.2019.10.027 |
| [6] | Carroll P, Matz P. Adult respiratory distress syndrome complicating severely uncontrolled diabetes mellitus: report of nine cases and a review of the literature[J]. Diabetes Care, 1982, 5(6): 574-80. DOI:10.2337/diacare.5.6.574 |
| [7] | 张斌, 蒋守银, 江利冰, 等. SRLF关于急性呼吸窘迫综合征处理的指南[J]. 中华急诊医学杂志, 2019, 28(7): 824-824. DOI:10.3760/cma.j.issn.1671-0282.2019.07.003 |
 2020, Vol. 29
2020, Vol. 29




