2 重庆大学附属中心医院,重庆市急救医疗中心创伤科 400014
2 Department of Traumatology, Central Affiliated Hospital of Chongqing University, Chongqing Emergency Medical Center, Chongqing 400014, China
钝性心脏损伤(BCI)并非少见,上世纪80年代国外报道BCI占钝性胸伤20%~25%,近年随交通伤增多和诊断技术提高,这一比例激增,Chai等[1]报道达76%。且BCI占创伤死因的20%[2-3]。误认为BCI少见的原因,一是较轻心肌挫伤多被其他胸伤掩盖未作诊断; 二是心脏破裂多死于现场,尸解证实严重心脏损伤95%死于院前[2]。本文回顾性分析15年间本院收治的BCI,以期提高认识和减少死亡。
1 资料与方法 1.1 纳入标准 1.1.1 非手术组包括心肌挫伤、心脏震荡和创伤性急性冠脉综合征(traumatic acute coronary syndrome, TACS)。心电图、心肌酶谱和肌钙蛋白2项中至少1项明显异常,超声心动图或CT发现异常; TACS并经三维CTA或造影。
1.1.2 手术组包括明显心包积血、心包积气、心脏破裂、心包疝、心脏脱位和(或)扭转,均经CT、手术或尸解证实。
1.2 排除标准⑴医生到达急诊室或事故现场时,伤者已无生命体征; ⑵赴外院会诊抢救伤者,回顾病历资料有严重缺失。
1.3 一般资料本研究获医院伦理委员会批准; 所有病例经家属签署手术知情同意书。2003年9月至2018年8月收治BCI患者348例,占同期钝性胸部损伤的18.3%(348/1 903)。其中男性236例,女性112例; 年龄16~86岁(38.28±12.36)岁。损伤原因见表 1。右室损伤为主占40.5%(141/348),其余依次为左室、右房、左房。伴主动脉伤9例、腔静脉伤1例、心内结构伤6例。251例有胸骨骨折,203例前壁型连枷胸,227例双侧胸伤。多发伤267例(76.7%),105例为腹部损伤,其余为颅脑、颌面、脊椎、骨盆和四肢。平均损伤严重度评分(ISS)38.4分。
| 损伤原因 | 例数(%) |
| 交通事故 | 168(48.3)a |
| 高处坠落 | 95(27.3) |
| 撞砸 | 58(16.7) |
| 坍塌 | 27(7.7) |
| 注:a方向盘损伤占72.6% (122/168) | |
非手术组305例,其中心肌挫伤299例,心脏震荡2例,TACS 4例。305例中CT或X线示心包积气15例,无心脏压塞征的少量心包积液31例。3例伴主动脉伤,2例伴心内结构伤。来院时83例(27.2%)有休克(5例严重心肌挫伤和2例心脏震荡致心源性休克,76例因合并伤出血)。
手术组43例,其中心脏破裂36例(并假性室壁瘤1例、主动脉伤6例、上腔静脉伤1例、心内结构伤4例),心包疝嵌顿和心脏脱位扭转3例、心包膈疝4例。43例中,CT示张力性心包积气2例(伴心脏压塞征)。到急诊室有心源性和(或)失血性休克26例(60.5%),心搏骤停6例。
1.4 临床表现和治疗非手术组305例,胸痛、气促、心悸等无需特殊处理,心电图改变见表 2。
| 指标 | 例数(%) |
| 窦性心动过速 | 172(56.4) |
| ST段异常 | 126(41.3) |
| T波改变 | 46(15.1) |
| 异常Q波 | 21(8.9) |
| 房室传导阻滞 | 20(6.6) |
| 束支阻滞 | 55(18.0)a |
| 室性纤颤 | 7(2.3) |
| 无异常 | 51(16.7) |
| 注:a右束支占71%(39/55) | |
非手术组中69例心律失常需药物控制。51例心电无异常,但心肌酶谱和肌钙蛋白增高。3例伴主动脉伤者2例行腔内隔绝术,并作控制性低血压治疗; 另1例未及手术死亡。2例伴心内结构伤者1例超声复查自愈,另1例死后经尸解证实。TACS 4例中,1例发现不及时,心肌酶高于正常5倍,心电图和超声心动图示前壁大片心肌梗死,但渡过危险期后心功能代偿; 另3例诊断后给予扩血管药有效,均未作介入治疗。
手术组43例,伤后1 h内手术占27.9%。手术行心脏修补36例(2例同时胸主动脉夹层腔内隔绝术); 心包疝松解复位3例; 心包膈疝还纳修补4例。其中急诊室剖胸(EDT)7例。同时剖腹术15例。典型病例如图 1~4。
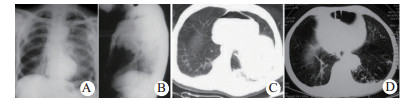
|
| 图 1 术前X线和CT诊断(A、B:例1张力性心包积气; C:例2血气心包; D:例3心包膈疝) Fig 1 Preoperative X-ray and CT diagnosis (A and B: case 1, tension pneumopericardium; C: case 2, hemopenumopericardium; D: case 3, pericardial diaphragmatic hernia) |
|
|
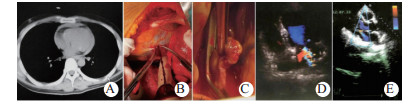
|
| 图 2 例4紧急剖胸心包减压、心脏修补,剖腹脾切除(A:术前CT示血心包; B、C:心包减压后钳闭左心耳破口; D:术后15 d超声心动图示二尖瓣重度反流; E:术后130 d超声心动图复查示二尖瓣轻度反流) Fig 2 Case 4 having emergency decompression of thoracic pericardium, cardiac repair, and abdominal splenectomy (A: Preoperative CT showed blood pericardium; B and C: Pericardial decompression performed to close the rupture of left auricle; D: Echocardiography showed severe mitral regurgitation on postoperative day 15; E: Echocardiography showed mild mitral regurgitation on postoperative day 130) |
|
|
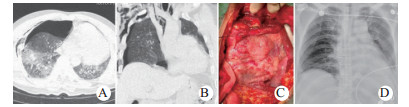
|
| 图 3 例5伤后9 d心包疝嵌顿,松解和心脏复位术(A、B:术前CT示心包疝嵌顿和左移; C:术中见心肌挫伤后肉芽期; D:术后3 d胸部X线平片示心脏已复位) Fig 3 Case 5 showed incarceration of pericardial hernia, decompression and cardiac reduction on 9 days after injury(A and B: Preoperative CT showed incarceration and left shift of pericardial hernia; C: The granulation stage after myocardial contusion observed during the operation; D: The chest X-ray showed the restored heart on postoperative day 3) |
|
|
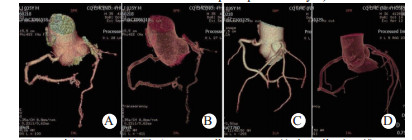
|
| 图 4 例6 TACS结果(A、B:伤后6 d心绞痛发作时三维CTA示冠状动脉左旋支细小,但腔内无异常密度影; C、D:半年后随访CTA示左旋支已无异常) Fig 4 Case 6 with TACS(A and B: during the attack of angina pectoris after injury 6 days, three-dimensional CTA showed small left coronary artery branch, but no abnormal density shadow in the lumen; C and D: CTA in 6-month follow-up showed no abnormalities in left lateral branch) |
|
|
使用SPSS 17.0统计软件进行分析。计量资料以均数±标准差(Mean±SD)表示,组间比较采用SNK-q检验; 计数资料用例和百分比表示,两组间比较用χ2检验,以P < 0.05为差异有统计学意义。
2 结果非手术组305例中死亡21例(6.9%),5例死于严重心肌挫伤、1例心脏震荡除颤失败,15例死于多发伤。
手术组43例中术前心电图无异常5例,死亡14例(32.6%),分别为EDT中死亡4例,手术室死亡5例、术后死亡5例; 直接死于心脏损伤9例,死于合并伤5例(肝伤大出血3例、重型颅脑伤1例、颈髓损伤1例)。手术存活29例中,术后临床表现并经超声心动图检查证实心内结构损伤4例(二尖瓣2例、三尖瓣1例、室缺1例),2例分别于术后2周和3个月行瓣膜成形术,另2例临床观察和影像学复查自行改善。术后并发症包括肺不张3例,经气管切开、纤支镜和呼吸机等治疗后肺复张; 感染性心内膜炎1例经抗生素治疗痊愈。非手术组和手术组临床资料比较见表 3。
| 指标 | 非手术组(n=305) | 手术组(n=43) | P值 |
| ISS评分(Mean±SD) | 26.61±8.72 | 38.90±8.78 | < 0.01 |
| 心电图阴性率 | 51 (16.7) | 5 (11.6) | 0.395 |
| 休克发生率 | 83 (27.2) | 26 (60.5) | < 0.01 |
| 病死率 | 21 (6.9) | 14 (32.6) | < 0.01 |
| 直接死于BCI | 6 (28.6) | 9 (64.3) | 0.036 |
| 注:ISS,损伤严重度评分 | |||
348例BCI患者总病死率10.1%(35/348)。存活313例随访6~36(22±5.6)个月,方法包括调查表格填写,血气分析、心肌酶谱、超声心动图和CT复查。除因肢体伤残3例,BCI治愈后无后遗症和并发症,所有患者心肺功能、影像学和健康状况正常。
3 讨论钝性胸伤均应警惕BCI,文献报道交通伤引起占50%~88%[4];本组患者资料接近,且72%有胸骨骨折,支持多数研究指出的其于BCI的关系[5]。笔者提醒5组高发人群:司机方向盘损伤、胸骨骨折、前壁型连枷胸、双侧胸伤、对角线损伤(一侧胸伤并另侧上腹伤)。
心肌挫伤一般表现无特异性。应注意3个重要症征:⑴贝克三联征(Beck triad),为心脏压塞证据。⑵体位改变突发休克,为心包疝箝闭重要线索,复原体位或见改善,或可猝死。⑶创伤后心绞痛,为TACS表现即提示冠状动脉损伤。心绞痛与胸肋骨折疼痛主要区别为:①伴心悸、面色苍白,心律和血压改变,即刻心电图异常; ②硝酸甘油类药物能缓解。严重BCI有失血性或心源性休克。心脏破裂若心包破口大,表现大量血胸伴休克; 心包破口小或无则表现心脏压塞。除心脏压塞,心源性休克还可因心肌严重挫伤后顺应性下降、心律紊乱和传导阻滞使心排量锐减; 心脏脱位、扭转、心包疝箝闭致回流障碍和心搏受限。出血量无法解释的休克应考虑心源性休克。
诊断需要多种方法连续监测,把某一单项检查视作“金标准”是不妥当的。钝性胸伤常规行心电图和心肌酶谱、肌钙蛋白测定,应至少观察48 h; 异常或临床可疑,需进一步行超声心动图和螺旋CT检查。后两者是最重要的诊断方法,超声心动图为心内结构伤首选检查,较轻的心肌挫伤则不能发现,经食管超神心动图(TEE)虽可增加灵敏度,但常因病情受限。有TACS表现而CTA可疑的患者,应行冠脉造影。MRI在病情稳定者中可选用,核素扫描的急诊临床价值较小。床旁X线检查仍具重要性,有异常发现再行增强CT,或促使紧急剖胸[2, 6-10]。文献报道心电图正常而有明显心脏损伤,因此心电图阴性并无完全排除价值[2, 7]。本研究两组心电兔阴性差异无统计学意义,但均支持文献结论。影像学无发现亦非绝对排除标准,应结合临床。本组1例患者来院时休克,心前区杂音,腹股沟下方听诊闻枪击声,脉压增大,提示主动脉瓣关闭不全,超声心动图却无异常。决定急诊换瓣术时病情急转,3 h内死于心源性休克,尸解证实主动脉瓣破裂和严重心肌挫伤。
不需要手术的BCI主要是心肌挫伤、心脏震荡和多数TACS; 需手术者包括心脏破裂、心包疝、心脏脱位扭转和部分心内结构损伤。本研究中,手术组和非手术组休克发生率和病死率均差异。前者需要紧急剖胸术; 后者需要合并伤手术止血,心脏损伤仅需非手术治疗。但须知最轻和最重的损伤类型都是心肌挫伤,轻者可无症状或仅轻度心律失常,重者可广泛心肌挫伤且常伴心内结构伤,死于心力衰竭而无法手术挽救。本组1例患者紧急剖胸见主动脉峡部横断,但胸腔和纵隔积血总量小于1 500 mL; 心包破口长10 cm,心肌严重挫伤,显然死于心排不能,而非大血管伤。
心肌挫伤治疗措施包括心肌保护,限制水钠输入量和速度,适当使用激素和利尿剂,滴注高渗葡萄糖液,以促进心肌水肿吸收,改善顺应性,恢复心排。Belliister等[2]认为仅1/4~1/3的BCI需药物处理心律失常。本组资料接近该结论,用药原则是心率 > 150次/min或 > 130/min次,持续6 h以上。TACS可致心肌梗死,是应重视的特殊损伤类型,左前降支发生较多。伤后出现心绞痛即应考虑,造影证实冠状动脉裂伤、夹层、血栓形成、假性动脉瘤等,应行介入治疗,如吸除血栓安放支架。避免溶栓,尤其在合并多发伤时[6-7, 11]。缺血仅因管壁水肿或痉挛则应严密观察和相应治疗以改善心肌供血,包括使用扩血管药、激素和脱水,心绞痛则给予硝酸甘油类。本组4例患者采用非手术治愈。心脏震荡则多因胸前打击,尤其在运动员中,发生虽少但可猝死于室颤而无解剖病变[7, 12]。现场除颤可减少死亡,本组成功救治1例。
需手术的BCI,早期诊断紧急剖胸是获救关键。开胸控制出血前行“限制性液体复苏”。笔者不提倡术前心包穿刺的主张被连续引入欧洲复苏指南2005、2010[13]和2015版。Huis In't Veld等[7]也不推荐心包穿刺而主张优先行剖胸术。
有研究在体外循环下作心脏修复[4],但笔者赞同非体外循环下手术,理由为:手术分秒必争,体外循环的运行耗费时间; 患者常有多发伤,肝素化可成致命威胁; 心脏修补多可非体外循环下完成。手术入路有报道中用胸骨正中劈开[4],而笔者更多用左前外侧切口。不同于疾病治疗,体外循环建立和心内直视手术均需胸骨正中劈开; 心脏创伤需分秒必争迅速进胸。心肌或心包破裂多在前壁即右室和左侧,易经左前外侧切口处理,必要时横断胸骨或劈开上段; 费时的胸骨劈开减少获救机会。手术主要为心包减压、控制出血、心脏按压复跳、破口修补、心包积血清除、心包疝和脱位扭转的复位固定、心包开窗引流等。心肌破裂多数现场死于大量血胸或心脏压塞。破裂部位发生率依次为右室、左室、右房、左房; 心房破裂较心室破裂获救机会多[3, 6, 14-15]。非全层破裂心脏压塞后易自限出血。喷血的心肌破口指压下先作一针控制缝合,确切修补后再将其拆除。破口较大用Foley尿管送入堵住出血再修补。应警惕多个破口,发现后壁破口时用小纱块暂时填塞,将患者改侧卧位延长为后外侧切口,后壁变侧壁即易操作。心包疝箝闭是心包破裂的危急并发症,患者可迅速死于心源性休克,破向左侧较多[5, 8]。膈心包破裂可致心包膈疝,引起心脏压塞。心包疝还纳后,因心肌肿胀心包缝合困难时可用补片。病情危重则敞开心包,分离箝闭性黏连; 若将心脏向中线复位固定困难,术后取疝出反方向卧位1周,使心脏在较好位置黏连固定(图 3D)。经胸膜腔手术不放置心包引流管,膈神经后心包开窗和安放胸腔引流管可明显减少心搏干扰及心包、心内感染机会。
BCI合并主动脉损伤不少见,其中83.8%~93%发生在峡部[1, 3, 16-17]。非全层破裂如夹层破裂等,行腔内隔绝术为最佳选择[18]。稳定的患者可同时药物控制性低血压。而全层破裂多数患者死于现场。
心内结构伤不在急诊手术厘清,术后从体征和影像学诊断后,心功能可代偿者不在急诊期处理。体外循环肝素化可加重多发伤出血; 换瓣术等也易失败[2, 9]。另外笔者观察到与先天性室缺和瓣膜病变不同,损伤较小者有愈合或部分愈合可能,临床症征和影像学均证实(图 2D、E)。因此应待3~6个月无改善后再手术。出现附壁血栓和感染性心内膜炎等并发症应严密观察和处理,急诊期不用抗凝药。心功能失代偿的心内结构伤需提前手术[1, 9, 16]。
对就诊较晚的心包积血患者,笔者仍主张积极手术。穿刺和置管吸出部分血液而残留凝块,可致创伤缩窄性心包炎,也易发生感染。对心包积气患者,笔者建议胸腔镜修补心包并了解心肌是否损伤,因裂口可随心搏延长,潜在心包疝风险。张力性心包积气先置胸腔引流再行胸腔镜探查,心包穿刺或置管减压极不可靠。
急诊室剖胸术(EDT)在钝性伤中的应用因生存率不如穿透伤而变得悲观; 笔者认为应重新评价EDT在BCI的价值。本组3例行EDT的患者复苏成功。
此外,应警惕延迟性破裂,心壁和心内结构都可因炎症、坏死,发生延迟破裂,包括延迟性心包积血和室壁瘤破裂。BCI手术虽成功,预后与心肌、心内结构损伤程度有关,也与多发伤有关。
| [1] | Chai HS, Lee SW, Park JS, et al. Cardiac arrest associated with aortic valve regurgitation[J]. Am J Emerg Med, 2018, 36(2): 345.e1-345.e3. DOI:10.1016/j.ajem.2017.11.040 |
| [2] | Bellister SA, Dennis BM, Guillamondegui OD. Blunt and penetrating cardiac trauma[J]. Surg Clin N Am, 2017, 97(5): 1065-1076. DOI:10.1016/j.suc.2017.06.012 |
| [3] | Saar S, Lomp A, Laos J, et al. Population-based autopsy study of traumatic fatalities[J]. World J Surg, 2017, 41(7): 1790-1795. DOI:10.1007/s00268-017-3929-3 |
| [4] | Yun JH, Byun JH, Kim SH, et al. Blunt traumatic cardiac rupture: single-institution experiences over 14 years[J]. Korean J Thorac Cardiovasc Surg, 2016, 49(6): 435-442. DOI:10.5090/kjtcs.2016.49.6.435 |
| [5] | Verma N, White CS, Mohammed TL. Blunt cardiothoracic trauma: common injuries and diagnosis[J]. Semin Roentgenol, 2018, 53(2): 171-177. DOI:10.1053/j.ro.2018.02.007 |
| [6] | Raptis DA, Bhalla S, Raptis CA. Computed tomographic imaging of cardiac trauma[J]. Radiol Clin N Am, 2019, 57(1): 201-212. DOI:10.1016/j.rcl.2018.08.009 |
| [7] | Huis in't Veld MA, Craft CA, Hood RE. Blunt cardiac trauma review[J]. Cardiol Clin, 2018, 36(1): 183-191. DOI:10.1016/j.ccl.2017.08.010 |
| [8] | Verma N, Robinson JD, Gunn ML. Pericardial rupture and cardiac herniation in blunt trauma[J]. Radiol Case Rep, 2018, 13(3): 573-575. DOI:10.1016/j.radcr.2018.02.013 |
| [9] | Paisley M, Deboard Z, Thomas D. High-risk repair of traumatic mitral valve rupture in the setting of polytrauma[J]. Thorac Cardiovasc Surg Rep, 2018, 7(1): e1-3. DOI:10.1055/s-0037-1621747 |
| [10] | Burrell AJ, Kaye DM, Fitzgerald MC, et al. Cardiac magnetic resonance imaging in suspected blunt cardiac injury: A prospective, pilot, cohort study[J]. Injury, 2017, 48(5): 1013-1019. DOI:10.1016/j.injury.2017.02.025 |
| [11] | 赵哲炜, 刘双庆, 何忠杰. 急性外伤性心肌梗死的救治[J]. 中华急诊医学杂志, 2013, 22(6): 662-665. DOI:10.3760/cma.j.issn.1671-0282.2013.06.030 |
| [12] | Menezes RG, Fatima H, Hussain SA, et al. Commotio cordis: A review[J]. Med Sci Law, 2017, 57(3): 146-151. DOI:10.1177/0025802417712883 |
| [13] | Soar J, Perkins GD, Abbas G, et al. European Resuscitation Council Guidelines for Resuscitation 2010 Section 8. Cardiac arrest in special circumstances: Electrolyte abnormalities, poisoning, drowning, accidental hypothermia, hyperthermia, asthma, anaphylaxis, cardiac surgery, trauma, pregnancy, electrocution[J]. Resuscitation, 2010, 81(10): 1400-1433. DOI:10.1016/j.resuscitation.2010.08.015 |
| [14] | Zerbo S, Ventura Spagnolo E, Salerno S, et al. Cardiac rupture caused by traffic accident: Case reports and a literature review[J]. Med Leg J, 2018, 86(3): 152-156. DOI:10.1177/0025817218759164 |
| [15] | Sarma B, Ghormade PS, Chavali K, et al. Pattern of cardiac injury following blunt trauma: an autopsy based study[J]. Indian J Foren Med Toxicol, 2018, 12(1): 43. DOI:10.5958/0973-9130.2018.00009.9 |
| [16] | Zhou XY, Xu J. Misdiagnosed coronary artery disease–acute aortic syndrome: A case report[J]. Chin J Traumatol, 2018, 21(4): 243-245. DOI:10.1016/j.cjtee.2018.02.006 |
| [17] | 储诚兵, 曾红, 李家开, 等. 37例钝性胸主动脉损伤CT血管造影征像的回顾性分析[J]. 中华急诊医学杂志, 2016, 25(8): 1062-1065. DOI:10.3760/cma.j.issn.1671-0282.2016.08.020 |
| [18] | Agostinelli A, Carino D, Borrello B, et al. Blunt traumatic injury to the thoracic aorta treated with thoracic endovascular aortic repair: a single-centre 20-year experience[J]. Interact Cardiovasc Thorac Surg, 2019, 28(1): 17-22. DOI:10.1093/icvts/ivy211 |
 2019, Vol. 28
2019, Vol. 28




