2 山西医科大学第一医院急诊医学中心,太原 030012
2 Department of Emergency, First Hospital of Shanxi Medical University, Taiyuan 030001, China
未成年人头部外伤是一个全球性社会公共卫生问题。2013年[1],美国共有大约280万例患者急诊就诊原因与创伤性颅脑损伤相关。其中,0~24岁人群占39%。我国2014年全国伤害监测系统(NISS)显示[2],因头部外伤就诊于监测点医院门/急诊全年的未成年人(小于18岁者)约4.7万/年,其中约85%为轻微伤,而在所有医院(包括非测试点)的就诊人群中,数据可能更大。
头颅CT检查可帮助快速准确地判断颅内损伤情况[3],在临床上常用于判断头部外伤患者颅脑损伤情况。但是由于CT检查过程中的电离辐射具有致癌性,且儿童组织器官处于发育期,对电离辐射较成人更为敏感,或可诱发白血病和脑肿瘤等癌症,危害性较大[4-5]。因而,必须严格把握头部外伤患儿进行颅脑CT检查的指征,尤其避免对部分轻型头部外伤患儿不必要的辐射暴露。
目前,国外主要有三种临床决策规则用于指导相关国家头部外伤儿童进行头颅CT检查[6-8],包括:英国的儿童头部损伤重要临床事件预测算法[9](children's head injury algorithm for the prediction of important clinical events, CHALICE)、美国儿科急诊护理应用研究网研究的低风险颅脑损伤的头部外伤未成年人头颅CT检查的临床决策规则[10](paediatric emergency care applied research network, PECARN)以及加拿大儿童头部损伤断层扫描评估[11](Canadian assessment of tomography for childhood head injury, CATCH)(表 1)。而国内尚无相关指南及相关研究用于指导未成年人轻型头部外伤后的CT检查,因而在具体处置过程中较为混乱[12]。不仅可对患儿造成不必要的辐射危害,也可产生不应该的漏诊及社会医疗资源浪费等。
| 内容 | CHALICE | PECARN<2岁 | PECARN 2~17岁 | CATCH |
| 推荐使用 | 英国国家健康与护理卓越研究所 | 美国儿科学会 | 加拿大儿科学会 | |
| 纳入标准 | 年龄<16岁;明确头部外伤史或征象 | 年龄<18岁;头部外伤后24 h内就诊 | ①年龄<17岁; ②头部钝性伤(被目睹的意识障碍、定向障碍,明确的遗忘,持续呕吐≥2次,间隔15 min,2岁以下儿童在急诊室持续易怒; ③急诊医师首次评判GCS评分≥13分; ④伤后24 h内就诊。 |
|
| 排除标准 | 拒绝参与本研究 | 轻微受伤机制(平地跌倒;走或跑时撞上静止物体;除头皮擦伤及裂伤外无其他头部创伤征象;穿透性创伤);已知的脑肿瘤,预先存在的神经疾病,伴有心室分流,出凝血功能障碍;就诊前已在外院进行神经影像学检查;GCS评分 < 14分。 | ①明显的穿透性颅骨损伤; ②明显凹陷性骨折; ③急性局灶性神经功能缺损; ④慢性普遍发育迟缓; ⑤因涉嫌虐待儿童而造成的头部损伤; ⑥对先前治疗过的头部损伤复诊患者; ⑦怀孕患者。 |
|
| 主要结局 | 临床显着性颅内损伤(因头部外伤致死;需神经外科干预;CT扫描显著异常——由放射科医生报告的任何新的急性创伤性颅内损伤,包括任何大小的颅内血肿、脑挫伤、弥漫性脑水肿和颅骨凹陷性骨折)。 | 临床重要的创伤性脑损伤(死于创伤性颅脑损伤;需颅内压监测、颅底凹陷抬高、脑室造口术、血肿清除术、脑叶切除术、组织清创术、硬脑膜修补术等神经外科干预;因创伤性颅脑损伤需插管>24 h;需住院2晚或以上者;与创伤性颅脑损伤相关的CT阳性表现)。 | 临床显着性颅内损伤(因颅脑损伤而死亡;需神经外科治疗;CT显著——由放射科医生报告的任何新的急性创伤性颅内病理损伤,包括任何大小的颅内血肿、脑挫伤、弥漫性血肿、脑水肿及颅骨骨折)。 | |
| 次要结局 | ①颅骨骨折; ②住院治疗。 |
无 | ①颅骨骨折; ②住院治疗。 |
|
| 相关指标 | ||||
| 受伤机制 | ①高速(速度 > 64 km/h)公路交通事故(如行人、骑自行车或乘客); ②高处坠落 > 3 m; ③被高速物体击伤。 |
机动车辆撞车(乘客弹出、死亡或翻车);没有头盔的行人/骑自行车者被机动车辆撞倒;高处坠落(<2岁者,>0.9 m;≥2岁者,>1.5 m);被高撞击物体撞击的头部。 | 危险的受伤机制(例如:机动车车祸,高处坠落≥0.91 m或楼梯跌落≥5级台阶,未戴头盔而从自行车跌落)(中风险——CT扫描可见脑损伤)。 | |
| 病史及症状 | 意识障碍>5 min;顺行性或逆行性遗忘>5 min;呕吐≥3次(非一次连续呕吐);怀疑非意外损伤;没有癫痫病史患儿外伤后癫痫样发作。 | ①意识丧失≥5 s; ②家长报告患儿精神状态与往常不一致。 |
①明确或可疑的意识丧失; ②呕吐史; ③剧烈头痛。 |
头痛恶化史(高风险——需要神经外科干预)。 |
| 体格检查 | GCS评分 < 14分,或 < 1岁儿童GCS < 15分,但异常嗜睡;怀疑穿透性或凹陷性颅骨骨折或囟门紧张;颅底骨折征象(如鼓室积血、"浣熊"眼、耳溢液或脑脊液鼻漏或出血、Battle's征,面部捻发音或严重面部损伤);局灶神经体征(包括运动、感觉、共济或反射异常);年龄<1岁儿童出现>5 cm的青紫、肿胀或裂伤。 | ①GCS评分 < 15分; ②精神状态改变的迹象(激动、嗜睡、重复提问、口头交流反应缓慢); ③可触及或可疑的颅骨骨折; ④枕、顶或颞部头皮血肿。 |
①GCS评分 < 15分; ②精神状态改变的迹象(激动、嗜睡、重复提问、口头交流反应缓慢); ③颅底骨折的临床表现(如血液鼓室、浣熊眼、脑脊液耳或鼻漏、乳突瘀斑)。 |
①GCS评分 < 14分,年龄 < 1岁者GCS评分 < 15分; ②异常嗜睡(超出预期); ③局灶性神经系统阳性体征(运动、感觉、协调或反射异常); ④颅底骨折征象(鼓室积血、“浣熊”眼、耳或脑脊液鼻带、乳突瘀斑、严重面部损伤等); ⑤怀疑穿透或凹陷的颅骨损伤、囟门紧张; ⑥年龄 < 1岁者瘀伤、肿胀或裂伤 > 5 cm。 |
本研究对2017年7月26日至2018年6月30日期间因头部外伤就诊于山西医科大学第一医院急诊医学中心的1 538例未成年人(年龄小于18岁)进行了上述三种临床决策规则适用性的探究,现报道如下。
1 资料与方法 1.1 一般资料选取2017年7月26日至2018年6月30日期间因头部外伤就诊于山西医科大学第一医院急诊医学中心的未成年人(年龄小于18岁)1 538例。对符合现有儿童头部外伤后CT检查决策规则研究标准的患儿分别进行相应规则研究指标(见表 1)的收集、决策结果的判断、临床诊断及治疗方案的收集分析。
1.2 研究方法在进行任何辅助检查及治疗之前,本研究收集了1 538例研究对象关于上述3种临床决策规则各自的纳入、排除标准,预测变量和结局指标(见表 1),以及患者的流行病学和人口统计学等相关信息。
由急诊科医生根据上述3种临床决策规则及其他相关指标综合决定是否需要对患儿进行头颅CT检查。CT扫描的结果有急诊科医师进行初步判断,且由对患儿具体病情及该研究不知情的影像科医师进行客观报告。若二者意见不一致,则由包含影像科主任医师在内的3名及以上经验丰富的医生共同判断。此外,在患者伤后30 d内对所有患者进行了电话随访。本研究结果旨在验证上述患者队列中,每个临床决策规则的诊断准确性。以各决策规则的结局指标作为金标准,验证其在我国符合其初始推导标准的患儿人群中的准确性。主要包括:敏感性,特异性,阴性预测值(NPV)和阳性预测值(PPV),均通过95%CI的百分比来描述,并绘制各决策规则的ROC曲线。
1.3 统计学方法使用SPSS 19.0 for Windows®进行数据整理及分析。其中,使用Kolmogorov - Smirnov检验确定数据的正态性。符合正态分布的计量资料以均数±标准差(Mean±SD)表示,采用方差分析LSD-t检验;非正态分布的资料则以中位数和百分比来表示,采用Mann-Whitney U检验;计数资料以率表示,采用χ2检验及Fisher确切概率法。以P<0.05为差异有统计学意义。
2 结果 2.1 本研究与上述三种决策规则一般资料的比较本研究对1 538例患者进行研究,其中,339例(22.04%)患者就收了CT扫描,49例患儿(3.19%)CT检查阳性,1例患者(0.07%)因家长拒绝行CT检查自行离院,随访过程中发现患儿阳性表现而可能被漏诊,8例患儿(0.52%)接受了神经外科手术,2例患者(0.13%)死亡。本课题的研究对象与上述3种临床决策规则的原始衍生队列具有广泛的可比性(表 2)。
| 指标 | 本研究 (n=1 538) |
CHALICE (n=22 772) |
PECARN (n=42 412) |
CATCH (n=3 866) |
| 人口特征 | ||||
| 平均年龄(岁) | 6.8 ±5.1 | 5.7 (未提及) | 7.1 ±5.5 | 9.2 (未提及) |
| 男性 | 1 043 (67.8%) | 14 767 (64.8%) | NR | 2 505(64.8%) |
| 女性 | 495 (32.2%) | 7 941 (34.9%) | NR | 1 361(34.9%) |
| 初始GCS评分 | ||||
| GCS 3~8 | 2 (0.13%) | 未提及 | 未提及 | 未提及 |
| GCS 9~12 | 1 (0.06%) | 未提及 | 未提及 | 未提及 |
| GCS 13 | 1 (0.06%) | 73 (0.3%) | 未提及 | 95(2.5%) |
| GCS 14 | 8 (0.52%) | 229 (1.0%) | 1 341(3.16%) | 282(7.3%) |
| GCS 15 | 1 526 (99.22%) | 21 996(96.6%) | 41 071(96.84%) | 3 489(90.2%) |
| 无法获得评分 | 0 | 281 (1.2%) | 0 | 0 |
| 头颅CT | 339(22.04%) | 766(3.3%) | 14 969(35.3%) | 2 043(52.8%) |
| CT阳性 | 49(3.19%) | 281 (1.2%) | 780(1.84%) | 159 (4.1%) |
| 神经外科干预 | 8(0.52%) | 137 (0.6%) | 60 (0.14%) | 24(0.6%) |
| 死亡 | 2(0.13%) | 15 (0.1%) | 未提及 | 未提及 |
本研究中,CHALICE适用于1 394例患者(90.70%,95%CI 89.24%至92.15%);PECARN适用于801例患者(52.11%,95%CI 49.62%至54.61%);CATCH适用于325例患者(21.15%,95%CI 19.10%至23.19%)(见表 3)。
| 指标 | CHALICE | PECARN | CATCH |
| 预测因子包括 | 全部 | 全部 | 全部 |
| 结局评估 | 临床显着性颅内损伤 | 临床重要的创伤性颅脑损伤 | 需神经外科干预;CT显示的颅脑损伤 |
| 预测因子阳性 | |||
| 结局评估阳性(n) | 25 | 7 | 6 |
| 结局评估阴性(n) | 300 | 413 | 93 |
| 预测因子阴性 | |||
| 结局评估阳性(n) | 2 | 0 | 1 |
| 结局评估阴性(n) | 1067 | 381 | 225 |
| 灵敏度(95% CI) | 92.6%(74.2~98.7) | 100%(56.1~100) | 85.7%(42.0~99.2) |
| 特异度(95% CI) | 78.1%(75.7~80.2) | 48.0%(44.5-51.5) | 70.8%(65.4~75.6) |
| 阳性预测值(95% CI) | 7.7%(5.1~11.3) | 0.9%(0.4~1.9) | 6.1%(2.5~13.2) |
| 阴性预测值(95% CI) | 99.8%(99.2~100) | 99.1%(98.1~99.6) | 99.6%(97.2-100) |
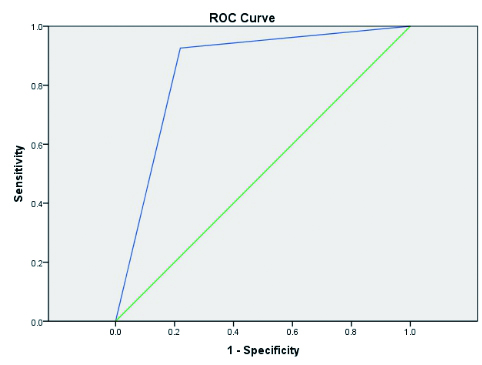
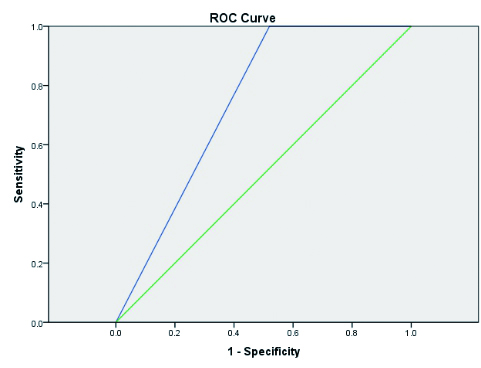
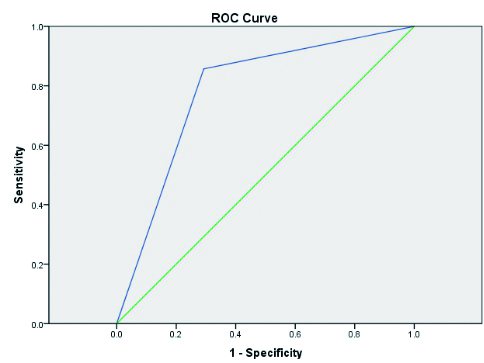
三种临床决策规则对其特定的研究对象而言,其诊断结果均非常敏感。其ROC曲线分别如图 1~3所示。本研究发现,上述规则的诊断敏感性均在85%以上,PECARN规则的敏感性最高可达100%,CHALICE次之,CHANCE最低。而PECARN规则的特异性则明显低于CATCH和CHALICE规则(见表 3)。
|
| 图 1 CHALICE规则的ROC曲线 Fig 1 ROC curve for CHALICE rules |
|
|
|
| 图 2 PECARN规则的ROC曲线 Fig 2 ROC curve for PECARN rules |
|
|
|
| 图 3 CHNCE规则的ROC曲线 Fig 3 ROC curve for CHNCE rules |
|
|
儿童头部外伤是一个重要的全球性社会公共卫生问题。据报道,美国每年大约有100万余次与颅脑损伤相关的0~24岁人群就诊于医院急诊。我国2014年全国伤害监测系统(NISS)则显示在监测点医院门/急诊就诊人群中,全年约有4.7万余未成年人(小于18岁者)因头部外伤就诊,其中约85%为轻微伤。而在包括非监测点的所有医院门/急诊中,该数值势必更大。我国作为一个发展中的人口大国,随着社会经济飞速发展,二胎政策的进一步实施等,在未来相当长的一段时期内,儿童头部外伤的就诊人次将进一步增加[12]。
头颅CT检查可帮助快速准确地判断颅内损伤情况,在临床上常用于判断头部外伤患者颅脑损伤情况。自从20世纪70年代早期CT成像应用于医学以来,其在全世界的使用迅速增加[13]。由于儿童时期骨髓及大脑对放射高度敏感[14],有报道显示,儿童期间行CT检查的辐射可能具有引起白血病及脑肿瘤等癌症的潜在风险,其致癌的终生风险显着高于成人[15]。因而,需重视并严格把握对轻型头部外伤患儿CT检查的指征。既要避免漏诊,又要减少不必要的辐射暴露。
目前,美国儿科学会推荐使用PECARN标准指导未成年人头部外伤后CT检查与否的指南[6];加拿大儿科学会推荐CATCH规则[7];英国则建议使用CHALICE规则[8];不久前,意大利急诊儿童头部外伤的评估和管理指南[16]指出:凡16岁以下的头部外伤儿童在急诊就诊时的GCS评分<14分,均应接受头颅CT检查,而对于GCS评分≥14分患儿,则按照PECARN原则进行决策。目前,我国尚无相应的临床决策规则作为指导。本研究探讨了上述三种临床决策规则在我国的适用性。
对2017年7月26日至2018年6月30日期间因头部外伤就诊于山西医科大学第一医院急诊医学中心的1 538例未成年人(年龄小于18岁)患者进行了研究,其研究对象与上述三种临床决策规则的原始衍生队列具有广泛的可比性。本研究队列人群中,CHALICE适用于1 394例患者,PECARN适用于801例患者,CATCH适用于325例患者。在各自原始队列设置的纳入排除标准及结局指标下,上述规则的诊断敏感性均在85%以上,PECARN规则的敏感性最高可达100%,CHALICE次之,CHANCE最低。而PECARN规则的特异性则明显低于CATCH和CHALICE规则。本研究与2017年发表在《柳叶刀》上的关于儿童PECARN,CATCH和CHALICE头部损伤判定规则评估的结果相似[17]。
由于儿童头部外伤后漏诊的危害更大,因而需要临床决策规则具有较高的灵敏度,减少漏诊。上述三种临床决策规则均具有较高的灵敏度及阴性预测值,可在中国进行推广使用,其中,PECARN决策规则的灵敏度可达100%。由于国内急诊就诊人数众多,急诊科工作量大,而上述CHALICE规则的纳入标准较为宽泛,且其诊断敏感性、特异度均较高,或可作为我国临床优先推荐的未成年人头部外伤后CT检查的决策规则。由于PECARN、CATCH规则的适用人群较窄,其在我国急诊特有的因头部外伤就诊未成年患者人群中,其具体预测指标的诊断准确性有待进一步研究。因此,在未来的研究中,可设计符合我国国情的大规模同质队列,将各临床决策规则的应用范围拓展,从而评估其诊断准确性。
本研究在各决策规则的适用的研究队列人群中进行了验证分析,结果提示3种临床决策规则均具有较高的敏感性和特异度。结合我国国情,本研究认为英国的CHALICE规则由于适用人群广,更符合我国头部外伤患儿急诊就诊情况,且验证结果提示该规则的敏感性和特异度均较高,且ROC曲线下面积最大。因此,或可作为指导我国头部外伤患儿进行头颅CT检查的决策指导。
但是,由于本研究为一项单中心研究,样本量相对较小,而且并未对PECARN临床决策规则内部的分组进行分开探讨研究,因此结果可能不普遍。上述三项临床决策规则中哪一项在符合我国国情的急诊就诊人群中具有更好的指导意义,尚需进一步的多中心、大数据验证研究进行论证。
| [1] | Taylor CA, Bell JM, Breiding MJ, et al. Traumatic brain injury-related emergency department visits, hospitalizations, and deaths -United States, 2007 and 2013[J]. MMWR Surveill Summ, 2017, 66(9): 1-16. DOI:10.15585/mmwr.ss6609a1 |
| [2] | 纪翠蓉, 段蕾蕾, 耳玉亮, 等. 2014年全国伤害监测系统儿童头外伤就诊病例分布特征分析[J]. 中华流行病学杂志, 2016, 37(4): 527-530. DOI:10.3760/cma.j.issn.0254-6450.2016.04.017 |
| [3] | 蒋宇钢, 谭志刚. 儿童颅脑损伤诊治应注意的几个问题[J]. 创伤外科杂, 2017, 19(06): 401-404. DOI:10.3969/j.issn.1009-4237.2017.06.001 |
| [4] | Pearce MS, Salotti JA, Little MP, et al. Radiation exposure from CT scans in childhood and subsequent risk of leukaemia and brain tumours: a retrospective cohort study[J]. Lancet, 2012, 380: 499-505. DOI:10.1016/S0140-6736(12)60815-0 |
| [5] | Mathews JD, Forsythe AV, Brady Z, et al. Cancer risk in 680 000 people exposed to computed tomography scans in childhood or adolescence: data linkage study of 11 million Australians[J]. BMJ, 2013, 346: 2360. DOI:10.1136/bmj.f2360 |
| [6] | American Academy of Pediatrics. Computed tomography (CT) scans are not necessary in the immediate evaluation of minor head injuries; clinical observation/Pediatric Emergency Care Applied Research Network (PECARN) criteria should be used to determine whether imaging is indicated, 2013[R]. http://www.choosingwisely.org/clinicianlists/american-academy-pediatrics-ct-scans-to-evaluate-minor-headinjuries/ (accessed June 1, 2016). |
| [7] | Farrell CA. Management of the paediatric patient with acute head trauma, 2013[R]. http://www.cps.ca/documents/position/paediatricpatient-with-acute-head-trauma (accessed June 1, 2016). |
| [8] | National Institute for Health and Care Excellence. Head injury: assessment and early management, 2014[R]. https://www.nice.org.uk/guidance/cg176 (accessed June 1, 2016). |
| [9] | Dunning J, Daly JP, Lomas JP, et al. Derivation of the children's head injury algorithm for the prediction of important clinical events decision rule for head injury in children[J]. Arch Dis Child, 2006, 91(11): 885-891. DOI:10.1136/adc.2005.083980 |
| [10] | Kuppermann N, Holmes JF, Dayan PS, et al. Identifi cation of children at very low risk of clinically-important brain injuries after head trauma: a prospective cohort study[J]. Lancet, 2009, 374(9696): 1160-70. DOI:10.1016/S0140-6736(09)61558-0 |
| [11] | Osmond MH, Klassen TP, Wells GA, et al. CATCH: a clinical decision rule for the use of computed tomography in children with minorhead injury[J]. CMAJ, 2010, 182(4): 341-348. DOI:10.1503/cmaj.091421 |
| [12] | 任珍, 冯贵龙. 儿童头部外伤后CT检查决策规则研究进展[J]. 中华急诊医学杂志, 2018, 9(27): 1066-1069. DOI:10.3760/cma.j.issn.1671-0282.2018.09.02 |
| [13] | Pearce MS. Patterns in paediatric CT use: an international and epidemiological perspective[J]. J Med Imaging Radiat Oncol, 2011, 55(2): 107-9. DOI:10.1111/j.1754-9485.2011.02240.x |
| [14] | United Nations Scientific Committee on the Effects of Atomic Radiation. UNSCEAR 2008 Report to the General Assembly[M]. New York: United Nations, 2010. |
| [15] | Brenner D, Elliston C, Hall E, et al. Estimated risks of radiation induced fatal cancer from pediatric CT[J]. Am J Roentgenol, 2001, 176(2): 289-96. DOI:10.2214/ajr.176.2.1760289 |
| [16] | Da Dalt L, Parri N, Amigoni A, et al. Italian guidelines on assessment and management of pediatric head injury in the emergency department[J]. Ital J Pediatr, 2018, 44(1): 7. DOI:10.1186/s13052-017-0442-0 |
| [17] | Babl FE, Borland ML, Phillips N, et al. Accuracy of PECARN, CATCH, and CHALICE head injury decision rules in children: a prospective cohort study[J]. Lancet, 2017, 389(10087): 2393-2402. DOI:10.1016/S0140-6736(17)30555-X |
 2019, Vol. 28
2019, Vol. 28




