2016年国际上修订了脓毒症的最新定义,脓毒症是机体遭受感染后出现失控的宿主反应并继发威胁生命的器官功能障碍[1]。脓毒症和脓毒性休克患者的病死率和病残率较高,主要的原因可能是患者免疫功能受到抑制和多脏器功能衰竭[2-5]。这在严重创伤患者中非常常见[6]。有较多的研究表明,T细胞亚群计数在脓毒症和创伤中会发生变化,主要表现为淋巴细胞凋亡和免疫抑制[6-7]。但在创伤性脓毒症患者中研究较少。本研究拟基于最新版本脓毒症指南的定义,研究早期T细胞亚群监测在诊断和评估创伤性脓毒症患者中的价值。
1 资料与方法 1.1 一般资料本研究为前瞻性队列研究。选取2017年7月1日至2017年9月30日入住浙江大学医学院附属第二医院急诊监护室(emergency intensive care unit,EICU)连续的严重创伤患者,最终纳入102例创伤患者[其中男性67例,女性35例,年龄20~77岁,(57.3±14.1)岁]。脓毒症的诊断标准参照2016年国际脓毒症指南[1]:可疑感染患者;SOFA评分增加2分。创伤性脓毒症是指创伤患者继发脓毒症。102例严重创伤患者中,住院期间最终有89例患者存活,13例患者死亡。28例创伤患者发生脓毒症,74例患者住院期间未发生脓毒症。存活组与死亡组、脓毒症组与非脓毒症的创伤患者性别和年龄均无明显差异。
纳入标准:(1)年龄≥18岁;(2)损伤严重程度评分(injury severity score,ISS)大于16分;(3)伤后24 h内收住ICU; (4)入院后新发出现脓毒症。排除标准:(1)外院转入的创伤患者;(2)自身免疫性疾病;(3)妊娠及哺乳期妇女;(4)长期使用糖皮质激素者;(5)ICU住院时间少于3 d。
1.2 研究方法 1.2.1 临床信息的收集通过住院电子信息系统收集研究对象的基本信息,包括性别、年龄、受伤原因和部位、诊断、ISS、入ICU时的生命体征、入ICU后第1个24小时的序贯器官衰竭评分(sequential organ failure assessment,SOFA)和病情变化时的即时SOFA评分和住院期间是否病死。
1.2.2 研究因素研究对象入住ICU后第1、3、7天以及确诊脓毒症后当天抽取外周血标本检测T细胞亚群项目,主要包括总T细胞CD3+、CD4+、CD8+、CD4+/CD8+。T细胞亚群检测应用美国B.D.公司Becton-Dickinson FACS Calibur流式细胞仪自动分析软件测定。
1.3 统计学方法采用SPSS 21.0软件包处理相关资料。计量资料以以均数±标准差(Mean±SD)或中位数和四分位数(Interquartile range,IQR)表示。组间比较采用单因素方差分析和LSD-t检验(数据正态分布)或者Mann-Whitney秩和检验(数据非正态分布)。计数资料采用χ2检验。采用Logistic回归法分析预后相关影响因素,绘制ROC曲线法分析不同T细胞亚群诊断脓毒症效能。以P < 0.05为差异有统计学意义。
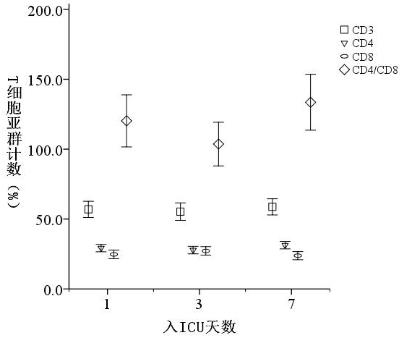
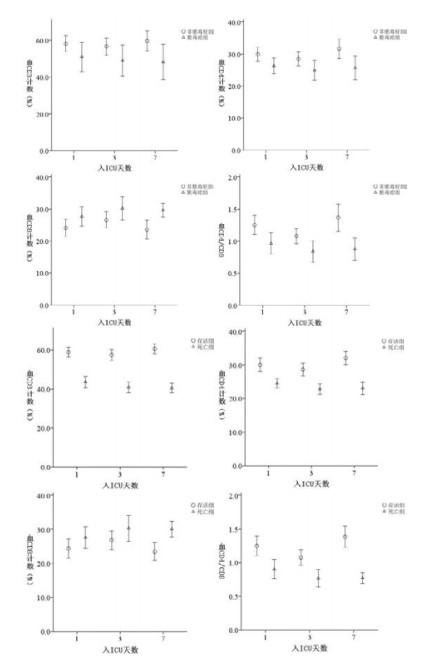
2 结果 2.1 严重创伤患者一周内T细胞亚群的变化102例整体严重创伤患者入院1周内,血CD3、CD4和CD4/CD8呈现先下降后逐渐上升的趋势;CD8呈现先上升后下降的趋势。血CD3、CD4、CD8和CD4/CD8在1周内数值的变化差异有统计学意义,F值分别为3.38、19.68、20.70和34.63,均P < 0.05。见图 1。存活组和非脓毒症组患者CD3、CD4和CD4/CD8在1周内呈现先下降后上升的变化,见图 2。CD8在1周内呈现先上升后下降变化(存活组:F=23.73、54.34、29.86和78.14,均P < 0.05,且两两比较差异均有统计学意义。非脓毒症组:F=8.20、33.84、29.31和65.83,均P < 0.05,且两两比较差异均有统计学意义)。死亡组的患者CD3、CD4和CD4/CD8在1周内整体上呈现下降变化(经方差分析,F=7.77、8.71和8.04,P=0.002、0.001和0.001。),未在第7天发现明显上升(经LSD检验两两比较第3天和第7天,差值=1.60、0.59和0.04,P=0.15、0.31和0.36),CD8在1周内呈现上升变化(经方差分析,F=4.13、P=0.024),未在第7天发现明显下降变化(经LSD检验两两比较第3天和第7天,差值=-0.52、P=0.67)。脓毒症组的患者CD3、CD4和CD4/CD8在一周内整体上呈现下降趋势,但差异无统计学意义(F=0.48、0.80和2.59,均P > 0.05。),CD8在一周内呈现上升趋势(经方差分析,F=3.65,P=0.033),未在第7天发现明显下降变化(经LSD检验两两比较,第3天和第7天,差值=0.61、P=0.55)。
|
| 图 1 整体严重创伤患者入ICU1周内T细胞亚群计数的变化 Fig 1 Dynamic change of T cell subset of severe trauma patients within the first week of ICU admission |
|
|
|
| 图 2 不同预后患者T细胞亚群计数的比较 Fig 2 Comparison of T cell subset among different outcome patients |
|
|
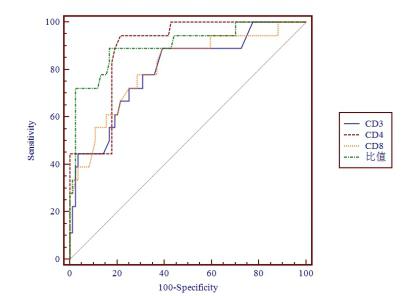
图 3描述了入ICU后第一天T细胞亚群诊断创伤性脓毒症的ROC曲线。经统计分析可知,CD4与CD8比值和CD4诊断的效能最高,AUC面积最大,其次CD8和CD3(差异有统计学意义,P < 0.05)。经两两比较发现,CD4与CD8比值和CD4差异无明显统计学意义(AUC面积差异0.016,P=0.64)。见表 1。
|
| 图 3 伤后第1天的T细胞亚群诊断创伤性脓毒症的ROC曲线 Fig 3 The ROC curve of T cell subset at day 1 for diagnosis sepsis |
|
|
| 指标 | 临界值 | AUC | 灵敏度(%) | 特异度(%) | LR+ | LR- | PV+ | PV- |
| CD3 | 58.5 | 0.797 | 88.89 | 60.71 | 2.26 | 0.18 | 32.7 | 96.2 |
| CD4 | 28.6 | 0.886 | 94.44 | 78.57 | 4.41 | 0.07 | 48.6 | 98.5 |
| CD8 | 24.5 | 0.808 | 88.89 | 60.71 | 2.26 | 0.18 | 32.7 | 96.2 |
| CD4/CD8 | 1.11 | 0.901 | 88.89 | 83.33 | 5.33 | 0.13 | 53.3 | 97.2 |
通过多因素Logistic回归分析28例创伤性脓毒症患者死亡的影响因素。共纳入影响因素包括患者的性别、年龄、受伤部位、ISS、第1天是否使用血管活性药物、第1天和确诊脓毒症后天的T细胞亚群。结果发现影响患者住院期间死亡的危险因素包括第1天使用血管活性药物,ISS评分增加和确诊脓毒症后第一天的血CD4/CD8,OR值分别为2.05、1.45和1.43,见表 2。
| 研究因素 | OR值 | 95% CI | 统计量(B) | P |
| 第1天血管活性药物使用 | 2.05 | 1.31~3.03 | 1.62 | < 0.001 |
| 确诊后第1天的CD4/CD8 | 1.43 | 1.27~1.89 | 2.03 | 0.022 |
| ISS评分 | 1.45 | 1.10~1.78 | 1.07 | 0.034 |
严重创伤和脓毒症患者院内病死率较高,主要的原因与创伤和感染后继发的脏器功能衰竭相关,而机体免疫受到抑制是患者病情恶化的原因之一[2, 8-10]。细胞免疫对于机体抗感染具有非常重要的作用[11-12]。细胞免疫中主要的免疫细胞是T淋巴细胞,按照细胞膜表面的抗原可将T淋巴细胞分为CD3、CD4、CD8阳性的T细胞,分别代表了总T淋巴细胞、辅助型T淋巴细胞和抑制型T淋巴细胞[2, 11]。辅助型T淋巴细胞在T淋巴细胞中数量最多且作用关键,代表着机体特异性免疫系统功能状态,其数量减少代表了机体的细胞免疫受到损害。而抑制型T淋巴细胞则相反,其数量增多代表机体细胞免疫受到抑制。因此,机体CD4和CD8的T淋巴细胞数量的平衡和紊乱也代表了机体免疫功能的平衡和紊乱。
本研究发现,严重创伤患者早期一周内T细胞亚群的变化呈现为细胞免疫先受到抑制然后逐渐恢复的过程。这与国内外的研究结果类似[6, 12]。可能的机制为创伤后相应的细胞因子如TNF-α、IL-1等的合成和释放增加,抗炎因子和促炎因子失调,介导了血液中T淋巴细胞的趋化游走和粘附,以及Fas及其配体基因的调节紊乱引发不同亚型的淋巴细胞分化激活和凋亡不一[13-14]。当病情逐步得到控制后,机体炎症因子逐步稳定平衡,T淋巴细胞亚群逐渐恢复平衡。但是本组研究发现,创伤性脓毒症组患者的第7天CD3和CD4的T淋巴细胞计数未见明显回升,可能的原因与患者的病情还未明显好转相关。这也初步提示T淋巴细胞亚群与患者的病情可能相关。
通过ROC曲线发现,创伤后第1天CD4/CD8的T淋巴细胞计数在诊断创伤性脓毒症上较CD8和总CD3的T淋巴细胞效能更好。可能的原因是CD4/CD8代表了机体促进和抑制免疫两个方面,较单一的CD8和总的T淋巴细胞计数更准确反映机体细胞免疫的状况。此外还发现确诊脓毒症后第1天的CD4/CD8的比值能够预测患者的预后。李莲花等[15]也对T细胞亚群在院内肺部感染的评价中进行了研究,发现CD4/CD8与肺部感染评分负相关,提示CD4/CD8代表的细胞免疫状况值相对更加准确地反映患者的病情。
| [1] | Rhodes A, Evans LE, Alhazzani W, et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock: 2016[J]. Crit Care Med, 2017, 45(3): 486-552. DOI:10.1097/CCM.0000000000002255 |
| [2] | 董智曼, 童朝阳, 姚晨玲, 等. 脓毒症患者细胞因子动态变化和免疫状态分型[J]. 中华急诊医学杂志, 2017, 26(2): 149-154. DOI:10.3760/cma.j.issn.1671-0282.2017.02.006 |
| [3] | Mouncey PR, Osborn TM, Power GS, et al. Trial of early, goal-directed resuscitation for septic shock[J]. N Engl J Med, 2015, 372(14): 1301-1311. DOI:10.1056/NEJMoa1500896 |
| [4] | Damiani E, Donati A, Serafini G, et al. Effect of performance improvement programs on compliance with sepsis bundles and mortality: a systematic review and meta-analysis of observational studies[J]. PloS One, 2015, 10(5): e0125827. DOI:10.1371/journal.pone.0125827 |
| [5] | Baig MA, Shahzad H, Hussain E, et al. Validating a point of care lactate meter in adult patients with sepsis presenting to the emergency department of a tertiary care hospital of a low- to middle-income country[J]. World J Emerg Med, 2017, 8(3): 184-189. DOI:10.5847/wjem.j.1920-8642.2017.03.004 |
| [6] | 花嵘, 陈复兴, 张咏梅, 等. 严重创伤后早期血液CD4+T细胞及其细胞因子的变化[J]. 中华急诊医学杂志, 2013, 22(12): 1411-1415. DOI:10.3760/cma.j.issn.1671-0282.2013.12.026 |
| [7] | 游婷婷, 石松菁. 脓毒症患者生长激素、胰岛素样生长因子-1与免疫的关系[J]. 中华急诊医学杂志, 2017, 26(12): 1442-1446. DOI:10.3760/cma.j.issn.1671-0282.2017.12.022 |
| [8] | 潘东峰, 李富荣, 梁诗颂, 等. 淋巴细胞亚群联合检测对脓毒症患者不良预后的评估价值[J]. 中华急诊医学杂志, 2015, 24(5): 524-529. DOI:10.3760/cma.j.issn.1671-0282.2015.05.018 |
| [9] | 李辉, 徐文. 创伤患者免疫功能与医院感染调查[J]. 中华医院感染学杂志, 2001, 11(4): 271-272. DOI:10.3321/j.issn:1005-4529.2001.04.013 |
| [10] | 黄祺, 严军, 陈涛, 等. 创伤后免疫功能紊乱临床逆转措施研究进展[J]. 中华创伤杂志, 2018, 34(9): 854-859. DOI:10.3760/cma.j.issn.1001-8050.2018.09.015 |
| [11] | Chen K, Zhou QX, Shan HW, et al. Prognostic value of CD4(+)CD25(+) Tregs as a valuable biomarker for patients with sepsis in ICU[J]. World J Emerg Med, 2015, 6(1): 40-43. DOI:10.5847/wjem.j.1920-8642.2015.01.007 |
| [12] | Huang LF, Yao YM, Dong N, et al. Association between regulatory T cell activity and sepsis and outcome of severely burned patients: a prospective, observational study[J]. Crit Care, 2010, 14(1): R3. DOI:10.1186/cc8232 |
| [13] | Lu CX, Qiu T, Tong HS, et al. Peripheral T-lymphocyte and natural killer cell population imbalance is associated with septic encephalopathy in patients with severe sepsis[J]. EXper Ther Med, 2016, 11(3): 1077-1084. DOI:10.3892/etm.2016.3000 |
| [14] | Venet F, Chung CS, Monneret G, et al. Regulatory T cell populations in sepsis and trauma[J]. J Leukoc Biol, 2008, 83(3): 523-535. DOI:10.1189/jlb.0607371 |
| [15] | 李莲花, 杨倩, 栾禹博, 等. T细胞亚群与临床肺部感染评分在老年院内获得性肺炎预后评价中的作用[J]. 中华急诊医学杂志, 2014, 23(4): 377-381. DOI:10.3760/cma.j.issn.1671-0282.2014.04.006 |
 2019, Vol. 28
2019, Vol. 28




