在过去的30年里,脓毒症发生率持续增加,全球每年有数百万人罹患脓毒症,其中1/4甚至更多的人会死亡[1]。2001年Rivers等[2]提出集束化治疗方案,其研究显示6 h集束化治疗脓毒性休克患者28 d病死率明显下降。美国危重病医学会/欧洲危重病医学会(SCCM/ESICM)在2004年首次发表“拯救严重脓毒症和脓毒性休克治疗指南”[3-4],并在2008年、2012年和2015年3次进行修订。中华医学会重症医学分会在2007年和2014年均发布了“中国严重脓毒症/脓毒性休克治疗指南”[5-6],也强调早期集束化治疗的重要地位。
但是,2014年发表的ProCESS和ARISE等研究[7-8],以及2015年脓毒症早期目标导向液体复苏(ProMISe)[9]的研究,质疑早期集束化治疗对于患者预后的影响, 且影响了治疗具体方案修订[10]。对于一个发展中国家,尤其是各地区重症医学发展不平衡的情况下,早期集束化治疗对于脓毒症/脓毒性休克患者预后的影响仍需进一步研究。故此,本研究在一所大学附属医院综合重症监护室(general intensive care units, GICU),采取回顾性队列研究的方法,分析早期集束化策略以及其他因素对脓毒症/脓毒性休克患者28 d病死率的影响。
1 资料与方法 1.1 一般资料采用回顾性队列研究方法。收集2016年1月至2016年12月苏州大学附属第二医院重症监护病房(ICU)脓毒症/脓毒性休克患者的临床资料。所有患者均遵循2014年“中国严重脓毒症/脓毒性休克治疗指南”进行治疗。
1.1.1 纳入标准① 符合2016年SCCM/ESICM脓毒症/脓毒性休克诊断标准;②年龄 > 18岁。
1.1.2 排除标准① 入ICU后28 d内主动终止治疗或自动出院;②ICU住院时间或存活时间 < 24 h者;③肿瘤晚期及各种疾病的终末期,不可逆转的临终状态;④妊娠及哺乳期妇女; ⑤入院前6个月内接受化疗者; ⑥目前或前3个月内接受糖皮质激素或其他免疫抑制剂、免疫调节剂治疗者; ⑦有免疫系统疾病者;患者入选和删除流程见图 1。
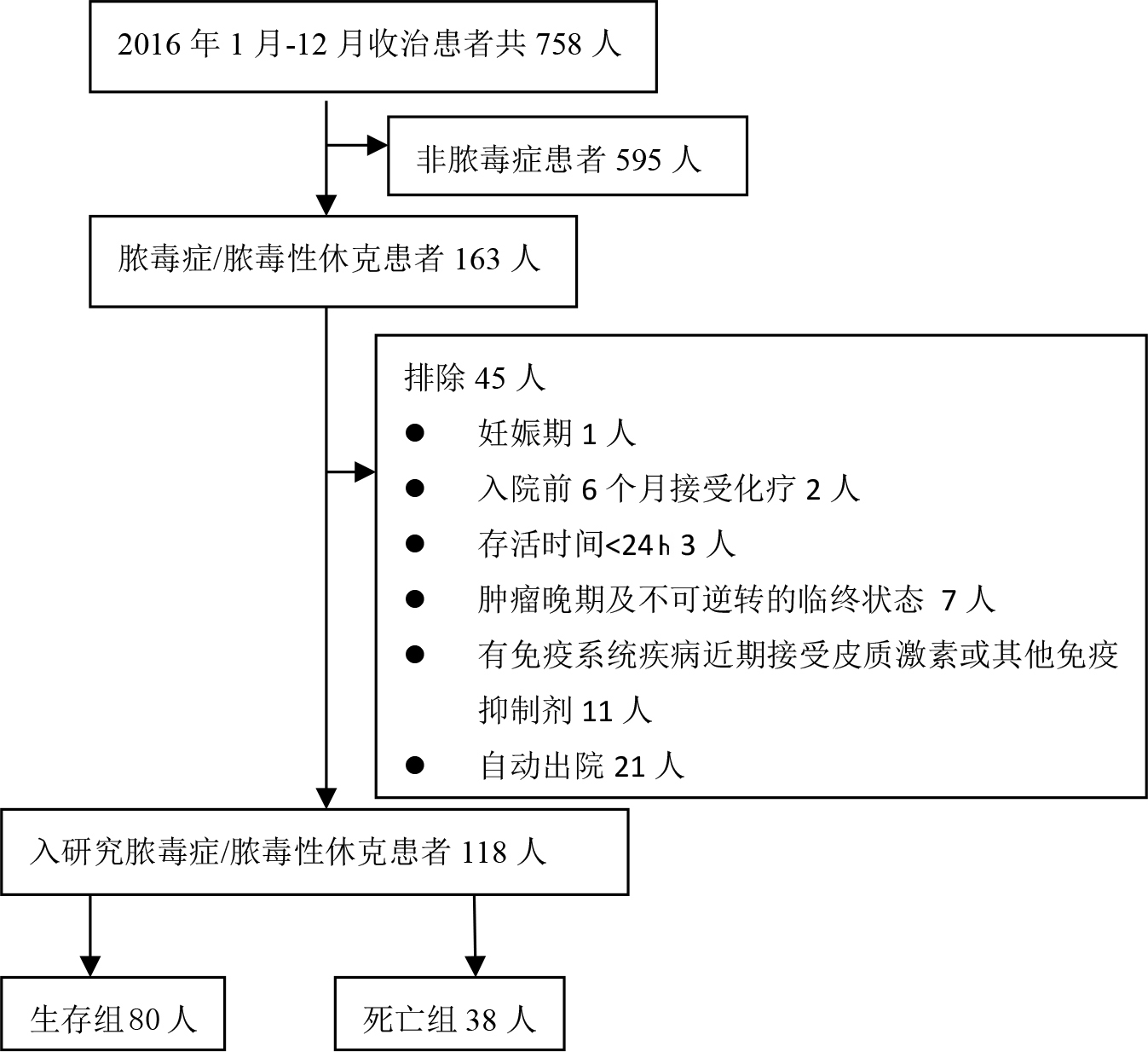
|
| 图 1 患者入选和删除流程 Fig 1 Flowchart of patients' selection and removal |
|
|
根据患者治疗后28 d预后情况分为生存组及死亡组两组;其中生存组包括病情好转、好转转出重症监护病房和好转出院。
1.3 观察指标① 一般项目:性别、年龄、既往史、患者来源、急诊室待床时间、收入病房时间段、入院时血常规、降钙素原(PCT)、脏器功能指标、入院当日序贯器官衰竭评分(SOFA)、急性生理与慢性健康评分(APACHE Ⅱ)等;②感染部位,致病细菌种类;③入院时及治疗后早期集束化治疗指标:抗感染前是否留取标本培养,广谱抗生素(指对于多数革兰阳性、阴性细菌有抗菌作用,并对某些衣原体、支原体、立克次体、螺旋体及原虫等也有抗菌作用)。使用时间,是否充分液体复苏(3 h内至少30 mL/kg晶体液输入) [9],集束化治疗前后的平均动脉压(MAP)、中心静脉压(CVP)、血乳酸(Lac)、中心静脉血氧饱和度(ScvO2),3 h、6 h集束化治疗总体达标情况(MAP≥65 mmHg, CVP 8~12 mmHg(1mmHg=0.133kPa), 尿量≥0.5 mL/(kg·h), Lac≤2.0 mmol/L, ScvO2≥70%),6 h后乳酸清除率等;④病程中脏器功能衰竭数目和28 d预后情况。
1.4 统计学方法使用SPSS 19.0软件进行统计分析,正态分布的计量资料以均数±标准差(Mean±SD)表示,两组间比较采用独立样本t检验;非正态分布的计量资料以中位数(M)和四分位间距(P25, P75)表示,组间比较采用秩和检验;计数资料以例(率)表示,用χ2检验或Fisher确切概率法;通过二分类多变量logistic回归分析筛选死亡的独立危险因素。以P < 0.05为差异有统计学意义。
2 结果 2.1 患者基本情况共纳入118例脓毒症/脓毒性休克患者,其中28 d生存组80例(67.8%),死亡组38例(32.2%),平均年龄69岁。86例(72.9%)患者微生物培养为阳性结果,以呼吸道感染为主,共50例(58.1%);细菌以革兰氏阴性菌为主,占53.5%,其中大肠埃希菌及鲍曼不动杆菌最常见(见表 2)。两组患者在年龄、慢性心功能不全、脑血管疾病、血WBC、血肌酐、尿素氮、SOFA、APACHEⅡ评分方面差异有统计学意义,见表 1。
| 指标 | 生存组(n=80) | 死亡组(n=38) | 统计值 | P值 |
| 年龄(岁) | 63.54±14.86 | 70.46±14.66 | 2.264 | 0.025 |
| 性别(例,%) | ||||
| 男 | 48(60.0) | 21(55.3) | 0.238 | 0.691 |
| 女 | 32(40.0) | 17(44.7) | ||
| 患者来源(例,%) | ||||
| 急诊 | 48(60.0) | 24(63.2) | ||
| 外院ICU | 4(5.0) | 1(2.6) | 0.484 | 0.922 |
| 内科专科病房 | 18(22.5) | 9(23.7) | ||
| 外科专科病房 | 10(12.5) | 4(10.5) | ||
| 既往史(例,%) | ||||
| 心功能不全 | 4(5.0) | 10(26.3) | 11.194 | 0.001 |
| 慢性肺疾病 | 16(20.0) | 8(21.1) | 0.018 | 0.894 |
| 脑血管疾病 | 11(13.8) | 12(31.6) | 5.219 | 0.022 |
| 慢性肾病 | 7(8.6) | 2(5.3) | 0.445 | 0.505 |
| 恶性肿瘤 | 4(5.0) | 3(7.9) | 0.387 | 0.534 |
| 高血压 | 36(45.0) | 16(42.1) | 0.088 | 0.767 |
| 糖尿病 | 16(20.0) | 14(36.8) | 3.017 | 0.082 |
| 急诊室待床时间(例,%) | ||||
| ≤3 h(n=38) | 26(51.0) | 12(52.2) | 0.009 | 0.924 |
| > 3 h(n=36) | 25(49.0) | 11(47.8) | ||
| 收治时间段(例,%) | ||||
| 8点-16点 | 30(37.5) | 12(31.6) | 0.394 | 0.530 |
| 16点-次日8点 | 50(62.5) | 26(68.4) | ||
| 实验室指标 | ||||
| WBC(109/L) | 15.78±6.84 | 19.65±3.41 | 3.290 | 0.001 |
| CRP(mg/L) | 107.41±87.85 | 96.62±63.29 | 0.677 | 0.500 |
| PCT(μg/L) | 1.63(0.43, 56.31) | 2.93(0.77, 58.28) | -0.384 | 0.701 |
| PLT(109/L) | 171.17±101.31 | 131.52±106.08 | 1.957 | 0.053 |
| 总胆红素(μmol/L) | 11.63(9.11, 22.73) | 15.05(9.75, 29.72) | -0.094 | 0.925 |
| 白蛋白(g/L) | 29.24±5.60 | 27.67±7.63 | 1.261 | 0.210 |
| 血清胱抑素c(mg/L) | 1.18(0.96, 2.37) | 1.53(0.99, 2.82) | -1.291 | 0.197 |
| 肌酐(μmol/L) | 108.04±66.90 | 170.52±126.49 | 3.512 | < 0.01 |
| 尿素氮(μmol/L) | 10.91±5.85 | 16.54±9.96 | 3.855 | < 0.01 |
| BNP (pg/mL) | 2 812(806, 6 142) | 4 123(769, 17 813) | -1.646 | 0.100 |
| 评分 | ||||
| SOFA | 7.64±3.34 | 13.80±2.95 | 9.708 | < 0.01 |
| APACHEⅡ | 17.92±5.02 | 20.48±5.99 | 2.429 | 0.017 |
| 指标 | 总人数 (n=86) |
生存组 (n=57) |
死亡组 (n=29) |
χ2值 | P值 |
| 感染来源(n, %) | |||||
| 肺部 | 50(58.1) | 30(52.6) | 20(69.0) | 9.191 | 0.276 |
| 腹腔 | 10(11.6) | 7(12.3) | 3(10.4) | ||
| 胆道 | 5(5.8) | 4(7.0) | 1(3.4) | ||
| 泌尿道 | 5(5.8) | 5(8.8) | 0 | ||
| 皮肤软组织 | 3(3.6) | 2(3.5) | 1(3.4) | ||
| 中枢神经系统 | 2(2.3) | 0 | 2(6.9) | ||
| 导管 | 1(1.2) | 1(1.8) | 0 | ||
| 多部位 | 10(11.6) | 8(14.0) | 2(6.9) | ||
| 微生物分类 (n, %) |
|||||
| 革兰阳性菌 | 33(38.4) | 24(42.1) | 9(31.0) | 5.093 | 0.091 |
| 革兰阴性菌 | 46(53.5) | 31(54.4) | 15(51.7) | ||
| 真菌 | 7(8.1) | 2(3.5) | 5(17.3) |
3 h集束化治疗完成达标率两组均较好,总体达标率为85.6%;而6 h集束化治疗中尿量及ScvO2达标率均不高(63.5%和66.3%)(表 3)。生存组6 h集束化治疗达标率明显高于死亡组(47% vs 24%,P=0.014);6 h集束化治疗后乳酸水平(mmol/L)两组比较差异有统计学意义(2.32±1.07 vs 4.05±1.95,P < 0.01), 且两组6 h后乳酸清除率差异有统计学意义(P=0.007)(表 4)。总体患者单个脏器衰竭69例(58.5%),2个脏器衰竭24例(20.3%),超过2个脏器衰竭25例(21.2%);其中,单个脏器和超过2个脏器衰竭患者,两组间比较差异有统计学意义(P < 0.01)。
| 分类 | 项目 | 达标例数(率) |
| 3 h集束化治疗 | 乳酸测定 | 118(100%) |
| 抗感染前留取标本 | 118(100%) | |
| 1 h内广谱抗生素使用 | 101(85.6%) | |
| 充分液体复苏 | 98(83.1%) | |
| CVP | 112(94.9%) | |
| 6 h集束化治疗 | MAP | 96(81.4%) |
| 尿量 | 76(63.5%) | |
| ScvO2(n=80) | 53(66.3%) |
| 指标 | 生存组(n=80) | 死亡组(n=38) | 2/t/z值 | P值 |
| MAP(mmHg) | ||||
| 治疗前 | 73.40±15.89 | 73.16±17.47 | 0.074 | 0.941 |
| 治疗后 | 80.25±10.89 | 77.53±11.75 | 1.247 | 0.215 |
| CVP(mmHg) | ||||
| 治疗前 | 4.93±2.23 | 4.38±2.73 | 1.163 | 0.247 |
| 治疗后 | 11.56±3.89 | 12.24±3.36 | 0.926 | 0.357 |
| 尿量(mL/h) | ||||
| 治疗前 | 20.16±10.29 | 21.25±11.02 | 0.526 | 0.600 |
| 治疗后 | 47.89±12.21 | 44.27±13.28 | 1.463 | 0.146 |
| LAC(mmol/L) | ||||
| 治疗前 | 3.93±2.07 | 4.30±3.70 | 0.696 | 0.488 |
| 治疗后 | 2.32±1.07 | 4.05±1.95 | 6.221 | 0.000 |
| ScvO2(%) | ||||
| 治疗前(n=70) | 62.55±5.78 | 61.17±11.37 | 0.876 | 0.383 |
| 治疗后(n=80) | 72.43±6.04 | 69.67±13.45 | 1.542 | 0.126 |
| 3h集束化治疗达标 | 70(87.5%) | 31(81.6%) | 0.732 | 0.392 |
| 6h集束化治疗达标 | 38(47.5%) | 9(23.7%) | 6.097 | 0.014 |
| 6h后乳酸清除率 | 7.7% (-17.1%, 32.8%) |
-18.7%m (-51.6%, 5.1%) |
-2.676 | 0.007 |
| 血管活性药物使用 | ||||
| 正性肌力药物 | 15(18.8%) | 8(21.1%) | 0.087 | 0.768 |
| 缩血管药物 | 55(68.8%) | 20(52.6%) | 2.890 | 0.089 |
| 病程中器官衰竭数 | ||||
| 1 | 59(74%) | 10(26%) | 23.872 | 0.000 |
| 2 | 16(20%) | 8(21%) | 0.018 | 0.894 |
| > 2 | 5(6%) | 20(52%) | 33.191 | 0.000 |
根据单因素分析的结果,将P值< 0.05的13个影响脓毒症预后的危险因素引入Logistic回归分析;并以P < 0.05为剔除变量的显著性水准,最后进入回归方程的危险因素,包括年龄(≥75岁)(OR=1.012,95%CI:1.000~1.973),6 h后乳酸清除率 < 30%(OR=1.122,95%CI:1.029~2.498),慢性心力衰竭(OR=1.741,95%CI:1.143~3.627),> 2个器官功能障碍(OR=1.769,95%CI:1.662~3.576),以及6 h集束化治疗未达标(OR=1.985,95%CI:1.294~5.543)。见表 5。
| 指标 | β值 | 2值 | P值 | OR值 | 95%CI |
| 年龄≥75 | 0.120 | 1.369 | 0.044 | 1.012 | 1.000~1.973 |
| 6 h后乳酸清除率 < 30% | 2.106 | 8.317 | 0.004 | 1.122 | 1.029~2.498 |
| 慢性心衰 | 0.300 | 12.349 | 0.001 | 1.741 | 1.143~3.627 |
| > 2个器官功能障碍 | 0.571 | 1.293 | 0.046 | 1.769 | 1.662~3.576 |
| 6 h集束化治疗未达标 | 0.672 | 1.483 | 0.037 | 1.958 | 1.294~5.543 |
脓毒症患者病情重、预后差,长期以来病死率居高不下。Valles等[11]研究发现,脓毒症患者病死率升高的三个独立因素分别为,入ICU第一天APACHEⅡ评分≥15分,休克,以及不充分的经验性抗感染治疗。本研究发现,年龄≥75岁,既往存在慢性心功能不全,6 h后乳酸清除率 < 30%,6 h集束化治疗未达标,以及病程中 > 2个器官功能障碍均是脓毒症患者预后不良的独立危险因素。
随着世界人口的老龄化,ICU患者也日趋老龄化,老年人生理功能的变化,各个器官组织功能逐渐衰退,并且常合并各种慢性疾病,因此感染时易导致重症脓毒症[12]。一项斯洛伐克ICU脓毒性休克患者的研究结果表明,患者的住院病死率为51.2%,且与年龄相关[13]。本研究结果也显示,高龄尤其合并心血管等慢性基础疾病是影响脓毒症/脓毒性休克患者预后的危险因素。本研究也发现,脓毒症治疗过程中,器官功能不全或衰竭发生的多样性。循环及呼吸功能不全发生时间早,持续时间长,则休克发生也早。肝肾功能、凝血功能的异常出现时间从数小时到数天不等。除脏器功能衰竭的数目外,其严重程度也影响患者预后[14]。
6 h集束化治疗达标情况也是影响患者预后的重要因素。一项前瞻性研究发现,与未达标的患者相比,6 h集束化治疗达标的脓毒性休克患者其28 d病死率下降18%(30% vs 48%,P=0.04)[15]。本研究显示,6 h后乳酸清除率 < 30%及6 h集束化治疗未达标均是影响患者不良预后的重要因素。有研究表明,即使初始乳酸水平 < 4 mmol/L, 后期乳酸水平升高可反映患者病情加重或预后不佳[16]。对于脓毒性休克的液体复苏治疗,在集束化治疗的前提下,将6 h乳酸清除率达到30%以上作为目标更有意义[17],从而更快改善器官组织灌注,逆转组织缺血和改善预后。
本研究中影响脓毒症患者预后的五个因素中,年龄及既往慢性心衰为不可控因素,其他三个为可改变因素,其关键还在于6 h集束化治疗实施的时效性及达标率。有多中心研究[18]显示,施行6 h集束化治疗较常规治疗的患者MODS评分明显下降。脓毒症的治疗重在及时,休克一小时内得到正确诊治,患者存活率可达到80%以上,而在休克6 h后诊治,其生存率降至30%以下[6]。尽管近年来的数项多中心、随机对照研究发现[7-9],采用集束化治疗方案进行液体复苏较常规治疗并未改善脓毒性休克患者60 d及90 d病死率。但是,这些研究在随机分组前部分患者就已获得较充分的液体复苏;故此,虽然ProCESS、ARISE[8]以及ProMISe研究[9]对集束化治疗提出了质疑,但其仍然一致认为,治疗脓毒症应采取集束化治疗且对临床治疗将产生积极影响。
本研究的不足之处,本研究为回顾性研究,部分患者的数据实验性欠佳;本研究以脓毒症/脓毒性休克患者28 d生存情况最终预后指标,未随访患者远期预后。此外,本研究的样本量较小,所统计的脓毒症/脓毒性休克病死率略高于文献报道水平,可能与患者的病情严重程度不同有关。
综上所述,患者高龄,6 h后乳酸清除率 < 30%,6 h集束化治疗达标率及脏器功能衰竭是影响脓毒症/脓毒性休克患者预后的重要因素。因此,对于脓毒症/脓毒性休克患者应尽早识别、积极治疗,提高集束化治疗达标率是降低脓毒症/脓毒性休克患者病死率的有效措施。
| [1] | 江利冰, 李瑞杰, 张斌, 等. 2016年脓毒症与脓毒性休克处理国际指南[J]. 中华急诊医学杂志, 2017, 26(3): 263-266. DOI:10.3760/cma.j.issn.1671-0282.2017.03.004 |
| [2] | Rivers E, Nguyen B, Havstad S, et al. Early goal-directed therapy in the treatment of severe sepsis and septic shock[J]. N Engl J Med, 2001, 345(19): 1368-1377. DOI:10.1056/NEJMoa010307 |
| [3] | Dellinger RP, Carlet JM, Masur H, et al. Surviving Sepsis Campaign guidelines for management of severe sepsis and septic shock[J]. Crit Care Med, 2004, 32(3): 858-873. DOI:10.1097/01.CCM.0000117317.18092.E4 |
| [4] | Marshall JC, Dellinger RP, Levy M. The Surviving Sepsis Campaign: a history and a perspective[J]. Surg Infect, 2010, 11(3): 275. DOI:10.1089/sur.2010.024 |
| [5] | 中华医学会重症医学分会. 成人严重感染与感染性休克血流动力学监测与支持指南[J]. 中华急诊医学杂志, 2007, 16(2): 121-126. DOI:10.3760/j.issn:1671-0282.2007.02.003 |
| [6] | 中华医学会重症医学分会. 中国严重脓毒症/脓毒性休克治疗指南(2014)[J]. 中华内科杂志, 2015, 54(6): 557-581. DOI:10.3760/cma.j.issn.0578-1426.2015.06.021 |
| [7] | ProCESS Investigators, Yealy DM, Kellum JA, et al. A randomized trial of protocol-based care for early septic shock[J]. N Engl J Med, 2014, 370(18): 1683-1693. DOI:10.1056/NEJMoa1401602 |
| [8] | ARISE Investigators; ANZICS Clinical Trials Group, Peake SL, et al. Goal-directed resuscitation for patients with early septic shock[J]. N Engl J Med, 2014, 371(16): 1496-1506. DOI:10.1056/NEJMoa1404380 |
| [9] | Mouncey PR, Osborn TM, Power GS, et al. Trial of early, goal-directed resuscitation for septic shock[J]. N Engl J Med, 2015, 372(14): 1301-1311. DOI:10.1056/NEJMoa1500896 |
| [10] | Rhodes A, Evans LE, Alhazzani W, et al. Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock: 2016[J]. Crit Care Med, 2017, 45(3): 486-552. DOI:10.1097/CCM.0000000000002255 |
| [11] | Valles J, Rello J, Ochagavia A, et al. Community-acquired bloodstream infection in critically ill adult patients: impact of shock and inappropriate antibiotic therapy on survival[J]. Chest, 2003, 123(5): 1615-1624. DOI:10.1378/chest.123.5.1615 |
| [12] | 陈健良, 章义利, 陈雄伟, 等. 早期高容量连续性血液净化对老年重症脓毒症患者的影响[J]. 中华急诊医学杂志, 2017, 26(8): 957-960. DOI:10.3760/cma.j.issn.1671-0282.2017.08.026 |
| [13] | Zahorec R, Firment J, Strakova J, et al. Epidemiology of severe sepsis in intensive care units in the Slovak Republic[J]. Infection, 2005, 33(3): 122-128. DOI:10.1007/s15010-005-4019-2 |
| [14] | Russell JA SJ, Bernard GR, Wheeler A, Fulkerson W, Hudson L. Changing pattern of organ dysfunction in early human sepsis is related to mortality[J]. Crit Care Med, 2000, 28: 3405-3411. DOI:10.1097/00003246-200010000-00005 |
| [15] | Gao F, Melody T, Daniels DF, et al. The impact of compliance with 6-hour and 24-hour sepsis bundles on hospital mortality in patients with severe sepsis: a prospective observational study[J]. Crit Care, 2005, 9(6): r764-770. DOI:10.1186/cc3909 |
| [16] | Chambers KA, Park AY, Banuelos RC, et al. Outcomes of severesepsisand septic shock patients after stratification by initial lactate value[J]. World J Emerg Med, 2018, 9(2): 113-117. DOI:10.5847/wjem.j.1920-8642.2018.02.005 |
| [17] | 田焕焕, 韩沙沙, 吕长俊, 等. 早期目标乳酸清除率对肺部感染致脓毒性休克治疗的作用[J]. 中华危重病急救医学, 2012, 24(1): 42-45. DOI:10.3760/cma.j.issn.1003-0603.2012.01.010 |
| [18] | 浙江省早期规范化液体复苏治疗协作组. 危重病严重脓毒症/脓毒性休克患者早期规范化液体复苏治疗——多中心、前瞻性、随机、对照研究[J]. 中国危重病急救医学, 2010, 22(6): 331-334. DOI:10.3760/cma.j.issn.1003-0603.2010.06.005 |
 2019, Vol. 28
2019, Vol. 28




