在脓毒症患者容量反应性评估方面,基于心肺交互作用的指标,如左室流出道(left ventricular outflow tract, LVOT)峰值流速呼吸变异度[1]、下腔静脉内径呼吸变异度[2]等,因其无创、对患者体位要求小且无容量过负荷风险,在临床工作中得到广泛应用。心脏超声LVOT峰值流速的测定常取心尖五腔心切面,且测量时血流方向与超声束存在夹角,因此对测量技术要求较高。二尖瓣(mitral valve, MV)血流与LVOT血流同属左心系统,对于二尖瓣血流测定常取心尖四腔心切面,测量时血流方向基本与超声束平行,因此在临床工作中更易于测量。有报道,二尖瓣血流速存在呼吸变异[3],但能否成为LVOT峰值流速呼吸变异度的补充或者替代尚不清楚。本研究通过测量二尖瓣E峰流速、LVOT峰值流速及其呼吸变异度(ΔVpeak),探讨左心不同部位血流速及其呼吸变异度的相关性。
1 资料与方法 1.1 一般资料入选标准:2017年3月至2017年10月入住连云港医院ICU的81例脓毒症患者;脓毒症诊断依据美国重症医学会与欧洲危重病学会2016版拯救脓毒症运动(SSC):脓毒症与感染性休克治疗国际指南中的脓毒症定义[4]。排除标准:无法同时显示心尖四腔心切面及五腔心切面的患者;心律失常患者[5];呼吸急促致呼吸/心率 > 1: 3.6患者。
1.2 方法患者入院24 h内完成心脏超声检查。患者左侧卧位,以能显示心尖四腔心切面及五腔心切面为准,以美国Sonosite公司Edge超声诊断系统相控阵探头经心尖对患者二尖瓣、LVOT进行评估,彩色多普勒显示血流束,脉冲型频谱多普勒测量二尖瓣E峰流速及LVOT峰值流速(图 1~2),连续显示多个呼吸周期,选取呼吸周期内血流速变化规律波形,测量血流速最大值及最小值,重复以上过程,每个测量部位血流速共测量三组最大值及最小值,然后计算平均数。二尖瓣E峰流速呼吸变异度=(二尖瓣E峰流速最大值-二尖瓣E峰流速最小值)/[(二尖瓣E峰流速最大值+二尖瓣E峰流速最小值)/2],LVOT峰值流速呼吸变异度=(LVOT峰值流速最大值-LVOT峰值流速最小值)/[(LVOT峰值流速最大值+LVOT峰值流速最小值)/2][1]。
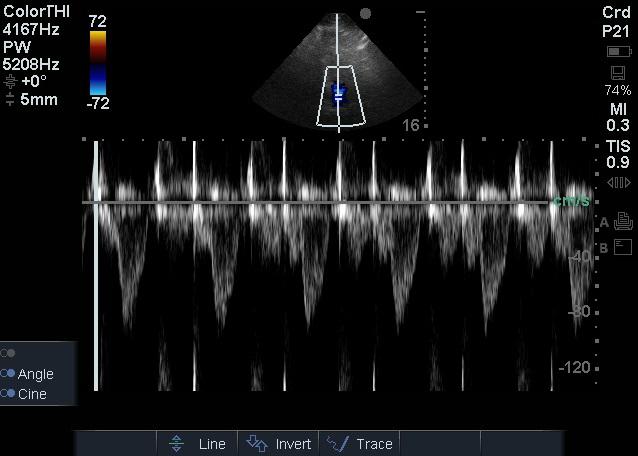
|
| 图 1 LVOT频谱多普勒检查 Figure 1 LVOT Doppler examination |
|
|
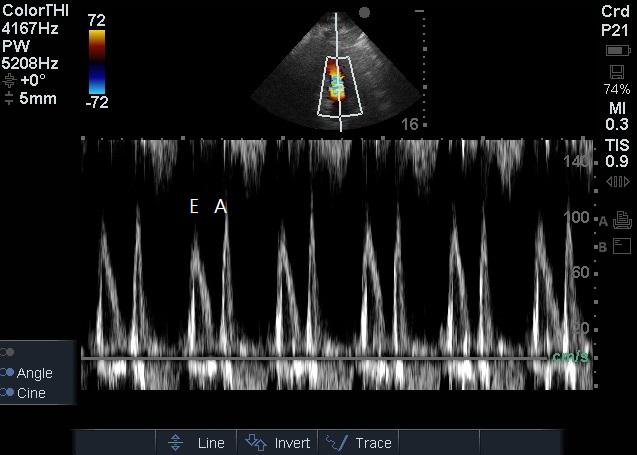
|
| 图 2 二尖瓣频谱多普勒检查 Figure 2 Mitral valve spectral Doppler examination |
|
|
采用SPSS 19.0统计软件行数据分析。计量数据符合正态分布采用均数±标准差(x±s)表示,不符合正态分布采用中位数(四分位数间距)表示;组间比较用配对t检验;绘制散点图;双变量正态分布资料采用Pearson相关分析。以P < 0.05为差异有统计学意义。
2 结果 2.1 患者一般情况81例脓毒症患者中男性56例,女性25例,年龄(60.35±21.96)岁,APACHEⅡ评分(19.2±7.8)分。其中肺部感染47例(58.0%),腹部感染16例(19.8%),血流感染7例(8.6%),其他感染11例(13.6%)。完全控制机械通气(无自主呼吸触发)患者33例(40.7%),潮气量(463±57)mL,吸气平台压(19.2±5.1)cmH2O(1 cmH2O=0.098 kPa),呼气末正压(5.7±2.1)cmH2O,自主呼吸和不完全控制机械通气(存在自主呼吸触发)患者共48例(59.3%)。
2.2 脓毒症患者左心血流速及呼吸变异度脓毒症患者二尖瓣E峰流速与LVOT峰值流速均数比较差异无统计学意义, 二尖瓣E峰流速呼吸变异度(0.15±0.05)大于LVOT峰值流速呼吸变异度(0.12±0.04),差异有统计学意义(P < 0.01)(表 1)。对脓毒症患者进一步分层研究显示,完全控制机械通气(无自主呼吸触发)脓毒症患者二尖瓣E峰流速呼吸变异度(0.17±0.06)大于LVOT峰值流速呼吸变异度(0.11±0.03),差异有统计学意义(P < 0.01)(表 2),自主呼吸和不完全控制机械通气(存在自主呼吸触发)脓毒症患者二尖瓣E峰流速呼吸变异度(0.14±0.04)与LVOT峰值流速呼吸变异度(0.13±0.03)比较,差异无统计学意义(P=0.102)(表 3)。
| 指标 | 最大值(cm/s) | 最小值(cm/s) | 平均数(cm/s) | 变异度 |
| 二尖瓣E峰流速 | 95.0±17.6 | 82.0±16.2 | 88.5±16.8 | 0.15±0.05 |
| LVOT峰值流速 | 94.4±24.3 | 83.3±20.6 | 88.8±22.4 | 0.12±0.04 |
| t值 | 0.242 | -0.573 | -0.146 | 6.091 |
| P值 | 0.809 | 0.568 | 0.884 | < 0.01 |
| 指标 | 最大值(cm/s) | 最小值(cm/s) | 平均数(cm/s) | 变异度 |
| 二尖瓣E峰流速 | 91.0±14.6 | 77.0±12.9 | 84.0±13.5 | 0.17±0.06 |
| LVOT峰值流速 | 91.0±20.0 | 81.2±17.4 | 86.1±18.7 | 0.11±0.03 |
| t值 | 0.026 | -1.080 | -0.503 | 10.175 |
| P值 | 0.979 | 0.288 | 0.619 | < 0.01 |
| 指标 | 最大值(cm/s) | 最小值(cm/s) | 平均数(cm/s) | 变异度 |
| 二尖瓣E峰流速 | 97.7±19.0 | 85.4±17.5 | 91.5±18.2 | 0.14±0.04 |
| LVOT峰值流速 | 96.7±26.9 | 84.8±22.6 | 90.8±24.7 | 0.13±0.03 |
| t值 | 0.299 | 0.206 | 0.256 | 1.667 |
| P值 | 0.767 | 0.837 | 0.799 | 0.102 |
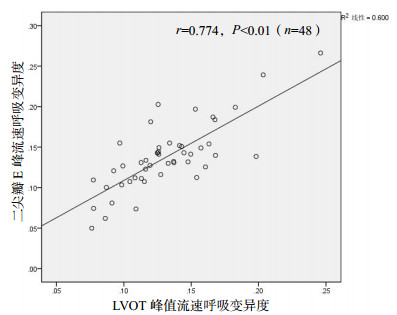
脓毒症患者中二尖瓣E峰流速呼吸变异度与LVOT峰值流速呼吸变异度有相关性(r=0.670,P < 0.01)(图 3)。对脓毒症患者进一步分层研究显示,完全控制机械通气(无自主呼吸触发)脓毒症患者二尖瓣E峰流速呼吸变异度与LVOT峰值流速呼吸变异度有相关性(r=0.894,P < 0.01)(图 4),自主呼吸和不完全控制机械通气(存在自主呼吸触发)脓毒症患者二尖瓣E峰流速呼吸变异度与LVOT峰值流速呼吸变异度有相关性(r=0.774,P < 0.01), 见图 5。
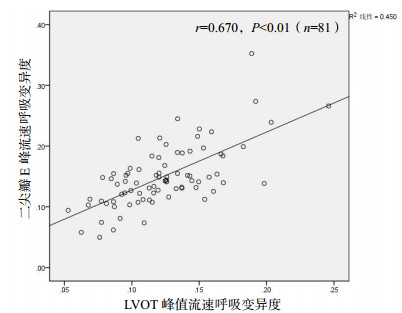
|
| 图 3 脓毒症患者二尖瓣E峰流速呼吸变异度与LVOT峰值流速呼吸变异度的相关性分析 Figure 3 The correlation between ΔVpeak E-wave(MV) and ΔVpeak(LVOT)in sepsis patients |
|
|
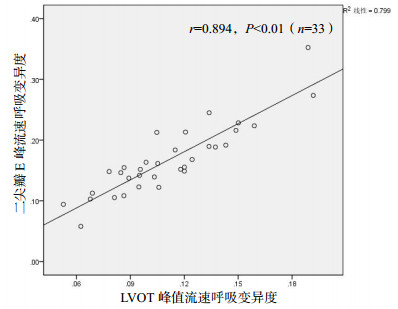
|
| 图 4 完全控制机械通气脓毒症患者二尖瓣E峰流速呼吸变异度与LVOT峰值流速呼吸变异度的相关性分析 Figure 4 The correlation between ΔVpeak E-wave(MV) and ΔVpeak(LVOT)in sepsis patients with complete control of mechanical ventilation |
|
|
|
| 图 5 自主呼吸和不完全控制机械通气脓毒症患者二尖瓣E峰流速呼吸变异度与LVOT峰值流速呼吸变异度的相关性分析 Figure 5 The correlation between ΔVpeak E-wave(MV) and ΔVpeak(LVOT)in sepsis patients with incomplete control of mechanical ventilation |
|
|
在脓毒症导致的组织低灌注患者中,早期晶体液复苏的后续液体治疗过程中,反复评估血流动力学状态,进行大循环的优化仍占有很重要的地位,其中心脏对液体治疗的反应性评估以及肺脏对液体治疗的耐受性评估是大循环优化的基石。从早期有创的肺动脉漂浮导管及微创的脉搏指示连续心输出量监测(PiCCO),到无创的床旁心脏超声应用,心脏、肺脏与液体的相互作用被广泛研究。在容量反应性评估方面,基于不同理论的心肺交互作用指标[1, 6]、容量负荷试验及被动腿抬高试验[7]等适用于不同的患者。在无自主呼吸触发完全控制机械通气患者正压吸气过程中,胸腔内压增加,上下腔静脉内压增加,静脉回心血量减少,心脏前负荷降低;同时胸腔内压增加可以降低左心室跨壁压,辅助左心室共同克服主动脉压力,降低左心后负荷,因此当患者心脏功能处于心功能曲线的不同位置时,心脏前后负荷的变化导致左心输出量的变化大小不同,临床通过检测心输出量或相关指标的呼吸变化来判断心脏功能处于心功能曲线的何种位置,即是否存在容量反应性。基于心肺交互作用理论的指标如:LVOT峰值流速呼吸变异度[1]、每搏变异度(SVV)[6]、脉压变异度(PPV)[8]、颈动脉流速呼吸变异度[9]、肱动脉流速呼吸变异度[5, 10]、下腔静脉内径呼吸变异度[2]、上腔静脉内径呼吸塌陷率[11]及血流D峰流速呼吸变异度[12]、颈静脉内径呼吸变异度[13]均可以预测容量反应性。除LVOT峰值流速呼吸变异度外,所有的指标均研究的是体循环动静脉血管的呼吸变异,对于心脏内部血流速呼吸变异指标鲜见研究。
作为心内尤其是左心血流,二尖瓣血流自二尖瓣开放开始持续整个舒张期,在超声频谱多普勒图显示为双峰,第一峰(E峰)为舒张早期心室主动舒张血流充盈左心室所致,第二峰(A峰)为舒张末期心房收缩形成的加速血流,此时心室被动充盈,在舒张期末左心室达到最大容积,随后左心室收缩,血流经左室流出道射入主动脉。作为左心入口及出口的血流,脓毒症患者二尖瓣E峰流速与LVOT峰值流速均数比较差异无统计学意义,提示在LVOT峰值流速难以测量时,参考二尖瓣E峰流速可能有意义;二尖瓣E峰流速呼吸变异度大于LVOT峰值流速呼吸变异度,差异有统计学意义(P < 0.01),提示不能简单地以二尖瓣E峰流速呼吸变异度代替LVOT峰值流速呼吸变异度。
正压吸气过程中,心脏前负荷降低,从而导致二尖瓣E峰流速降低;同时正压吸气降低左心后负荷,有利于心脏射血,从而导致LVOT峰值流速降低幅度减小,总体呼吸变异度减小,本研究显示对于无自主呼吸触发完全控制机械通气的脓毒症患者,LVOT峰值流速呼吸变异度小于二尖瓣E峰流速呼吸变异度,两者比较差异有统计学意义(P < 0.01),符合正压吸气对心脏前后负荷的影响。自主呼吸的患者,吸气时胸腔内压为负压,对于存在自主呼吸触发的机械通气患者,患者努力触发呼吸机送气的过程也是胸腔内压为负压的过程,所以在分层研究中将自主呼吸的患者与存在自主呼吸触发的机械通气患者合并在一起分析,由于负压吸气对心脏前后负荷的影响与正压吸气正好相反,增加心脏前负荷,导致二尖瓣E峰流速升高;同时负压吸气增加左心后负荷,不利于心脏射血,从而导致LVOT峰值流速升高幅度减小,总体呼吸变异度减小,本研究显示对于自主呼吸和存在自主呼吸触发的机械通气脓毒症患者,LVOT峰值流速呼吸变异度小于二尖瓣E峰流速呼吸变异度,但两者比较差异无统计学意义(P=0.102),考虑与负压吸气对左心后负荷的影响较小有关。
在无自主呼吸触发完全控制机械通气,潮气量≥8 mL/kg的无房颤的成人患者中[1],LVOT峰值流速呼吸变异度可以预测容量反应性。本研究显示对于脓毒症患者,心脏内部二尖瓣E峰流速呼吸变异度与LVOT峰值流速呼吸变异度显著相关(r=0.670,P < 0.01)。进一步分层研究显示无自主呼吸触发完全控制机械通气脓毒症患者中,二尖瓣E峰流速呼吸变异度与LVOT峰值流速呼吸变异度相关性更强(r=0.894,P < 0.01)。因此二尖瓣E峰流速呼吸变异度有望成为脓毒症患者容量反应性评估方面的新指标。
综上所述,超声测量的二尖瓣E峰流速,因其更易获得的特点,提示在LVOT峰值流速难以测量时,临床诊疗过程中参考二尖瓣E峰流速可能有意义。在无自主呼吸触发完全控制机械通气脓毒症患者中,二尖瓣E峰流速因其呼吸变异度更明显的特点,有望成为容量反应性评估新指标,随着研究的深入,将会进一步明确其临床价值及可能对患者预后的影响。
| [1] | Feissel M, Michard F, Mangin I, et al. Respiratory changes in aortic blood velocity as an indicator of fluid responsiveness in ventilated patients with septic shock[J]. Chest, 2001, 119(3): 867-873. DOI:10.1378/chest.119.3.867 |
| [2] | 张宏民, 刘大为, 王小亭, 等. 下腔静脉内径变异度判断房颤患者容量反应性的意义[J]. 中华医学杂志, 2015, 95(19): 1453-1456. DOI:10.3760/cma.j.issn.0376-2491.2015.19.004 |
| [3] | 李颖, 曹铁生, 袁丽君, 等. 平静呼吸对左室充盈的影响及其机制的超声心动图研究[J]. 中国超声医学杂志, 2006, 22(4): 264-266. DOI:10.3969/j.issn.1002-0101.2006.04.009 |
| [4] | Rhodes A, Evans LE, Alhazzani W, et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock: 2016[J]. Intensive Care Med, 2017, 43(3): 304-377. DOI:10.1007/s00134-017-4683-6 |
| [5] | 朱炜华, 万林骏, 万晓红, 等. 肱动脉峰流速变异度和下腔静脉呼吸变异度对容量反应性的评估作用[J]. 中华危重病急救医学, 2016, 28(8): 713-717. DOI:10.3760/cma.j.issn.2095-4352.2016.08.009 |
| [6] | 彭松, 张琳, 钟明媚, 等. 每搏量变异度在感染性休克患者容量预测中的价值[J]. 中华急诊医学杂志, 2013, 22(11): 1260-1264. DOI:10.3760/cma.j.issn.1671-0282.2013.11.013 |
| [7] | 孙昀, 鹿中华, 余维丽, 等. 超声监测联合被动抬腿试验评估容量反应性[J]. 中华急诊医学杂志, 2017, 26(11): 1300-1306. DOI:10.3760/cma.j.issn.1671-0282.2017.11.015 |
| [8] | Monnet X, Dres M, Ferré A, et al. Prediction of fluid responsiveness by a continuous non-invasive assessment of arterial pressure in critically ill patients: comparison with four other dynamic indices[J]. Br J Anaesthesia, 2012, 109(3): 330-338. DOI:10.1093/bja/aes182 |
| [9] | Song Y, Kwak Y L, Song J W, et al. Respirophasic carotid artery peak velocity variation as a predictor of fluid responsiveness in mechanically ventilated patients with coronary artery disease[J]. Br J Anaesth, 2014, 113(1): 61-66. DOI:10.1093/bja/aeu057 |
| [10] | García MIM, Cano AG, Monrové JCD. Brachial artery peak velocity variation to predict fluid responsiveness in mechanically ventilated patients[J]. Crit Care, 2009, 13(5): R142. DOI:10.1186/cc8027 |
| [11] | Vignon P, Repessé X, Bégot E, et al. Comparison of echocardiographic indices used to predict fluid responsiveness in ventilated patients[J]. Am J Resp Crit Care Med, 2017, 195(8): 1022-1032. DOI:10.1164/rccm.201604-0844OC |
| [12] | 郭喆, 何伟, 侯静, 等. 超声测量上腔静脉血流评估机械通气患者容量反应性[J]. 中华危重病急救医学, 2014, 26(9): 624-628. DOI:10.3760/cma.j.issn.2095-4352.2014.09.004 |
| [13] | Guarracino F, Ferro B, Forfori F, et al. Jugular vein distensibility predicts fluid responsiveness in septic patients[J]. Crit Care, 2014, 18(6): 1-8. DOI:10.1186/s13054-014-0647-1 |
 2018, Vol. 27
2018, Vol. 27




