高血压脑出血(hypertensive intracerebral hemorrhage,HICH)是由于高血压引起的颅内出血,约占原发性脑出血的50%~70%[1],是脑血管病中致残率、病死率最高的疾病之一。本院急诊重症科自2012年12月至2017年2月收治高血压脑出血患者共47例,采取内科保守疗法、开颅血肿清除及微创手术,本文回顾性分析该组病例,旨在对比YL-1型颅内血肿穿刺+生物酶液化术与开颅去骨瓣+血肿清除术两种方法的疗效。现报道如下。
1 资料与方法 1.1 一般资料回顾性分析2012年12月至2017年2月本科收治的HICH患者共47例,根据治疗方式不同,将患者分为观察组(YL -1型颅内血肿穿刺+生物酶液化术)和对照组(传统开颅去骨瓣减压+血肿清除术)。经过严格筛选,最终入选患者23例,12例HICH患者作为观察组(52.2%),11例HICH患者作为对照组(47.8%)。观察组12例,其中男性7例(58.33%),女性5例(41.67%);年龄42~79岁,(65.5±11.8)岁;头颅CT示基底节区出血6例,小脑出血1例,丘脑出血1例,颞叶1例,额叶1例,顶叶2例;中线偏移(> 0.5 cm)8例;血肿量为19~93 mL,(50.52±23.07)mL(采用多田公式计算血肿量体积,血肿量(mL)=π/6×(长轴×短轴×层面数);术前GCS 3~14分,(6.83±3.93)分。对照组11例,其中男性7例(63.64%),女性4例(36.36%);年龄44~72岁,(56.8±10.1)岁;头颅CT示基底节区出血9例;颞叶出血1例,枕叶出血1例;中线偏移(> 0.5 cm)8例;术前GCS 3~13分,(5.82±3.40)分。血肿量20~134 mL,(68.77±11.18)mL。两组性别、年龄、血肿量、术前GCS评分等差异无统计学意义(P > 0.05,见表 1)。
| 指标 | YL-1穿刺血肿组 | 开颅去骨瓣组 | t值 | P值 |
| 例数 | 12 | 11 | ||
| 性别 | 0.249 | > 0.05 | ||
| 男 | 7 | 7 | ||
| 女 | 5 | 4 | ||
| 年龄 [(x±s)岁] |
65.5±11.8 | 56.8±10.1 | 1.656 | > 0.05 |
| 术前GCS评分(例) | 0.66 | > 0.05 | ||
| 3-8 | 8 | 9 | ||
| 9-12 | 2 | 1 | ||
| 13-15 | 2 | 1 | ||
| 血肿量(mL)(例) | 1.431 | > 0.05 | ||
| <30 | 3 | 1 | ||
| 30-60 | 5 | 5 | ||
| > 60 | 4 | 5 | ||
| 出血部位(例) | > 0.05 | |||
| 基底节 | 6 | 9 | ||
| 其他 | 6 | 2 | ||
| 中线移位(例) | > 0.05 | |||
| 有 | 8 | 8 | ||
| 无 | 4 | 3 | ||
| 手术时间(h, x±s) | 0.73±0.21 | 3.92±0.67 | 15.042 | < 0.05 |
| 住院天数(d, x±s) | 15.58±14.72 | 22.45±18.37 | 0.994 | > 0.05 |
| 住院费用(元, x±s) | 45 230.50 ±36 566.88 |
79 857.90 ±34 916.48 |
2.318 | < 0.05 |
纳入标准:①符合1995年第四届全国脑血管病会议诊断标准[2];②有明确高血压病史,符合1993年世界卫生组织及国际高血压协会(WHO/ISH)高血压诊断标准;③所有患者均签署知情同意书。排除标准:①凝血机制障碍者;②外伤性脑出血;③术前有其他器官功能不全的患者;④CTA或MRA排除脑血管畸形和动脉瘤等潜在的解剖异常;⑤临床资料不完整的患者。
1.2 治疗方法入院后进行吸氧、心电监护,保持呼吸道通畅,对于GCS评分≤8分,常规气管插管,积极脱水减轻脑水肿,降低颅内压,将血压控制在140/90 mmHg(1mmHg=0.133Kpa)左右。
1.2.1 YL-1型颅内血肿穿刺+生物酶液化术在急诊抢救室或在急诊重症监护室操作,术前在CT室内定位并标记头皮穿刺点,通过CT直接测量头皮穿刺点到靶点的直线距离,作为穿刺针的长度。常规消毒铺巾,2%利多卡因局部浸润麻醉至骨膜。选择YL-1型颅内血肿穿刺针(北京万特福公司,中国),距针尖1.5~2.0 cm处安装限位器。在电钻辅助下钻透颅骨、硬脑膜后,去除限位器,使针体缓慢进入血肿。根据血肿三种物理状态,即液态、半固态或固态,分别采取抽吸、冲洗、震荡、粉碎等操作手法,冲洗时必须严格遵循“等量交换”或“出多于入”的原则。术毕,用2~3 mL生物酶血肿液化剂(尿激酶2~3万U)注入血肿内,关闭引流管。引流管接无菌引流袋,闭管3~4 h后开放引流,若病情危重,可根据情况开放引流,穿刺针处以无菌敷料包扎。术后复查头颅CT。
1.2.2 开颅去骨瓣手术+血肿清除术在手术室全麻下进行,根据血肿位置定位,作相应切口。如典型的基底节外侧型血肿手术,多采用颞上回或颞中回前中部入路。亦有分开外侧裂,经岛叶进入血肿者,此入路皮质损伤轻,但要避免损伤侧裂血管。破入脑室的血肿应清除,但应采用额中回或顶叶入路,切开皮层,清除脑室内血肿后,再通过侧脑室壁血肿穿破处清除脑内残余血肿,术后行脑室外引流。
1.3 观察指标观察并记录两组患者的手术时间,住院天数,住院费用,并对两组患者出院后进行随访,随访时间为3个月,采用Glasgow预后评分(glasgow outcome scale, GOS)进行评价。GOS评分标准:恢复良好5分,轻度残疾4分,重度残疾3分,植物生存2分,死亡1分。
1.4 统计学方法应用SPSS 20.0统计软件对数据进行统计分析,计数资料以例(%)表示,并采用卡方χ2检验,计量资料以均数±标准差(x±s)表示, 两组间比较采用t检验,以P < 0.05为差异有统计学意义。
2 结果 2.1 两组手术住院情况的比较手术时间:观察组患者的手术时间为(0.73±0.21)h,对照组患者的手术时间为(3.92±0.67)h;住院天数:观察组患者的住院天数为(15.58±14.72)d,对照组患者的住院天数为(22.45±18.37)d;住院费用:观察组患者的住院费用(45230.50±36566.88)元,对照组患者的住院费用为(79857.90±34916.48)元;经t检验统计分析,两组手术时间、住院费用等差异有统计学意义(P < 0.05)。住院天数差异无统计学意义(P > 0.05)。
2.2 两组随访GOS评分比较对照组和观察组患者出院后进行随访3个月(表 2),通过对两组之间的优良率(GOS≥4分)、重残率(2≤GOS≤3分)、病死率(GOS=1分)之间的比较,结果显示两组患者的优良率、重残率、病死率等差异无统计学意义(P < 0.05)(表 3)。
| 组别 | 例数 | 恢复良好 | 轻度残疾 | 重度残疾 | 植物生存 | 死亡 |
| 观察组 | 12 | 2 | 2 | 3 | 0 | 5 |
| 对照组 | 11 | 1 | 1 | 3 | 0 | 6 |
| 组别 | 优良率 (4≤GOS≤5分) |
重残率 (2≤GOS≤3分) |
病死率 (GOS=1分) |
| 观察组(n=12) | 33.3%(4) | 25.0%(3) | 41.7%(5) |
| 对照组(n=11) | 18.1%(2) | 27.3%(3) | 54.6%(6) |
| P值 | 0.640 | 1.000 | 0.684 |
HICH发病率有逐年增长的趋势,对人类健康造成极大的危害,针对这一疾病,治疗方法多样,如内科治疗主要使用药物控制血压、脱水降颅压、亚低温、对症支持处理,外科治疗主要有去骨瓣开颅血肿清除术、神经内镜/小骨窗显微手术血肿清除术、立体定向血肿清除术等[3-6]。本文对应用YL-1型颅内血肿穿刺+生物酶液化术和开颅去骨瓣手术+血肿清除术两种手术方法治疗的23例HICH进行分析,术前两组性别、年龄、血肿量、术前GCS评分等差异无统计学意义(P > 0.05)。通过比较两组的住院情况,发现院天数差异无统计学意义(P < 0.05),但观察组手术时间短、住院费用低(P < 0.05);出院后3个月随访,两组在优良率、重残率、病死率方面差异无统计学意义(P < 0.05)。本研究组中HICH为中老年患者,多为基底节区出血,出血量大(> 50 mL),发生中线偏移,病情危重,虽经过积极治疗,但预后差。Wang等[7]对104例血肿体积大于50 mL的HICH患者采用微创手术和传统开颅手术治疗,研究发现在脑疝患者两组病死率、术后肾功能衰竭、肺部感染、脑梗死并发症发生率方面差异无统计学意义(P > 0.05)。
3.2 救治过程中注意事项针对YL-1型颅内血肿穿刺针治疗HICH, 胡长林[8]提出手术指征:①脑叶出血 > 30 mL;②基底节区出血 > 30 mL;③丘脑出血 > 10 mL;④小脑出血 > 10 mL;⑤脑室内出血,引起阻塞性脑积水、脑室铸型;⑥颅内血肿出血量虽然未达到手术指征的容积,但出现严重神经功能障碍者。治疗过程中,血肿定位准确是穿刺成功的关键,根据CT片或在CT室定位,选择血肿最大层面作为穿刺靶点,穿刺点应避开大血管、静脉窦、重要功能区[9]。对于重症HICH(CT检查脑实质内出血量 > 50 mL或GCS < 8分或中线结构移位 > 1 cm),可以采用多针穿刺结合持续对冲引流治疗,取得较好疗效[10]。杨理媛和孙晓川[11]认为对于出血量过大,昏迷程度深,出现脑疝前期或已经出现脑疝甚至晚期的患者,在临床上应当首先考虑采用血肿穿刺引流后再行开颅血肿清除术。使用YL-1型颅内血肿穿刺治疗HICH,最大危险因素是再次出血。赵宪林等[12]研究发现,通过CT监视下颅脑穿刺术后再出血危险因素主要受手术时机、术中血肿首次抽吸量、术后高血压控制情况等影响,应当重视这些因素,以便于再出血的早期识别与及时处理。揭红英等[13]认为右美托咪啶复合盐酸瑞芬太尼在控制高血压脑出血术后血压及颅内压的剧烈波动,减少患者术后再出血的发生方面具有显著的优势。Chi等[6]建议最好的手术时机是脑出血发生后6~12 h,既可以减少再出血的发生,又可在病情进一步恶化前得到治疗。
3.3 开颅去骨瓣手术与微创手术的比较传统开颅手术需要在手术室全身麻醉下由神经外科医生进行,手术时间长、创伤大、住院费用高、并发症多。Feng等[14]对184例患者进行分组研究,发现开颅组手术麻醉时间长,出血量多,且气管切开、肺部感染和低蛋白血症等并发症发生率较高。Li等[15]研究发现经外科手术的HICH患者,术后精神障碍的发生率为32.3%。对于GCS评分很低,出血量很大的HICH患者,开颅手术并没有改善病死率或最终结果[16]。与开颅手术相比较,YL-1型颅内血肿粉碎针+生物酶液化术采用局麻,常在病床旁进行,由经过培训的急诊\重症\神经内外科医生均可以操作,手术时间短、损伤小,尤其适合脑出血并发颅内高压的急救。
3.4 典型病例患者女,60岁零9个月,因“神志不清、呕吐、抽搐3 h”于2014年1月15日急诊入院。患者有高血压病史多年,服用硝苯地平缓释片控制血压,血压控制不详。有精神分裂症史。入急诊室时生命体征BP 220/140mmHg, P 62次/min, R14次/min, SaO2 90%, GCS评分5分,双侧瞳孔等大等圆,直径2 mm,光反射迟钝。立即给予气管插管,急诊头颅CT(图 1)示:①小脑出血(出血量约19 mL); ②梗阻性脑积水,拟“①高血压并小脑出血; ②高血压病3级,极高危; ③梗阻性脑积水”; 收住EICU病房。局麻下用YL-1型颅内血肿穿刺针行右侧脑室穿刺引流,缓解颅内高压。之后送CT室行小脑血肿定位,采用YL-1型颅内血肿穿刺+尿激酶液化术,手术顺利,清除血肿约10 mL, 术后予脱水降颅压、监控血压、抗感染、营养神经、亚低温、镇痛镇静对症支持治疗,4 d后患者神志转清,GCS12分,复查头颅CT, 小脑血肿基本清除,拔除颅内穿刺针。患者自主呼吸平稳,拔除气管插管,7 d后转普通病房治疗。随访3个月,GCS评分15分, 可缓慢步行,左侧肢体肌力5级,右侧肢体肌力4级, ADL-Barthel指数评定65分。
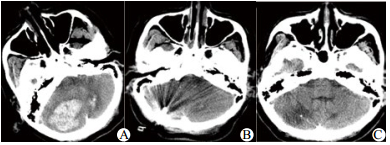
|
| A:术前,小脑出血约19 mL, 小脑实质、脑干受压,脑干周围池显示不清;B:术后1 d, YL-1型颅内血肿穿刺+尿激酶液化术后,小脑出血较前减少;C:术后1月,右侧小脑半球见片状低密度影,脑干环池结构恢复 图 1 女性患者头颅CT片 Figure 1 The CT picture of the female patients |
|
|
本研究中,经过严格的纳入标准和排除标准后,入选的样本量较少,统计数据可能会造成偏倚,要减少统计偏倚,须要增加足够大的样本量。
综上所述,YL-1型颅内血肿穿刺+生物酶液化术作为一种微创治疗方法,相对于开颅去骨瓣手术,具有操作快速、定位准确、损伤小、住院费用低且易掌握的特点,特别适用于年老体弱、一般情况差的患者,也可用于脑出血合并颅内高压(脑疝)急救,值得临床推广。
| [1] | 中华医学会神经外科学分会, 中国医师协会急诊医师分会, 国家卫生和计划生育委员会脑卒中筛查与防治工程委员会. 自发性脑出血诊断治疗中国多学科专家共识[J]. 中华急诊医学杂志, 2015, 24(12): 1001-2346. DOI:10.3760/cma.j.issn.1001-2346.2015.12.001 |
| [2] | 中华神经科学会, 中华神经外科学会. 各类脑血管疾病诊断要点[J]. 中华神经科杂志, 1996, 29(6): 379. |
| [3] | 孙树杰, 王治瑜. 急性脑出血:从专家共识到急诊救治[J]. 临床急诊杂志, 2016, 17(3): 165-168. DOI:10.13201/j.issn.1009-5918.2016.03.001 |
| [4] | 江澈, 陈状. 脑出血微创手术治疗的现代观点[J]. 中国微侵袭神经外科杂志, 2016, 21(4): 182-185. DOI:10.11850/j.issn.1009-122X.2016.04.017 |
| [5] | 迟风令, 张敬泉, 孙树杰, 等. 定向软通道手术联合医药干预加早期康复介入救治脑出血患者的临床疗效[J]. 中华急诊医学杂志, 2016, 25(11): 1457-1461. DOI:10.3760/cma.j.issn.1671-0282.2016.11.022 |
| [6] | Chi FL, Lang TC, Sun SJ, et al. Relationship between different surgical methods, hemorrhage position, hemorrhage volume, surgical timing, and treatment outcome of hypertensive intracerebral hemorrhage[J]. World J Emerg Med, 2014, 5(3): 203-208. DOI:10.5847/wjem.j.1920–8642.2014.03.008 |
| [7] | Wang W, Zhou N, Wang C, et al. Minimally invasive surgery for patients with hypertensive intracerebral hemorrhage with large hematoma volume: a retrospective study[J]. World Neurosurg, 2017, 105: 348-358. DOI:10.1016/j.wneu.2017.05.158 |
| [8] | 胡长林. 颅内血肿微创术清除技术规范化治疗指南[M]. 北京: 人民卫生出版社, 2006: 79-80. |
| [9] | 吐尔地阿里木江, 路秋海, 吕刚, 等. 穿刺治疗颅内血肿105例临床体会[J]. 中华神经外科杂志, 2004, 20(3): 259-260. |
| [10] | 陈辉, 李永飞, 陈锋, 等. 多针微创穿刺结合持续对冲引流治疗重症高血压脑出血52例[J]. 中国微创外科杂志, 2015, 15(10): 950-952. DOI:10.3969/j.issn.1009-6604.2015.10.025 |
| [11] | 杨理媛, 孙晓川. 治疗高血压脑出血三种术式疗效和预后研究[J]. 中国全科医学, 2012, 15(3): 1040-1042. |
| [12] | 赵宪林, 姜宏舟, 杜敬华, 等. 颅脑穿刺术治疗高血压脑出血术后再出血危险因素分析[J]. 中华神经外科疾病研究杂志, 2011, 10(9): 537-539. |
| [13] | 揭红英, 李云祥, 叶纪录. 右美托咪啶复合盐酸瑞芬太尼在ICU高血压脑出血患者术后镇静镇痛中的应用[J]. 中华急诊医学杂志, 2015, 24(12): 1368-1372. DOI:10.3760/cma.j.issn.1671-0282.2015.12.011 |
| [14] | Feng Y, He J, Liu B, et al. Endoscope-assisted keyhole technique for hypertensive cerebral hemorrhage in elderly patients: a randomized controlled study in 184 patients[J]. Turk Neurosurg, 2016, 26(1): 84-89. DOI:10.5137/1019-5149.JTN.12669-14.0 |
| [15] | Li F, Chen QX. Risk factors for mental disorders in patients with hypertensive intracerebral hemorrhage following neurosurgical treatment[J]. J Neurol Sci, 2014, 341(1/2): 128-132. DOI:10.1016/j.jns.2014.04.021 |
| [16] | Bhatia R, Singh H, Singh S, et al. A prospective study of in-hospital mortality and discharge outcome in spontaneous intracerebral hemorrhage[J]. Neurol India, 2013, 61(3): 244-248. DOI:10.4103/0028-3886.115062 |
 2018, Vol. 27
2018, Vol. 27




