随着美国心脏协会(American Heart Association, AHA)心肺复苏(cardiopulmonary resuscitation, CPR)指南的不断推广与更新,生存链“早识别,早CPR,早除颤”,尤其是旁观者心肺复苏(bystander CPR)理念的不断强化和践行[1],心脏骤停(cardiac arrest, CA)患者的存活率已有所改善[2-4]。尽管如此,院前和院内心脏骤停患者在传统心肺复苏(conventional cardiopulmonary resuscitation, CCPR)下的存活出院率仍旧很低,院前大约10%,院内可达15%~20%[5];而且,患者的后续生存率还可能进一步下降[6-7]。
体外膜肺氧合(extracorporeal membrane oxygenation, ECMO)在临床用于可逆性心肺功能衰竭的支持治疗已有四十余年。现在,ECMO则被更多地用于C-CPR未能恢复自主循环(return of spontaneous circulation, ROSC)的心脏骤停的循环支持治疗[8];其中静动脉体外膜肺氧合(venoarterial extracorporeal membrane oxygenation,VA-ECMO)作为心脏骤停的一种可行的辅助治疗,被称为体外心肺复苏(extracorporeal cardiopulmonary resuscitation, ECPR)。
1 体外心肺复苏的实施现状ECPR治疗心脏骤停具有重要的临床意义。首先,在ECPR的支持下,重要脏器可在尚未ROSC时即获得灌注,心肌血供的改善可促进自主节律恢复或可除颤节律的转化,更早的体循环灌注还可降低神经功能受损的风险;第二,ECPR可以为病因治疗赢得时间和机会,例如,即使为顽固性室颤,也可在ECPR的支持下,尽早接受冠脉治疗;第三,该治疗可以快速实施目标体温管理[5, 9]。
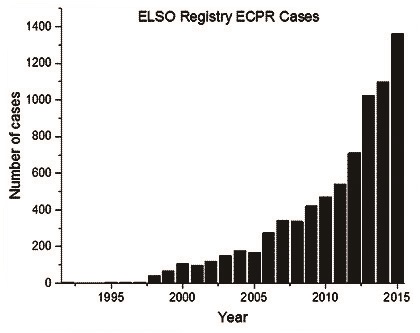
体外生命支持协会(Extracorporeal Life Support Organization, ELSO)长期登记其会员单位的体外生命支持(extracorporeal life support, ECLS)的病例报道信息。随着技术的进步,ECPR的实施越来越简便易行,病例数量也逐步增多。近20余年,每年登记在ELSO的ECPR病例数量呈现显著上升趋势,如图 1所示[5]。由于加入协会是自愿的,该报道显然未能涵盖全部ECPR病例数量。
在临床试验登记报道或文献中,关于ECPR的治疗效果尚存不同。截至2017年7月,ELSO登记报道的3 995例ECPR成人患者存活出院或转往二级医疗机构的比例达28%,这一比例在3 615例儿童中达41%,在1613例新生儿中达41%[8]。最近CHEER试验(mechanical CPR, Hypothermia, ECMO, Early Reperfusion)研究,对院前顽固性CA实施一系列ECMO项目流程的治疗与管理,包括机械性CPR、低温治疗、ECMO和早期灌注,患者神经功能正常的存活率可达54%[10]。刚发表的一项为期12年的回顾性研究分析提示,2003—2014年间心脏骤停ECPR的使用率显著上升,但存活出院率未发生显著改变,大约为29%;同时,即使年龄、体质量、慢性病的发生均呈现升高趋势,但校正后的生存率并未下降[11]。各项研究的不同结果与所纳入患者的病情、ECMO介入的时机与管理,以及研究方法的选择等有关。研究结果的不同也给ECPR的临床实践带来巨大的挑战。因此,尝试进行心脏骤停的ECPR相关的随机对照研究,减少混杂因素的影响,才能获得基于高质量证据的临床实践方案推荐,才能更好地推进ECPR的应用。
目前,ECPR尚无前瞻性对照研究,主要是各类回顾性研究或病例报道。回顾性研究本身即存在选择偏倚和发表偏倚。这些研究还存在显著的异质性[9]:入选患者的基本情况、诊断标准、病种的混杂因素、疾病的严重程度、CA发生的地点(院前/院内)、预后的定义、不良事件的报告和研究设计方案等在不同研究中存在显著差异。作为ECPR治疗CA预后的重要因素,患者的纳入/排除标准需要谨慎制定。既往相关研究已经提示,心脏骤停病因是否可逆受到多种因素的影响,包括是否目击下CA、启动CPR的时间、CPR的实施质量、初始心律、疾病病因和主要并发症等[5, 9]。ECPR患者良好预后相关的重要因素包括尽可能短的无血流时间(即尽早启动CPR)、较短的低血流时间(即C-CPR时间,小于10~20 min)和尽可能缩短CA到实施ECMO的时间(30~60 min)[1, 5, 12-16]。但是到目前为止,对于CA患者进行ECPR尚缺乏统一的、明确的纳入标准和起始指征。
由于现有研究的结论不足以得出具有高推荐强度的建议,2015 AHA心肺复苏指南提出,目前尚无足够证据推荐ECPR作为心脏骤停的常规治疗,但是,如果对于特定的心脏骤停患者进行传统心肺复苏后没有反应,而ECPR又能够快速实施,则可考虑ECPR[1]。因此,为了更好地了解和实施心脏骤停的ECPR治疗,未来需要开展高质量的科研项目和标准化的体外心肺复苏临床实践。
2 体外心肺复苏标准化实施流程的建议[9]体外心肺复苏的标准化实施需要制订统一的专业术语、干预标准和规范化实践方案。在此基础上,按照统一的规范进行数据采集,建立多中心基地,则有可能开展系统性的前瞻性对照研究。标准化流程的实施不仅可以优化ECPR的临床实践,明确更多实践中的流程细节(例如置管方案、抗凝方案、体温管理等),还可以进行高质量多中心的随机对照试验研究,充分了解ECPR在心脏骤停治疗中的地位,评估风险与收益,产生充分的循证学依据。
2.1 标准化专业术语在ECPR的报道中,存在各种各样的术语,这会使数据处理、交流和阐释复杂化。例如同一个病种使用了不同的术语,有差异的病种却又混杂在一起。因此,应该进行专业术语的标准化,以明确各种不同的定义和场景,如表 1所示[9],这对数据的研究、报道和交流具有极其重大的意义。建议ECPR专门代表CA患者使用VA-ECMO的情况。需要进一步区分使用ECMO治疗没有CA的心源性休克(cardiogenic shock, CS),可表示为ECMO-CS。而CA自主循环恢复后的心源性休克,使用ECMO则表示为ECMO-ROSC。同时,一定要明确表明病因:例如,急性冠脉综合征、心脏切开术后、急性失代偿性心力衰竭、心肌炎、心肌梗死后的机械性并发症、肺栓塞、意外低体温、中毒等。“体外生命支持(ECLS)”和“机械性循环支持(mechanical circulatory support, MCS)”涵盖太多治疗,建议学术交流中限制使用。
| 倡议 | 推荐 |
| 语言 | 使用下列术语,以便更好地整理信息,进行处理、交流和阐释 |
| 心脏骤停(cardiac arrest) | |
| ECPR | 胸外按压时实施ECMO |
| ECPR-Ⅰ | 院内心脏骤停实施ECPR |
| ECPR-O | 院外心脏骤停实施ECPR |
| 心源性休克(cardiogenic shock) | |
| ECMO-CS | 心源性休克时实施ECMO |
| ECMO-ROSC | CPR后ROSC后的心源性休克时实施ECMO |
| 数据收集 | 建立一套需采集的基本数据,以开展多中心查询和数据分享 |
| 基本特征 | 人口学信息 |
| 并发症 | |
| CA的病因 | |
| 血乳酸水平 | |
| 酸碱平衡状态 | |
| 骤停特征 | 目击/非目击下骤停 |
| 初始心律 | |
| 骤停到CPR的时间 | |
| CPR持续的时间 | |
| 医院内地点 | |
| 复苏过程中任何ROSC | |
| ECMO流程 | 外周/中心 |
| 经皮/切开 | |
| 导管大小 | |
| 影像引导 | |
| 肝素剂量 | |
| 远端肢体的灌注策略 | |
| 置管术者(专家) | |
| 置管位置 | |
| 已安装IABP或其他MCS装置 | |
| 操作后管理 | 连续的抗凝管理 |
| 体温管理 | |
| 血管加压药的使用 | |
| 额外需要IABP或其他MCS装置 | |
| 使用左心室减压,以及型号 | |
| 导管校正 | |
| 连续的实验室检查 | |
| 床旁人员 | |
| 治疗的地点 | |
| 并发症 | 四肢:置管肢体缺血/骨筋膜室综合征/截肢 |
| 神经系统:一过性/永久性脑血管意外 | |
| 肾脏:急性肾损伤/肾脏替代治疗 | |
| 出血:大出血/置管部位出血/消化道出血/其他 | |
| 感染/脓毒血症:类型/严重程度 | |
| 延长的ICU停留时间:镇静/机械通气/谵妄/神经肌病 | |
| 开胸术 | |
| 心脏压塞 | |
| 主动脉夹层 | |
| 血管损伤 | |
| 动脉/静脉栓子 | |
| 心内血凝块 | |
| ECMO撤机 | ECMO治疗的时长 |
| 撤机地点 | |
| 成功/失败 | |
| 过渡到康复/VAD/其他装置/移植/姑息 | |
| 随访 | 大脑功能分类 |
| 生存 | |
| ICU停留时间 | |
| 住院时间 | |
| 死亡原因 | |
| 器官/组织捐献 | |
| 出院回家/转往二级医疗机构 | |
| 健康相关的生活质量 | |
| 注:CPR心肺复苏; ECMO体外膜肺氧合; ECMO-CS体外膜肺氧合治疗不伴心脏骤停的心源性休克;ECMO-ROSC体外膜肺氧合治疗心脏骤停自主循环恢复后的心源性休克; E-CPR体外心肺复苏; ECPR-Ⅰ院内心脏骤停体外心肺复苏; ECPR-O院外心脏骤停体外心肺复苏; IABP主动脉球囊反搏; VAD心室辅助装置;ICU重症监护室; MCS机械循环支持; ROSC自主循环恢复; VA-ECMO静动脉体外膜肺氧合 | |
标准化的信息采集包括:基本信息、病因、治疗、技术和预后等,如表 1所示[9]。这需要各个中心对数据的采集达成一致。加拿大心血管重症协会目前正在利用英属哥伦比亚大学的一个科研电子数据采集平台(research electronic data capture, REDCap),对一整套数据集进行采集和评估[17]。
实验室检测包括血乳酸水平和酸碱平衡情况等,均需要记录基础水平,并进行24~48 h内的连续检测。其他信息,包括是否目击下CA、CPR时间、CA的病因以及ECMO技术和随访数据均需要采集。
2.3 标准化实践标准化的实践可产生更具同质性的数据,以便更好地理解和优化ECPR的预后。目前对于ECPR的人力、地点、设备、实施和管理尚存不同标准,期望能够有AHA或其他权威机构的指南推荐,国际上目前也尚无明确的指南来指导治疗。近期,基于现有国内外研究和我国的实际情况,急危重症领域的专家共同制定了《成人体外心肺复苏专家共识》,以期更好地指导ECPR的规范开展[18]。在国内外相关研究的基础上,结合该专家共识,对ECPR的实践具体建议如表 2所示[9]。
| 倡议 | 建议 |
| 多学科团队 | 心内科、心胸外科、灌注团队、急危重症领域人员和其他专业参与者 |
| 指征a | 年龄 < 65岁;可考虑 < 75岁 |
| 病因:已知可逆性病因 | |
| CPR的时间:< 20 min(合适);< 40 min(可行);< 60 min(考虑) | |
| 目击骤停 | |
| 其他复苏特征:例如受保护的气道/CPR质量 | |
| 禁忌证 | 显著的并发症 |
| 其他终末期疾病 | |
| 确认do-not-resuscitate(DNR)遗嘱 | |
| 血管通路受限:外周血管疾病/主动脉夹层/股动脉细小 | |
| 主动脉瓣关闭不全 | |
| 活动性出血 | |
| 技术 | 外周/中心 |
| 经皮/切开 | |
| 抗凝 | |
| 肢体保护策略 | |
| 影像引导 | |
| 管理 | 抗凝 |
| 体温管理 | |
| 监护 | |
| 神经功能评估 | |
| 脱机 | |
| 拔管 | |
| 注:VA-ECMO静动脉体外膜肺氧合;a仅为建议,各中心可有调整;涉及的标准是基于发表的数据产生的 | |
(1)团队管理和决策制定。建议、组织和发展专职实施院级ECPR流程的多学科团队。一般情况下,需要包括心内科、心胸外科、灌注团队和急危重症领域人员。只要多学科团队内部达成一致,每个医院可以调整自己的方案。目前,除非更多的证据可用于指导实践,团队成员中的专家意见仍是患者的主要管理方案。
(2)指征。目前并无统一的ECPR的适应证。但根据病因、复苏特征和并发症等,可评估患者实施ECPR治疗的可行性。在ECPR支持下,通过现有的干预手段能够被治疗的病因可考虑该方案,例如对急性心肌梗死患者安装冠脉支架或实施冠脉搭桥手术。无脉性室速/室颤比较心脏停搏或无脉性电活动被认为有更好的预后,但是也有研究提示患者初始心律对预后没有影响[11]。据报道,暴发性心肌炎导致的院内CA,实施ECPR的存活率远高于其他病因,但由于目前尚无直接的对比研究,这一结论仍需谨慎考虑。CPR的时间越短,其预后可能越好,但该证据支持也是有限的。CPR时间小于20 min被认为合适[18],但小于40 min也可被纳入。也有研究显示60 min或者更长时间也有良好预后[5]。另外,虽然目前几乎没有证据支持,但仍需考虑目击骤停的情况,并评估复苏质量,因为以上两点被认为是有利于复苏的因素。最后,患者的年龄也需要考虑。根据现有的证据,以及考虑到可能需要过渡到长期循环支持或移植,65岁是比较合适的年龄节点;该节点也可扩大到75岁[18]。并发症方面,尚无特别的标准。既往研究发现,序贯器官衰竭评分(sequential organ failure assessment score, SOFA)与预后相关,可作为综合性评估的另一种方式,但这需要进一步的验证和说明[19]。
(3)禁忌证。对有其他终末期疾病或确认有不复苏遗嘱(do not resuscitation, DNR)的患者通常不予实施ECPR。考虑到置管操作的因素,有已知的周围血管疾病,主动脉-双股动脉病,主动脉夹层,或解剖上的细小股动脉都会妨碍置管,这些情况下不应实施ECPR。若替代选择中心置管,则必须衡量所有的可行性问题,例如ECMO建立灌注之前可能会有较长时间的骤停和CPR。主动脉瓣关闭不全对大多数机械性循环支持策略来说并不总是可控制的情况。活动性出血至少是一个相对禁忌证,主要根据专科情况而定。
(4)技术和管理。这方面目前少有数据进行专门的技术实践指导,不同的中心也有各自不同的实践和管理,包括表 2[9]中所示内容。
3 结语体外心肺复苏ECPR规范化的研究与临床标准化流程的实施将有助于心脏骤停患者的预后。未来期望能在标准化流程的基础上,基于同质性的数据,展开多中心、大样本的前瞻性对照研究,从而更好地进行风险评估、预后指标的分析与阐释和决策制定界值的确定,为体外心肺复苏提出更科学的实践方案。
| [1] | Link MS, Berkow LC, Kudenchuk PJ, et al. Part 7: Adult Advanced Cardiovascular Life Support: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care[J]. Circulation, 2015, 132(18 Suppl 2): S444-464. DOI:10.1161/CIR.0000000000000261 |
| [2] | Lund-Kordahl I, Olasveengen TM, Lorem T, et al. Improving outcome after out-of-hospital cardiac arrest by strengthening weak links of the local Chain of Survival; quality of advanced life support and post-resuscitation care[J]. Resuscitation, 2010, 81(4): 422-426. DOI:10.1016/j.resuscitation.2009.12.020 |
| [3] | Lick CJ, Aufderheide TP, Niskanen RA, et al. Take heart America: a comprehensive, community-wide, systems-based approach to the treatment of cardiac arrest[J]. Crit Care Med, 2011, 39(1): 26-33. DOI:10.1097/CCM.0b013e3181fa7ce4 |
| [4] | Wissenberg M, Lippert FK, Folke F, et al. Association of national initiatives to improve cardiac arrest management with rates of bystander intervention and patient survival after out-of-hospital cardiac arrest[J]. JAMA, 2013, 310(13): 1377-1384. DOI:10.1001/jama.2013.278483 |
| [5] | Conrad SA, Rycus PT. Extracorporeal membrane oxygenation for refractory cardiac arrest[J]. Ann Card Anaesth, 2017, 20(Supplement): S4-10. DOI:10.4103/0971-9784.197790 |
| [6] | Bloom HL, Shukrullah I, Cuellar JR, et al. Long-term survival after successful inhospital cardiac arrest resuscitation[J]. Am Heart J, 2007, 153(5): 831-836. DOI:10.1016/j.ahj.2007.02.011 |
| [7] | Peberdy MA, Kaye W, Ornato JP, et al. Cardiopulmonary resuscitation of adults in the hospital: a report of 14720 cardiac arrests from the National Registry of Cardiopulmonary Resuscitation[J]. Resuscitation, 2003, 58(3): 297-308. DOI:10.1016/s0300-9572(03)00215-6 |
| [8] | ECMO Registry of the Extracorporeal Life Support Organization (ELSO). International Summary of the ECLS Registry[EB/OL]. Ann Arbor, Michigan, USA, 2017. |
| [9] | Signal RK, Signal D, Bednarczyk J, et al. Current and future status of Extracorporeal Cardiopulmonary Resuscitation for in-hospital cardiac arrest[J]. Can J Cardiol, 2017, 33(1): 51-60. DOI:10.1016/j.cjca.2016.10.024 |
| [10] | Stub D, Bernard S, Pellegrino V, et al. Refractory cardiac arrest treated with mechanical CPR, hypothermia, ECMO and early reperfusion (the CHEER trial)[J]. Resuscitation, 2015, 86: 88-94. DOI:10.1016/j.resuscitation.2014.09.010 |
| [11] | Richardson AS, Schmidt M, Bailey M, et al. ECMO Cardio-Pulmonary Resuscitation (ECPR), trends in survival from an international multicentre cohort study over 12-years[J]. Resuscitation, 2017, 112: 34-40. DOI:10.1016/j.resuscitation.2016.12.009 |
| [12] | Sunde K, Callaway CW. Extracorporeal cardiopulmonary resuscitation in refractory cardiac arrest–to whom and when, that0s the difficult question![J]. Acta Anaesthesiol Scand, 2017, 61(4): 369-371. DOI:10.1111/aas.12873 |
| [13] | Ortega-Deballon I, Hornby L, Shemie SD, et al. Extracorporeal resuscitation for refractory out-of-hospital cardiac arrest in adults: a systematic review of international practices and outcomes[J]. Resuscitation, 2016, 101: 12-20. DOI:10.1016/j.resuscitation.2016.01.018 |
| [14] | Fagnoul D, Taccone FS, Belhaj A, et al. Extracorporeal life support associated with hypothermia and normoxemia in refractory cardiac arrest[J]. Resuscitation, 2013, 84(11): 1519-1524. DOI:10.1016/j.resuscitation.2013.06.016 |
| [15] | Debaty G, Babazb V, Durand M, et al. Prognostic factors for extracorporeal cardiopulmonary resuscitation recipients following out-of-hospital refractory cardiac arrest. A systematic review and meta-analysis[J]. Resuscitation, 2017, 112: 1-10. DOI:10.1016/j.resuscitation.2016.12.011 |
| [16] | Grunau B, Reynolds J, Scheuermeyer F, et al. Relationship between Time-to-ROSC and survival in out-of-hospital cardiac arrest ECPR candidates: when is the best time to consider transport to hospital?[J]. Prehosp Emerg Care, 2016, 20(5): 615-622. DOI:10.3109/10903127.2016.1149652 |
| [17] | Harris PA, Taylor R, Thielke R, et al. Research Electronic Data Capture (REDCap)--a metadata-driven methodology and workflow process for providing translational research informatics support[J]. J Biomed Inform, 2009, 42(2): 377-381. DOI:10.1016/j.jbi.2008.08.010 |
| [18] | 中华医学会急诊医学分会复苏学组, 成人体外心肺复苏专家共识组. 成人体外心肺复苏专家共识[J]. 中华急诊医学杂志, 2018, 27(1): 22-29. DOI:10.3760/cma.j.issn.1671-0282.2018.01.006 |
| [19] | Czobor P, Venturini JM, Parikh KS, et al. Sequential organ failure assessment score at presentation predicts survival in patients treated with percutaneous veno-arterial extracorporeal membrane oxygenation[J]. J Invasive Cardiol, 2016, 28(4): 133-138. |
 2018, Vol. 27
2018, Vol. 27