心脏骤停(CA)是急诊和重症医学科常见的临床事件,全球每年心脏骤停的发生率为20~140/10万 [1]。对CA患者实施心肺复苏术(CPR)后,约25%~40%的患者能恢复自主循环(ROSC)[2, 3];但是,约80% ROSC患者仍处于昏迷状态,最终存活率仅有2%~11%,并且存活患者常遗留严重神经功能残疾[1, 4]。
大量动物实验研究结果表明,ROSC后诱导低温能降低动物病死率并改善其神经功能预后[5, 6, 7]。2002年新英格兰医学杂志同期发表的两项随机对照临床研究(randomized controlled trial,RCT),也证实了轻度低温显著改善心脏骤停复苏后仍昏迷患者的预后[8, 9]。此后,美国心脏病学会和欧洲复苏委员会在其心肺复苏指南中均明确建议,对于心脏骤停患者恢复自主循环后仍昏迷的患者,将核心温度降至32~34 ℃,并维持12~24 h[10, 11]。然而,对于治疗性低温开始的最佳时间、最佳温度、降温方法的优劣,以及低温维持的时间等仍在不断研究和探索中[12]。本研究纳入近15年来国内外发表的治疗性低温对心脏骤停患者的随机对照研究进行Meta分析,旨在探讨治疗性低温对心脏骤停患者神经功能预后和生存率的影响。
1 资料与方法 1.1 纳入标准纳入相关的临床随机对照研究。研究对象包括诊断为CA、年龄大于18岁的患者。在心肺复苏后恢复自主循环。CA的诊断和处置流程按照CPR指南进行,复苏过程按照Ustein模式进行记录[13]。干预措施包括治疗性低温组使用各种降温措施,维持目标温度在32~35 ℃,对照组给予常温治疗。依据降温方法的不同,治疗性低温的降温措施分为传统的体表降温方法和内在降温两种方法,前者包括使用冰袋、冰帽或降温毯等局部降温的方法,后者包含通过血液滤过、腹腔冷液体灌注、静脉内输注低温液体等方法[14]。结局指标主要有: ①神经功能预后 神经功能状态采用脑功能分级(cerebral performance category,CPC)标准,共分为5级,CPC评分为1、2级为良好神经功能预后;CPC评分3级及以上为不良神经功能预后[15];②存活率。
1.2 文献检索与筛选检索MEDLINE、PubMed、荷兰医学文摘(EMBASE)、Cochrane图书馆、中国期刊网全文数据库(CNKI),万方数据库和中国生物医学文献数据库(CBM)数据库。研究出版语言限定为英文和中文。检索年限为1995年至2014年3月1日。英文检索词包含“cardiac arrest,cardiopulmonary resuscitation,therapeutic hypothermia,mild hypothermia”,中文检索词包含“亚低温、心肺复苏、预后”。
1.3 纳入文献的质量评价由两名研究者采用盲法单独对文献进行质量评价和资料提取,并交叉核对结果,有分歧时双方讨论确定。获得的临床试验数据不全时与研究作者联系。若无法获得原始资料,则将该研究剔除。文献质量的评价采用Jadad评分,即1~2分为低质量研究,3~5分为高质量研究[16]。
1.4 统计学方法将文献资料按照Meta分析的要求整理,核对数据,采用Cochrane协作网提供的RevMan 5.0软件进行统计分析。采用双侧检验,显著性水准为0.1。若各研究间异质性无统计学意义,则采用固定效应模型(fixed effects model);若各研究间异质性有统计学意义,则采用随机效应模型(random effects model)。用漏斗图分析潜在的发表偏倚。
2 结果 2.1 文献纳入结果检索治疗性低温对心脏骤停患者预后影响的研究,初检出251项,通过阅读标题、摘要筛选,去除215项,阅读全文后去除28项,最终纳入8个RCT研究[8, 9, 17, 18, 19, 20, 21, 22],符合纳入标准,见图1。
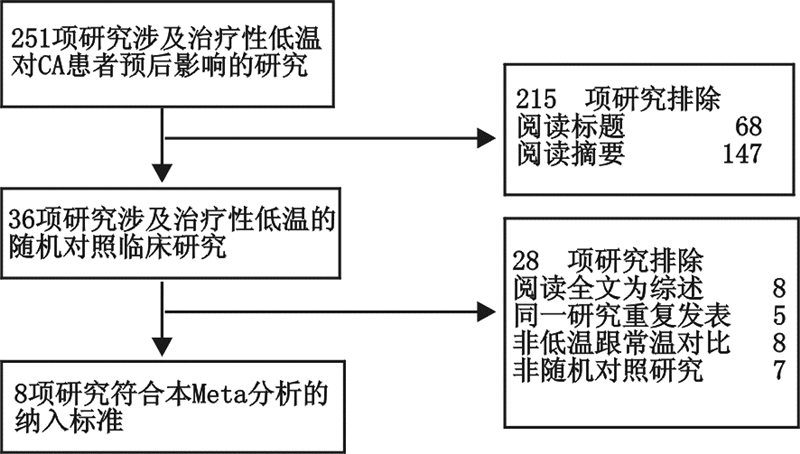 |
| 图 1 文献检索流程图 Fig 1 Flow diagram of literature searched and retrieved results |
纳入的8项研究均为心脏骤停患者自主循环恢复后治疗性低温与常温治疗的随机对照研究。文献报道时间为2000~2014年,所有患者均符合心肺复苏后自主循环恢复的诊断标准;参照Jadad评分Mori等[17]、周承惇等[20]和王煜[21]的3项研究属于低质量研究,其余5项为高质量研究[8, 9, 18, 19, 22],纳入研究的详细信息见表1。
| 纳入研究 | 年份 | 病例数 | 初始心律 | 是否多中心 | 降温时机 | 降温方法 | 目标温度
( ℃) |
维持低温
治疗时间(h) |
| Mori等 [ 17 ] | 2000 | 54 | ASY | 否 | 未描述 | 未描述 | 32~34 | 72 |
| Hachimi-Idrissi等 [ 18 ] | 2001 | 30 | PEA/ ASY | 否 | 院前 | 冰帽 | 34 | 3 |
| Bernard等 [ 8 ] | 2002 | 77 | VF | 是 | 院前 | 冰袋 | 33 | 12 |
| Holtzer等 [ 9 ] | 2002 | 275 | VT /VF | 是 | ICU | 降温毯 | 32~34 | 24 |
| Laurent等 [ 19 ] | 2005 | 42 | VF /ASY | 是 | ICU | 血液滤过 | 32~33 | 24 |
| 周承惇等 [20 ] | 2007 | 61 | 未描述 | 否 | ICU | 局部降温 | 32~35 | 72 |
| 王煜 [ 21 ] | 2010 | 40 | VF | 否 | ICU | 降温毯 | 32~34 | 24 |
| Nielsen等 [ 22 ] | 2013 | 933 | VT /VF/ ASY | 是 | ICU | 冰袋、输低温液体 | 33 | 28 |
| 注:VF 心室颤动;VT 室性心动过速;PEA 无脉搏电活动;ASY心搏停止;ICU 重症加强治疗病房 | ||||||||
8项研究共纳入患者1 512例,其中治疗性低温组775例,良好神经功能预后369例;常温组737例,良好神经功能预后313例。与常温组比较,治疗性低温能改善患者神经功能预后,差异具有统计学意义(RR=1.34,95%CI:1.01~1.78;P < 0.05)。Meta分析结果显示8项研究间异质性较大(P=0.01,I2=61%),故采用随机效应模型分析。见图2。
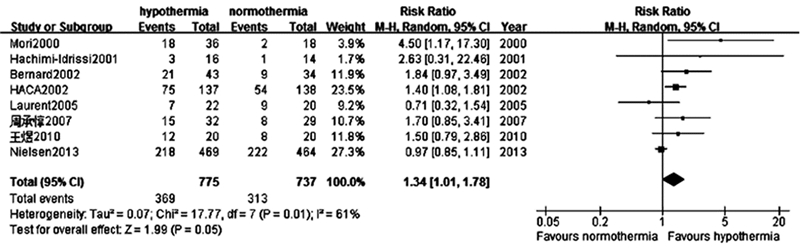 |
| 图 2 治疗性低温组与常温组对神经功能预后影响的森林图 Fig 2 Forest plot showing the effect of hypothermia compared to normothermia on favorable neurological status |
7项研究共纳入患者1 464例,其中治疗性低温组743例,存活394例;常温组721例,存活354例。与常温组比较,治疗性低温组患者存活率的差异无统计学意义(RR=1.09,95% CI:0.98~1.20;P>0.05)。Meta分析结果显示7项研究同质性较好(P=0.11,I2=43%),故采用固定效应模型分析。见图3。
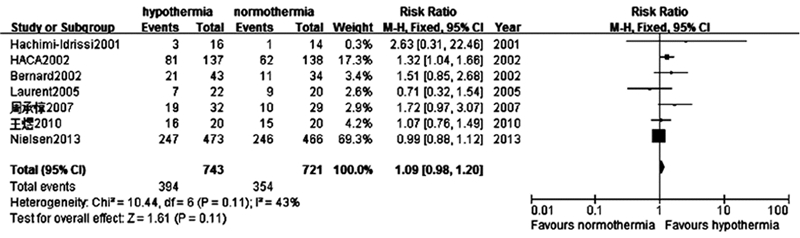 |
| 图 3 治疗性低温组与常温组对存活率影响的森林图 Fig 3 Forest plot showing the effect of hypothermia compared to normothermia on survival |
将应用传统降温方法的治疗性低温组的5项研究进行分析。共纳入患者483例,其中治疗性低温组248例,良好神经功能预后126例;常温组235例,良好神经功能预后80例。与常温组比较,应用传统降温方法的治疗性低温能改善患者神经功能预后,差异具有统计学意义。(RR=1.51,95%CI:1.22~1.87;P < 0.01)。Meta分析结果显示入选的5项研究同质性好(P=0.90,I2=0%),故采用固定效应模型分析。见图4。
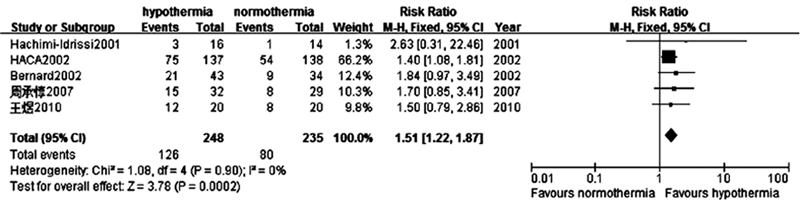 |
| 图 4 采用传统降温方法的治疗性低温组与常温组对神经功能预后影响的森林图 Fig 4 Forest plot showing the effect of traditional cooling methods compared to normothermia on favorable neurological status |
应用传统降温方法的治疗性低温组的5项研究共纳入患者483例,其中治疗性低温组248例,存活140例;常温组235例,存活99例。与常温组比较,应用传统降温方法的治疗性低温能提高患者存活率,差异具有统计学意义。(RR=1.36,95%CI:1.13~1.63;P < 0.01)。同时显示5项研究同质(P=0.52,I2=0%)。故采用固定效应模型分析。见图5。
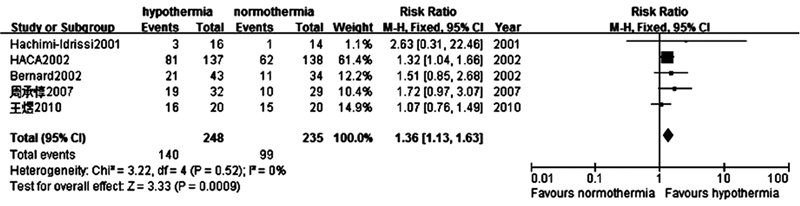 |
| 图 5 采用传统降温方法的治疗性低温组与常温组对存活率影响的森林图 Fig 5 Forest plot showing the effect of traditional cooling methods compared to normothermia on survival |
用倒漏斗图来检验发表文献的发表偏倚,纳入研究的文献在漏斗图中以RR值为中心散开分布,呈倒漏斗形,表明无明显的发表偏倚。见图6。
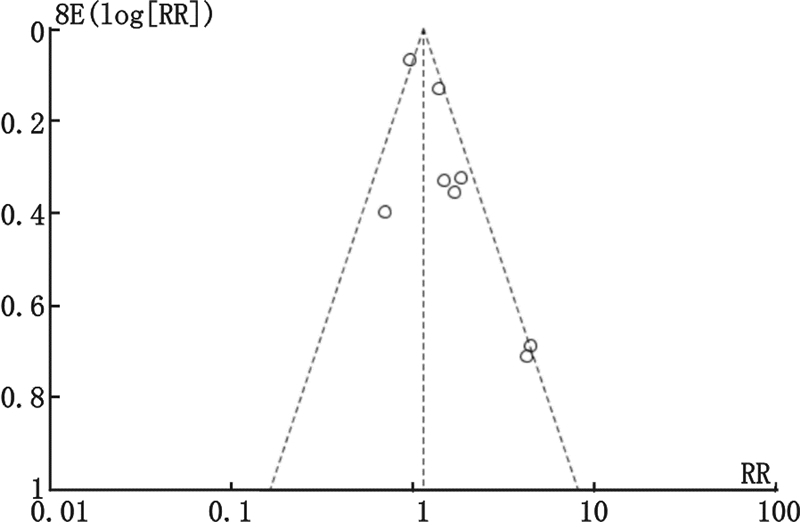 |
| 图 6 纳入8项研究发表偏倚漏斗图分析 Fig 6 Funnel plot of publication bias |
半个世纪来,随着心肺复苏理念、技术和设备的完善和提高,初期心肺复苏的结果取得长足进步。但是,复苏后患者神经功能预后和存活率仍未获得满意的结果[10]。神经功能良好的转归成为心肺复苏领域的研究热点,也是心肺复苏成功与否最终的判断标准[23]。在多项促进神经功能恢复临床药物研究阴性结果的背景下,治疗性低温的脑复苏与脑保护作用被研究者们寄予厚望。2012年9月,Cochrane协作网对治疗性低温应用于成人心肺复苏后神经功能保护作用的系统评价进行了更新。所得结论为治疗性低温能改善成人心脏骤停患者的神经功能预后及存活率[24],支持目前关于心肺复苏指南中对治疗性低温的推荐意见[10, 11]。
本Meta分析在2012年Cochrane协作网纳入5项研究的基础上,加入国内学者的两项RCT研究及2013年11月份发表于新英格兰医学杂志的Nielsen等[22]的一项多中心的RCT研究,共纳入8项对比治疗性低温组和常温组对心脏骤停患者神经功能预后和存活率影响的研究。结果表明,治疗性低温组与常温组比较能改善心脏骤停患者的神经功能预后,不能提高存活率。其中对神经功能预后影响的分析中8项研究存在较大异质性(P=0.01,I2=66%)。分析异质性的来源与各项研究低温组实施的具体降温方法、低温诱导时间、维持时间的差异及对照组中温度管理策略的不同有关。依据降温方法的不同,将未描述具体降温方法[17]、血液滤过[19]、静脉输注低温液体[22]的研究剔除,保留应用传统降温方法,比如冰帽、冰袋、降温毯等体表降温的研究,结果显示采用传统的降温方法的治疗性低温不但能改善心脏骤停患者神经功能预后,而且能提高存活率。Wolff等[25]研究发现,ROSC后早期诱导低温治疗可减轻心脏骤停后神经功能损害,改善神经功能结局,与本Meta分析结果一致。既往的多项研究认为静脉快速输注冷却的晶体液被认为是一种快速、廉价的血管内降温方法,能快速诱导低温而不会导致肺水肿[26, 27]。Kim等[28]最近的研究发现院前给予低温生理盐水快速诱导低温,尽管能缩短传统治疗性低温达到目标温度的时间,可结果并不能改善室颤及非室颤心脏骤停患者的神经功能状态及存活率。研究发现院前的这种降温方法更易导致转运途中再次发生心脏骤停,并增加肺水肿的发生,研究者最后的结论是院前采用静脉输注低温液体的降温方法不能改善心脏骤停患者神经功能状态和存活率。此研究结果可能与本Meta分析结果相关:剔除包含静脉输注低温液体、血液滤过的内在降温方法,保留采用传统体表降温方法的研究进行分析,结果治疗性低温不但能改善神经功能预后,而且能提高存活率。本研究结果认为低温治疗不能提高存活率与既往研究结果不同,分析主要原因是纳入Nielsen等[22]的一项大样本、多中心的RCT研究。研究者的结论是33 ℃的目标温度管理组神经功能预后及存活率并不优于36 ℃目标温度管理组。这对传统的治疗性低温的观念提出挑战,同时也促进“治疗性低温”向“目标温度管理”理念的转变[29]。Cochrane协作网[24]及我国的学者胡春林等[30]、Wang等[31]分别在系统评价中对治疗性低温的不良事件进行分析,一致的结果是与常温组的差异无统计学意义,充分说明目前治疗性低温的安全性。考虑可能原因为重症加强医疗病房监护条件和护理技术的提高,以及治疗性低温的实施者摒弃过去深低温脑保护治疗观念[32]。因此本Meta分析未对治疗性低温的不良事件做重复研究。
通过本研究过程的检索发现,到目前为止关于治疗性低温对心脏骤停患者预后影响的研究有251项,最后符合本系统评价的仅有8项。研究质量缺陷主要有以下四个方面:(1)缺乏对随机方法的详细描述;(2)缺乏对分配方案的隐藏;(3)缺乏对常温组详细温度控制的描述;(4)缺乏失访率的报道。Nielsen等[33]在2011年在关于治疗性低温对心脏骤停患者预后影响的系统评价中应用GRADE作为证据分级评估的工具,结论同样认为目前指南依据当前的随机对照研究对治疗性低温应用于心脏骤停患者的证据级别较低,支持本研究结论。希望国内学者今后在开展相关研究时要充分考虑试验设计和质量控制,制定更加严格的纳入标准、应用更加科学的统计学方法,进行多中心的临床研究来证实目标温度管理对心肺复苏患者预后影响。从而为临床心肺复苏研究提供高质量的循证医学证据。
综上所述,本研究结果表明,对于心脏骤停心肺复苏后患者治疗性低温能改善神经功能预后,不能提高存活率;应用传统降温方法的治疗性低温不但可以改善神经系统功能预后,而且能提高存活率。
| [1] | Meaney PA, Bobrow BJ, Mancini ME, et al. Cardiopulmonary resuscitation quality: improving cardiac resuscitation outcomes both inside and outside the hospitalaconsensus statement from the American Heart Association [J]. Circulation, 2013, 128(4): 417-435. |
| [2] | Rea TD, Eisenberg MS, Sinibaldi G, et al. Incidence of EMS-treated out-of-hospital cardiac arrest in the United States [J]. Resuscitation, 2004, 63(1): 17-24. |
| [3] | Herlitz J, Engdahl J, Svensson L, et al. Major differences in 1-month survival between hospitals in Sweden among initial survivors of out-of-hospital cardiac arrest [J]. Resuscitation, 2006, 70(3): 404-409. |
| [4] | Booth CM, Boone RH, Tomlinson G, et al. Is this patient dead, vegetative, or severely neurologically impaired?: assessing outcome for comatose survivors of cardiac arrest [J]. JAMA, 2004, 291(7): 870-879. |
| [5] | Tsai MS, Barbut D, Tang W, et al. Rapid head cooling initiated coincident with cardiopulmonary resuscitation improves success of defibrillation and post-resuscitation myocardial function inaporcine model of prolonged cardiac arrest [J].JAm Coll Cardiol, 2008, 51(20): 1988-1990. |
| [6] | Abella BS, Zhao D, Alvarado J, et al. Intra-arrest cooling improves outcomes inamurine cardiac arrest model [J]. Circulation, 2004, 109(22): 2786-2791. |
| [7] | Lu J, Shen Y, Qian HY, et al. Effects of mild hypothermia on the ROS and expression of caspase-3 mRNA and LC3 of hippocampus nerve cells in rats after cardiopulmonary resuscitation [J]. WorldJEmerg Med, 2014,5 (4): 298-305. |
| [8] | Bernard SA, Gray TW, Buist MD, et al. Treatment of comatose survivors of out-of-hospital cardiac arrest with induced hypothermia [J].NEnglJMed,2002, 346(8): 557-563. |
| [9] | Holtzer M, Cerchiari E, Martens P, et al. Mild therapeutic hypothermia to improve the neurologic outcome after cardiac arrest. The Hypothermia After Cardiac Arrest Study Group [J].N EnglJMed, 2002, 346(8): 549-556. |
| [10] | Hazinski MF, Nolan JP, Billi JE, et al. Part 1: Executive Summary 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations [J]. Circulation, 2010, 122(16 suppl 2): S250-S275. |
| [11] | Nolan JP, Deakin CD, Soar J, et al. European Resuscitation Council guidelines for resuscitation 2005: Section 4. Adult advanced life support [J]. Resuscitation, 2005, 67 Suppl 1: S39-S86. |
| [12] | Yokoyama H, Nagao K, Hase M, et al. Impact of therapeutic hypothermia in the treatment of patients with out-of-hospital cardiac arrest from the J-PULSE-HYPO study registry [J]. Circ J, 2010, 75(5): 1063-1070. |
| [13] | Cummins RO, Chamberlain D, Hazinski MF, et al. Recommended guidelines for reviewing, reporting, and conducting research on in-hospital resuscitation: the in-hospital “Utstein style”[J].Ann Emerg Med, 1997, 29(5): 650-679. |
| [14] | 邱海波. ICU主治医师手册[M].2版.南京:江苏科学技术出版社,2013: 636-637. |
| [15] | Stiell IG, Nesbitt LP, Nichol G, et al. Comparison of the Cerebral Performance Category score and the Health Utilities Index for survivors of cardiac arrest [J]. Ann Emerg Med, 2009, 53(2): 241-248. |
| [16] | Jadad AR, Moore RA, Carroll D, et al. Assessing the quality of reports of randomized clinical trials: is blinding necessary? [J]. Control Clin Trials, 1996, 17(1): 1-12. |
| [17] | Mori K, Takeyama Y, Itoh Y, et al.Amultivariate analysis of prognostic factors in survivors of out-of-hospital cardiac arrest with brain hypothermia therapy[C]//Critical Care Medicine. 530 Walnut ST, Philadelphia, PA 19106-3621 USA: Lippincott Williams & Wilkins, 2000, 28(12): A168. |
| [18] | Hachimi-Idrissi S, Corne L, Ebinger G, et al. Mild hypothermia induced byahelmet device:aclinical feasibility study [J]. Resuscitation, 2001, 51(3): 275-281. |
| [19] | Laurent I, Adrie C, Vinsonneau C, et al. High-volume hemofiltration after out-of-hospital cardiac arrestarandomized study [J].JAm Coll Cardiol, 2005, 46(3): 432-437. |
| [20] | 周承惇, 任南征, 张贵昌, 等. 局部亚低温治疗对心肺复苏后患者外周血白细胞的影响及研究[J]. 中国急救医学, 2007, 27(4): 378-380. |
| [21] | 王煜. 亚低温治疗对心搏骤停心肺复苏患者预后影响 [J]. 中华急诊医学杂志, 2010, 21(11): 1209-1211. |
| [22] | Nielsen N, Wetterslev J, Cronberg T, et al. Targeted temperature management at 33 ℃ versus 36 ℃ after cardiac arrest [J].NEnglJMed, 2013, 369(23): 2197-2206. |
| [23] | Neumar RW, Nolan JP, Adrie C, et al. Post-cardiac arrest syndrome: epidemiology, pathophysiology, treatment, and prognostication.Aconsensus statement from the International Liaison Committee on Resuscitation [J]. Circulation, 2008, 118(23): 2452-2483. |
| [24] | Arrich J, Holzer M, Havel C, et al. Hypothermia for neuroprotection in adults after cardiopulmonary resuscitation [J]. Cochrane Database Syst Rev, 2012, 9:CD004128. |
| [25] | Wolff B, Machill K, Schumacher D, et al. Early achievement of mild therapeutic hypothermia and the neurologic outcome after cardiac arrest [J]. IntJCardiol, 2009, 133(2): 223-228. |
| [26] | Kim F, Olsufka M, Longstreth WT, et al. Pilot randomized clinical trial of prehospital induction of mild hypothermia in out-of-hospital cardiac arrest patients witharapid infusion of 4 ℃ normal saline [J]. Circulation, 2007, 115(24): 3064-3070. |
| [27] | Jiang JY, Xu W, Li WP, et al. Effect of long-term mild hypothermia or short-term mild hypothermia on outcome of patients with severe traumatic brain injury [J].JCereb Blood Flow Metab, 2006, 26(6): 771-776. |
| [28] | Kim F, Nichol G, Maynard C, et al. Effect of prehospital induction of mild hypothermia on survival and neurological status among adults with cardiac arrest:arandomized clinical trial [J]. JAMA, 2014, 311(1): 45-52. |
| [29] | Nolan JP. Optimizing outcome after cardiac arrest [J]. Curr Opin Crit Care, 2011, 17(5): 520-526. |
| [30] | 胡春林, 魏红艳, 李玉杰, 等. 心跳骤停心肺复苏后亚低温治疗的荟萃分析[J]. 中华生物医学工程杂志, 2009 (2): 135-140. |
| [31] | Wang XP, Lin QM, Zhao S, et al. Therapeutic benefits of mild hypothermia in patients successfully resuscitated from cardiac arrest:Ameta-analysis [J]. WorldJEmerg Med, 2013, 4(4): 260-265. |
| [32] | 黄子通, 余涛, 杨正飞. 心肺复苏时的低温治疗: 争论与进展[J]. 中华急诊医学杂志, 2012, 21(1): 106-107. |
| [33] | Nielsen N, Friberg H, Gluud C, et al. Hypothermia after cardiac arrest should be further evaluated--a systematic review of randomised trials with meta-analysis and trial sequential analysis [J]. IntJCardiol, 2011, 151(3): 333-341. |
 2015, Vol. 24
2015, Vol. 24




