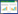2. 南京市中医院肛肠三科十四区,南京 210022
2. Anorectal Third Division, Fourteenth District, Nanjing Hospital of Traditional Chinese Medicine, Nanjing 210022, China
脓毒症是一种由感染引发的全身性炎症反应综合征,可导致多器官功能障碍,属于临床中常见且危重的急症[1],在临床中不仅发病率较高,死亡率也处于较高水平[2]。老年脓毒症患者感染后往往更容易引发多器官功能衰竭,导致其死亡率升高。急性肾损伤(acute kidney injury, AKI)是脓毒症患者中常见的并发症之一,其发生率在脓毒症患者中显著升高,且与患者的预后不良密切相关。据相关研究报道[3],接受透析治疗的脓毒症AKI患者,其死亡率可高达60%~80%。老年患者因生理机能衰退、合并多种基础疾病等诸多因素,发生脓毒症及AKI后预后更差[4]。因此,对老年脓毒症AKI患者的早期诊断、病情动态监测以及预后评估尤为重要。
脓毒症的发生与炎性介质释放、炎症反应失控以及免疫功能紊乱密切相关[5]。C反应蛋白(C-reactive protein, CRP)和降钙素原(procalcitonin, PCT)是常用的炎症标志物,其清除率在评估脓毒症患者预后方面具有重要价值。CRP清除率(C-reactive protein clearance, CRPc)和PCT清除率(procalcitonin clearance, PCTc)的动态监测可反映机体炎症反应的控制情况,为临床治疗提供指导。液体管理是脓毒症治疗的关键环节,液体负平衡是指患者在1 d内的液体输入量少于液体排出量[6]。液体负平衡在改善脓毒症AKI患者预后方面的作用逐渐受到关注。研究显示,液体负平衡可降低脓毒症AKI患者的病死率,减少肾脏液体负荷、减轻全身炎症反应[7]。然而,目前关于液体负平衡与老年严重脓毒症AKI患者CRPc、PCTc的关系及其对预后的影响研究较少。基于此本研究深入探讨这一问题,对于优化老年严重脓毒症AKI患者的液体管理策略和炎症控制措施,改善其预后具有重要意义。
1 资料与方法 1.1 研究对象采用病例对照研究方法,选取2021年10月至2025年2月于苏州大学附属第二医院就诊的脓毒症并发AKI患者为研究对象。依据患者入院后28 d内的生存状态,将之分为生存组和死亡组。
纳入标准:(1)符合脓毒症诊断标准[8];(2)年龄≥65岁;(3)AKI的诊断遵循KDIGO指南所制定的标准[9]。
排除标准:(1)液体数据缺失患者;(2)CRRT治疗启动后24 h内死亡的患者;(3)资料收集不完整或选择放弃治疗的患者;(4)处于疾病终末期的患者。
本研究符合医学伦理学标准,获得苏州大学附属第二医院伦理委员会批准,伦理批号:JD-HG-2025-062。所有参与研究的患者或其家属均已充分知情,并签署书面知情同意书。本研究为观察性研究,所有检测项目(包括超出常规诊疗频次的PCT与CRP检测)均旨在实现研究目的,其费用由科研项目经费承担,不增加患者额外经济负担。
1.2 研究方法收集患者一般资料,包括性别、年龄、体重指数、生命体征(包括体温、脉搏、呼吸、平均动脉压)、既往病史(包括高血压、糖尿病、心功能不全、脑血管疾病、慢性肾脏病、慢性阻塞性肺疾病)、升压药物使用情况、机械通气支持情况、感染来源以及急性生理学与慢性健康状况(acute physiology and chronic health evaluation, APACHE)Ⅱ评分。测定患者实验室指标,于患者入院24 h内抽取外周静脉血,检测肌酐、尿素氮、B型钠尿肽、血小板(platelet, PLT)、白细胞计数、氧合指数、白蛋白、乳酸(lactate, Lac)、胆固醇、甘油三酯。为确保数据收集的一致性与可比性,所有患者的临床资料、实验室指标、液体平衡记录及炎症标志物检测均遵循本院既定的危重症患者诊疗与数据录入规范。研究期间,本院对脓毒症及AKI的诊断标准、主要检测方法(如PCT、CRP检测)及重症监护流程保持稳定,未发生重大变更。
1.3 累积液体平衡量记录患者入院治疗7 d内每日液体出入量及7 d累积液体平衡量。出入量计算遵循本院重症监护标准操作规程:静脉输液量及经消化道摄入量;出量包括尿液、粪便、引流液及估算的不显性失水(按每日400 mL/m2体表面积,并根据机械通气情况调整)。累积液体平衡量=累计总入量-累计总出量。本研究以累积液体平衡量为主要观察指标,并将7 d累积液体平衡量 > 0定义为液体正平衡,< 0定义为液体负平衡。为更全面评估液体状态,在后续分析中参考临床常用标准,将累积液体正平衡 > 患者基线体重10%视为液体超负荷。
1.4 PCTc和CRPc治疗前和治疗1 d、3 d、5 d、7 d后,空腹取静脉血5 mL,送至检验科复查,获取CRP和PCT相关研究数据。清除率=(治疗前-治疗后)/治疗前×100%。
1.5 统计学方法采用SPSS 27.0统计软件进行数据分析,符合正态分布的计量资料用均数±标准差(x±s)表示,组间比较采用两独立样本t检验,偏态分布的计量资料采用中位数(四分位数间距)表示,两组间比较采用Mann-Whitney U检验。计数资料以例和百分比表示,两组间比较采用χ2检验或Fisher确切检验。采用多元线性回归分析7 d累积液体平衡量与PCTc、CRPc的关系;通过Kaplan-Meier法绘制生存曲线评估7 d累积液体平衡量对患者28 d生存状况的影响;应用限制性立方样条模型分析治疗7 d时PCTc与CRPc与患者28 d死亡风险之间的剂量-反应关系;采用非条件Logistic回归分析探讨7 d累积液体平衡量与PCTc、CRPc对患者预后的协同效应,并评估其累加交互作用;通过多因素Logistic回归分析明确脓毒症相关急性肾损伤患者死亡的危险因素;采用受试者工作特征曲线(receiver operating characteristic, ROC)评估7 d累积液体平衡量联合PCTc、CRPc对预测急性肾损伤患者28 d内死亡的效能。以P < 0.05为差异有统计学意义。
2 结果 2.1 生存组和死亡组临床资料比较依据纳入与排除标准,最终纳入102例脓毒症AKI患者,男性69例,女性33例,年龄(71.52±3.46)岁。比较不同预后患者临床资料,结果显示,死亡组患者PLT水平低于生存组,年龄、APACHEⅡ评分和Lac水平高于生存组,两组之间的差异均具有统计学意义(P < 0.05);两组其他指标的差异无统计学意义(P > 0.05)。见表 1。
| 指标 | 生存组(n=67) | 死亡组(n=35) | χ2/t/Z值 | P值 |
| 年龄(岁)a | 68.12±5.21 | 74.39±6.03 | 5.464 | < 0.001 |
| 性别b | 0.091 | 0.763 | ||
| 男 | 46(68.7) | 23(65.7) | ||
| 女 | 21(31.3) | 12(34.3) | ||
| BMI(kg/m2)a | 22.31±4.32 | 23.16±3.59 | 0.997 | 0.321 |
| 生命体征a | ||||
| 体温(℃) | 37.25±2.31 | 38.16±2.77 | 1.762 | 0.081 |
| 脉搏(次/min) | 88.69±11.32 | 89.37±12.44 | 0.278 | 0.781 |
| 呼吸(次/min) | 19.63±3.64 | 21.16±4.78 | 1.805 | 0.074 |
| 平均动脉压(mmHg) | 88.21±16.32 | 86.76±14.55 | 0.442 | 0.660 |
| 既往病史b | ||||
| 高血压 | 23(34.3) | 11(31.4) | 0.087 | 0.768 |
| 糖尿病 | 25(37.3) | 9(25.7) | 1.392 | 0.238 |
| 心功能不全 | 26(38.8) | 8(22.9) | 2.632 | 0.105 |
| 脑血管疾病 | 23(34.3) | 10(28.6) | 0.348 | 0.555 |
| 慢性肾脏病 | 22(32.8) | 8(22.9) | 1.103 | 0.294 |
| 慢性阻塞性肺疾病 | 19(28.4) | 7(20.0) | 0.846 | 0.358 |
| 升压药物使用b | 26(38.8) | 13(37.1) | 0.027 | 0.870 |
| 机械通气支持b | 28(41.8) | 12(34.3) | 0.543 | 0.461 |
| 感染来源b | 0.081 | 0.960 | ||
| 腹部 | 22(32.8) | 12(34.3) | ||
| 肺部 | 26(38.8) | 14(40.0) | ||
| 其他 | 19(28.4) | 9(25.7) | ||
| APACHEⅡ评分(分)a | 21.39±2.55 | 26.45±3.14 | 8.775 | < 0.001 |
| 实验室指标a | ||||
| WBC(×109/L) | 11.23±2.15 | 11.68±2.31 | 0.978 | 0.330 |
| PLT(×109/L) | 201.69±42.86 | 165.89±38.78 | 4.134 | < 0.001 |
| Cr(μmol/L) | 192.56±31.79 | 178.95±36.28 | 1.955 | 0.053 |
| BUN(μmol/L) | 16.23±2.37 | 16.61±2.59 | 0.745 | 0.458 |
| BNP(pg/mL) | 1325.65±365.45 | 1269.56±259.56 | 0.807 | 0.422 |
| Lac(mmol/L) | 3.24±0.85 | 4.69±1.02 | 7.629 | < 0.001 |
| PaO2/FiO2(mmol/L) | 238.56±41.46 | 229.76±38.85 | 1.039 | 0.301 |
| ALB(g/L) | 28.96±5.67 | 31.46±6.89 | 1.961 | 0.053 |
| TC(mmol/L) | 4.25±1.06 | 4.31±0.98 | 0.278 | 0.781 |
| TG(mmol/L) | 1.78±0.59 | 1.82±0.63 | 0.318 | 0.751 |
| 注:BMI为体重指数,APACHEⅡ评分为急性生理学与慢性健康状况Ⅱ评分,WBC为白细胞计数,PLT为血小板,Cr为肌酐,BUN为尿素氮,BNP为B型钠尿肽,Lac为乳酸,PaO2/FiO2为氧合指数,ALB为白蛋白,TC为胆固醇,TG为甘油三酯;a为x±s,b为(例,%);1 mmHg=0.133 kPa | ||||
两组在前2 d液体净平衡差异无统计学意义(P > 0.05);从第3天起,生存组患者开始出现液体负平衡状态。两组7 d累积液体平衡量比较结果显示,自入院第3天起,生存组开始出现液体负平衡,且生存组与死亡组的累积液体平衡量差异具有统计学意义(P < 0.05),随着时间的延长,生存组中,累积液体平衡量呈现出持续下降的动态变化,且从第3天开始始终处于液体负平衡状态,死亡组始终处于液体正平衡状态。见图 1。
|
| 注:图A为每日液体净平衡量;图B为7 d累积液体平衡量;a、b、c、d、e表示时间点两组液体平衡差异具有统计学意义(P < 0.05)。 图 1 两组液体平衡量比较 Fig 1 Comparison of fluid balance between the two groups |
|
|
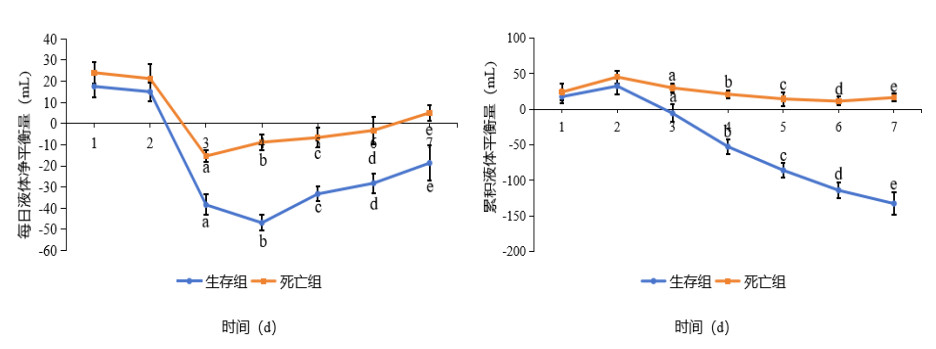
对两组不同治疗时间点PCTc、CRPc的变化进行比较,结果显示,两组在治疗前和治疗1 d后的PCT、CRP水平以及PCTc、CRPc差异无统计学意义(均P > 0.05)。治疗后两组患者的PCTc和CRPc逐渐升高(P < 0.05),且死亡组治疗3 d、5 d、7 d的PCTc和CRPc均低于生存组(均P < 0.05)。见表 2、图 2。
| 指标 | 生存组(n=67) | 死亡组(n=35) | t值 | P值 |
| 治疗前PCT水平(mg/L) | 4.38±6.35 | 4.92±6.51 | 0.404 | 0.687 |
| PCTc (%) | ||||
| 1 d | 14.28±2.36 | 13.37±3.33 | 1.599 | 0.113 |
| 3 d | 25.66±4.12 | 19.62±3.59 | 7.336 | < 0.001 |
| 5 d | 41.26±7.23 | 31.34±7.77 | 6.412 | < 0.001 |
| 7 d | 53.54±9.69 | 42.66±8.72 | 5.567 | < 0.001 |
| 治疗前CRP水平(mg/L) | 65.37±11.23 | 69.63±12.25 | 1.763 | 0.081 |
| CRPc(%) | ||||
| 1 d | 21.56±6.38 | 19.89±5.66 | 1.303 | 0.195 |
| 3 d | 38.74±5.21 | 29.45±6.22 | 7.991 | < 0.001 |
| 5 d | 58.46±8.28 | 41.56±7.95 | 9.919 | < 0.001 |
| 7 d | 71.39±10.23 | 62.46±8.38 | 4.441 | < 0.001 |
| 注:PCTc为降钙素原清除率,CRPc为C反应蛋白清除率 | ||||
|
| 注:a为P < 0.05 图 2 两组不同治疗时间点PCTc、CRPc动态变化 Fig 2 Dynamic changes in PCT and CRP clearance rates at different treatment time points in the two groups |
|
|
将7 d累积液体平衡量作为自变量,将治疗7 d后PCTc、CRPc作为因变量,纳入多元线性回归分析。结果显示,未调整模型中,随着7 d累积液体平衡量降低,PCTc、CRPc明显升高(P < 0.05);调整其他混杂因素的影响后,显示7 d累积液体平衡量与PCTc、CRPc仍具有独立相关性。见表 3。
| 变量 | 未调整模型 | 模型1 | 模型2 | |||||
| β(95%CI) | P值 | β(95%CI) | P值 | β(95%CI) | P值 | |||
| PCTc | -2.836(-3.125~-2.286) | < 0.001 | -3.211(-2.751~-3.688) | 0.023 | -2.994(-3.189~-2.656) | 0.011 | ||
| CRPc | -3.154(-3.864~-2.267) | < 0.001 | -2.965(-3.423~-2.564) | 0.015 | -2.646(-2.913~-2.278) | 0.005 | ||
| 注:PCTc为降钙素原清除率,CRPc为C反应蛋白清除率;模型1:调整年龄、APACHE Ⅱ评分的影响;模型2:在模型1的基础上调整Lac和PLT水平的影响 | ||||||||
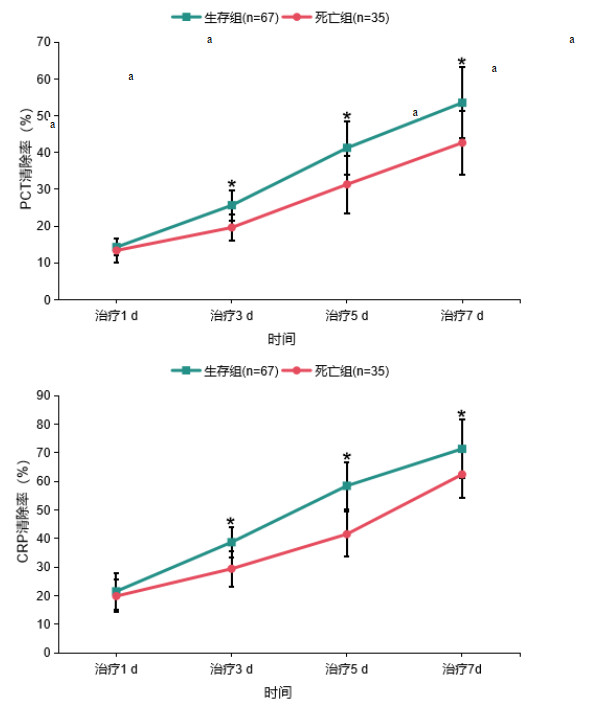
7 d累积液体平衡量为负平衡患者28 d累积生存率为75.93%(41/54),正平衡患者28 d累积生存率为54.17%(26/48),组间比较结果表明负平衡患者28 d累积生存率明显高于正平衡患者(χ2=6.848,P=0.016)。见图 3。
|
| 图 3 液体负平衡与正平衡患者的28 d累积生存率比较 Fig 3 Comparison of 28-day cumulative survival rates between patients with negative and positive fluid balance |
|
|
以患者治疗后28 d内是否死亡为因变量(死亡=1,存活=0),以上述表 1、表 3中差异有统计学意义的变量以及7 d累积液体平衡量作为自变量,纳入Logistic回归模型中。结果显示,年龄、APACHE Ⅱ评分、Lac水平为脓毒症AKI患者死亡的独立危险因素,第7天的PCTc和CRPc以及7 d累积液体平衡量为保护因素(P < 0.05)。见表 4。
| 变量 | β值 | SE | Wald值 | OR值 | 95% CI | P值 |
| 年龄 | 0.202 | 0.068 | 8.824 | 1.352 | 1.023~1.431 | 0.011 |
| APACHEⅡ评分 | 0.151 | 0.086 | 1.425 | 1.829 | 1.596~1.933 | 0.023 |
| PLT | -0.126 | 0.064 | 3.876 | 0.752 | 0.689~1.023 | 0.089 |
| Lac | 0.123 | 0.079 | 2.424 | 1.421 | 1.136~1.524 | 0.015 |
| PCTc-7 d | -0.312 | 0.153 | 4.158 | 0.886 | 0.622~0.956 | < 0.001 |
| CRPc-7 d | -0.205 | 0.094 | 4.756 | 0.863 | 0.752~0.914 | < 0.001 |
| 7 d累积液体平衡量 | -0.432 | 0.163 | 7.024 | 0.891 | 0.848~0.935 | < 0.001 |
| 注:APACHEⅡ评分为急性生理学与慢性健康状况Ⅱ评分,PLT为血小板,Lac为乳酸,PCTc-7 d为治疗7 d的降钙素原清除率,CRPc-7 d为治疗7 d的C反应蛋白清除率 | ||||||
以PCTc≥40.5%、CRPc≥60.4%为参考值,应用设置3个节点(位于第10、50、90百分位数)的RCS模型分析PCTc、CRPc与治疗28 d患者死亡风险的剂量反应关系,结果显示,PCTc、CRPc连续变化与治疗28 d死亡风险的关联强度呈非线性剂量反应关系(非线性检验均P < 0.05)。当PCTc < 40.5%、CRPc < 60.4%时,随着PCTc增大,治疗28 d死亡风险显著降低,当PCTc≥40.5%、CRPc≥60.4%时,治疗28 d死亡风险随清除率增加而下降的趋势趋于平缓。见图 4。
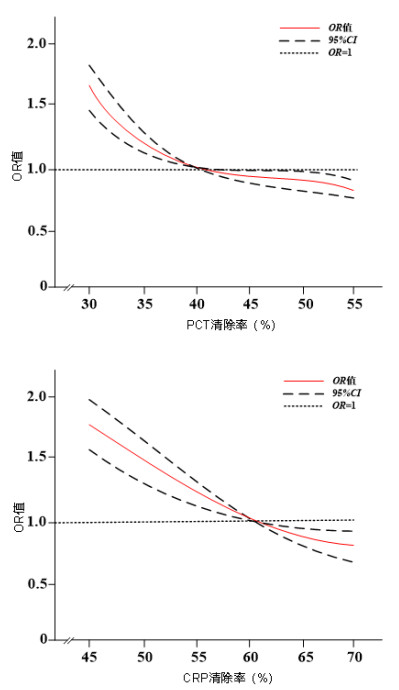
|
| 图 4 治疗7 d后PCTc、CRPc对治疗28 d死亡风险的RCS分析 Fig 4 RCS analysis of PCT and CRP clearance rates after 7 days of treatment on 28-day mortality risk |
|
|
交互作用分析结果显示,交互作用分析结果显示,7 d累积液体平衡量分别与PCTc(≥40.5%)及CRPc(≥60.4%)均存在明显的交互作用,调整混杂因素后(模型二),当7 d累积液体平衡量 < 0与PCTc(≥40.5%)或CRPc(≥60.4%)共同存在时,脓毒症AKI患者死亡风险会进一步降低,见表 5。
| 因素一 | 因素二 | 模型一 | 模型二 |
| 7 d累积液体平衡量 | PCTc | OR(95%CI) | |
| 7 d累积液体平衡量 > 0 | < 40.5 | Ref(参照) | |
| 7 d累积液体平衡量 > 0 | ≥40.5 | 0.923(0.878~0.996) | 0.862(0.796~0.919) |
| 7 d累积液体平衡量 < 0 | < 40.5 | 0.751(0.625~0.952) | 0.652(0.628~0.789) |
| 7 d累积液体平衡量 < 0 | ≥40.5 | 0.565(0.436~0.686) | 0.462(0.398~0.523) |
| 交互作用 | 相加模型 | RERI=0.865(95%CI: 0.712~0.932),P < 0.05 | |
| AP =0.952(95%CI: 0.652~1.063),P < 0.05 | |||
| S=0.623(95%CI: 0.512~0.799),P < 0.05 | |||
| 相乘模型 | OR=0.325(95%CI: 0.263~0.575),P < 0.05 | ||
| 7 d累积液体平衡量 | CRPc | OR(95%CI) | |
| 7 d累积液体平衡量 > 0 | > 60.4 | Ref(参照) | |
| 7 d累积液体平衡量 > 0 | ≤60.4 | 0.952(0.905~0.962) | 0.892(0.815~0.905) |
| 7 d累积液体平衡量 < 0 | > 60.4 | 0.818(0.562~0.893) | 0.756(0.675~0.802) |
| 7 d累积液体平衡量 < 0 | ≤60.4 | 0.656(0.512~0.713) | 0.519(0.469~0.556) |
| 交互作用 | 相加模型 | RERI=0.945(95%CI: 0.896~0.981),P < 0.05 | |
| AP=0.752(95%CI: 0.625~0.825),P < 0.05 | |||
| S=0.711(95%CI: 0.623~0.763),P < 0.05 | |||
| 相乘模型 | OR=0.414(95%CI: 0.352~0.501),P < 0.05 | ||
| 注:模型一为未校正模型;模型二为调整年龄、APACHEⅡ评分和Lac水平;相加交互作用通过相对超额危险度(RERI)、归因比(AP)及交互作用指数(S)进行评估;当RERI > 0、AP > 0且S≠1提示存在正向相加交互作用,表明当两个保护因素(液体负平衡与高PCT清除率)同时存在时,其对降低死亡风险的联合效应大于各自独立效应之和;相乘交互作用通过交互项比值比(OR)评估,OR≠1表明两个因素对死亡风险的联合效应在相乘尺度上存在交互 | |||
上述交互作用分析探讨了液体平衡与PCTc及CRPc的协同效应。为综合评估液体平衡、PCTc及CRPc三者共同存在时的预后预测价值,进一步绘制ROC曲线并进行分析。以7 d累积液体平衡量及PCTc、CRPc为检验变量,以治疗28 d患者死亡情况为状态变量,ROC曲线结果显示,7 d累积液体平衡量及PCTc、CRPc对治疗对28 d死亡风险有一定的预测效能(P < 0.05,AUC > 0.70)。见表 6、图 5。
| 指标 | AUC | SE | 95%CI | P值 | 敏感度 | 特异度 | 最佳截断值 |
| 7 d累积液体平衡量 | 0.722 | 0.052 | 0.621~0.782 | 0.025 | 0.805 | 0.746 | - |
| PCT清除率 | 0.769 | 0.061 | 0.705~0.803 | 0.016 | 0.837 | 0.712 | 40.5% |
| CRP清除率 | 0.779 | 0.058 | 0.726~0.868 | 0.011 | 0.811 | 0.743 | 60.4% |
| 7 d累积液体平衡量+PCT清除率 | 0.826 | 0.065 | 0.792~0.863 | 0.005 | 0.834 | 0.775 | - |
| 7 d累积液体平衡量+CRP清除率 | 0.844 | 0.049 | 0.814~0.899 | 0.009 | 0.806 | 0.877 | - |
| 7 d累积液体平衡量+PCT清除率+CRP清除率 | 0.893 | 0.055 | 0.825~0.936 | < 0.001 | 0.885 | 0.911 | - |
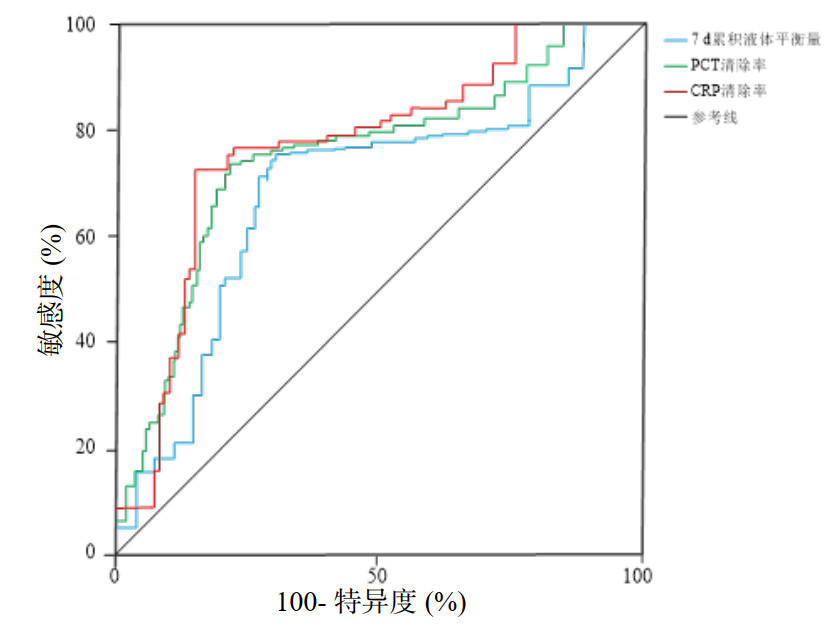
|
| 图 5 单一指标对28 d内患者死亡风险预测的ROC曲线 Fig 5 ROC curve of a single indicator for predicting 28-day mortality risk in patients |
|
|
以最佳截断值为界,进行平行诊断,结果显示,7 d累积液体平衡量及PCTc、CRPc联合预测治疗28 d患者死亡风险的准确性较高(P < 0.05,AUC > 0.80)。见图 6。
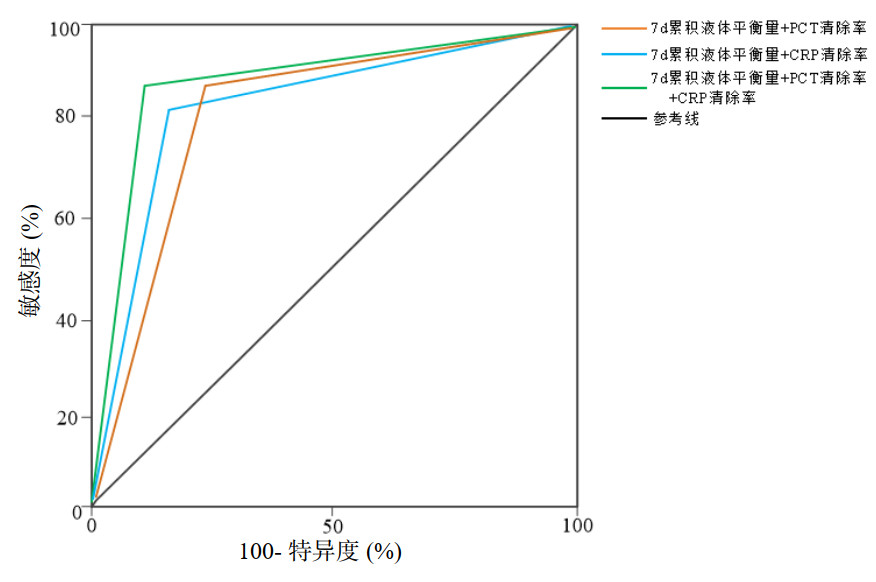
|
| 图 6 各指标联合对28 d内患者死亡风险预测的ROC曲线 Fig 6 ROC curve of combined indicators for predicting 28-day mortality risk in patients |
|
|
脓毒症相关肾损伤已成为老年危重症患者的主要致死原因之一,随着全球人口老龄化趋势的加剧,预计其发病率和病死率将会继续升高,进而增加社会经济负担[10-11]。脓毒症发生时,机体的肾脏内皮细胞会被激活,进而产生大量炎性因子,对靶细胞发起攻击,最终导致肾功能受损,显著提高患者的病死率[12]。因此,积极采取措施保护脓毒症患者的肾功能,对于降低患者的病死率具有重要意义。有研究表明,液体过负荷可导致脓毒症患者肾功能恶化,进一步加重全身炎症反应,增加机械通气时间及住ICU时间[13]。目前关于老年脓毒症患者治疗过程中液体平衡状态对预后影响的研究较少。随着技术的进步,PCT、白介素6以及CRP等标志物在感染性疾病的早期诊断及治疗监测中的临床价值逐渐受到重视。PCT是一种存在于血清中的感染相关标志物,在正常生理状态下,其在血清中的含量极低,几乎难以被检测到。当机体遭受细菌感染时,PCT的表达被激活,其在血清中的浓度会迅速升高。血清中PCT的浓度与感染的严重程度存在明显的正相关性,感染程度越严重,患者血清中PCT的水平越高[14]。CRP是一种由肝脏合成的急性期反应蛋白,其在血清中的浓度与机体感染及炎症反应的严重程度呈正相关,是一种重要的炎症标志物。在急性感染及炎症反应阶段,CRP的水平与疾病的活动性密切相关,其升高幅度能够有效反映机体炎症反应的强度,是评估炎症活动性的重要生物标志物[15]。单纯依靠PCT的绝对值预测脓毒症患者预后存在局限性。PCT的变化趋势能够更准确地反映患者的病情进展,从而更好的预测患者的预后情况[16]。
本研究回顾性分析了102例老年脓毒症AKI患者,研究结果发现,生存组和死亡组治疗前PCT、CRP水平和治疗1 d后PCTc、CRPc差异无统计学意义,但死亡组治疗3 d、5 d、7 d的PCTc、CRPc均低于生存组。表明单一时间点的指标监测在评估疾病治疗效果及预后时可能存在偏差,而通过持续动态监测指标在不同时间点的变化趋势,能够更全面地反映疾病的发展过程及治疗效果。多元线性回归分析显示,未调整模型中,随着7 d累积液体平衡量降低,PCTc、CRPc明显升高;调整其他混杂因素的影响后,显示7 d累积液体平衡量与PCTc、CRPc仍具有独立相关性。生存曲线分析显示,负平衡患者28 d累积生存率(75.93%)明显高于正平衡(54.17%)。多因素Logistic回归进一步证实,液体负平衡、PCTc及CRPc是患者存活的保护性因素。交互作用分析与ROC曲线表明,两两之间存在交互作用,且三者联合显示出良好的预测协同性,联合评估对28 d死亡风险具有最佳的预测效能(AUC=0.893),进一步提示7 d累积液体平衡量及PCTc、CRPc联合检测在预测脓毒症AKI患者预后生存有一定的应用价值,且优势最佳。
既往报道已证实液体正平衡可能导致组织水肿和器官功能障碍,增加器官水肿程度,导致机体器官及组织的缺氧,进而加重炎症反应,增加病死率[17]。此外有研究发现,液体过负荷可延长脓毒症休克患者的机械通气时长,降低感染控制的效率,导致患者预后不良[18]。液体负平衡可通过减轻组织水肿、优化器官功能并加速炎症介质的清除,从而提升患者的预后效果[19]。本研究生存曲线分析显示负平衡28 d累积生存率明显高于正平衡,与以往研究报道[20]结果相似,说明PCTc和CRPc与患者28 d死亡风险具有相关性。此外,累积液体平衡量是脓毒血症患者预后的重要影响因素之一,维持良好的液体平衡状态有助于维持循环稳定,改善组织灌注和氧合,从而减少器官功能障碍的发生[21]。液体平衡状态的优化通常需要个体化的液体管理策略,包括适当的液体复苏和避免液体过负荷。既往有研究表明[22],液体平衡状态良好的患者,其器官功能障碍的发生率和病死率均较低。路晔和张辰岑[23]的研究揭示了早期液体平衡与ICU脓毒症患者预后的关系。国外类似的研究支持积极的液体管理与良好的预后相关。Su等[24]的研究发现,脓毒症复苏后持续液体正平衡与不良结局独立相关。Pfortmueller等[25]的综述系统阐述了液体过负荷通过加重器官水肿、延长机械通气而恶化预后的病理生理机制。这些研究为本研究的立论提供了重要基础。
液体负平衡与炎症标志物清除率之间的关联,可能通过多条病理生理路径形成双向良性循环。一方面,早期实现负平衡可能通过减轻组织间质水肿、改善微循环灌注及器官功能(尤其是肾脏灌注与滤过),从而更有效地清除循环中的炎症介质[26]。另一方面,PCTc与CRPc的升高,提示机体抗感染与炎症控制有效,有助于减轻毛细血管渗漏、改善心肌收缩力,从而减少对血管活性药物的依赖及液体正平衡的需求[27]。因此,对于老年脓毒症AKI患者,在密切血流动力学监测下,早期、平稳地实现液体负平衡,并结合PCTc、CRPc进行动态评估,可作为优化治疗策略、改善预后的重要参考。
综上,液体负平衡与老年脓毒症AKI患者PCTc和CRPc存在相关性,且与改善预后密切相关,联合液体平衡状态及PCTc、CRPc的评估可有效预测患者预后情况,为临床优化液体管理及炎症控制策略提供依据。鉴于本研究采用的是回顾性分析方法,纳入的研究样本数量相对有限,且为单中心研究,可能影响结果的稳定性和外推性;未充分考虑其他潜在预后因素(如合并症、治疗过程中的并发症等)以及液体管理策略和炎症控制措施的差异。未来的研究应进一步扩大样本量,开展多中心前瞻性研究,以提高结果的可靠性和普适性;同时在研究设计中纳入更多潜在的预后影响因素,以及不同液体管理策略和炎症控制措施的差异,从而更全面地评估患者预后的影响因素。
利益冲突 所有作者声明无利益冲突
作者贡献声明 杜云:研究设计、论文撰写;杜孟娜:图表制作、文献检索与整理;冯辉、袁慧琴:数据收集及整理、统计学分析;朱建军:提供研究资源与技术支持,论文修改
| [1] | Klinkmann G, Brabandt S, Möller M, et al. Purified granulocytes in extracorporeal cell therapy: a multifaceted approach to combat sepsis-induced immunoparalysis[J]. Int J Artif Organs, 2024, 47(8): 602-617. DOI:10.1177/03913988241262901 |
| [2] | Wang FY, Ye JW, Zhu WW, et al. Galectin-3 mediates endotoxin internalization and caspase-4/11 activation in tubular epithelials and macrophages during sepsis and sepsis-associated acute kidney injury[J]. Inflammation, 2024, 47(1): 454-468. DOI:10.1007/s10753-023-01928-w |
| [3] | Baeseman L, Gunning S, Koyner JL. Biomarker enrichment in sepsis-associated acute kidney injury: finding high-risk patients in the intensive care unit[J]. Am J Nephrol, 2024, 55(1): 72-85. DOI:10.1159/000534608 |
| [4] | 韩明帅, 姚佳辉, 张晨. 老年脓毒症合并急性肾损伤患者肾动脉阻力指数、APACHEⅡ评分及β2微球蛋白水平与预后的关系[J]. 中国老年学杂志, 2024, 44(13): 3138-3142. |
| [5] | Qu HJ, Wu J, Pan YQ, et al. Biomimetic nanomodulator regulates oxidative and inflammatory stresses to treat sepsis-associated encephalopathy[J]. ACS Nano, 2024, 18(41): 28228-28245. DOI:10.1021/acsnano.4c08157 |
| [6] | 姜冉, 沈忆宁, 刘康, 等. 心脏手术相关急性肾损伤连续性肾脏替代治疗早期液体平衡与预后的关系[J]. 中华医学杂志, 2024, 104(44): 4073-4080. DOI:10.3760/cma.j.cn112137-20240407-00808 |
| [7] | 方俊杰, 陈乾峰, 陈晨松, 等. 早期持续肾脏替代疗法对脓毒症患者院内死亡的影响[J]. 中华急诊医学杂志, 2023, 32(1): 59-64. DOI:10.3760/cma.j.issn.1671-0282.2023.01.010 |
| [8] | Seymour CW, Liu VX, Iwashyna TJ, et al. Assessment of clinical criteria for sepsis: for the third international consensus definitions for sepsis and septic shock (sepsis-3)[J]. JAMA, 2016, 315(8): 762-774. DOI:10.1001/jama.2016.0288 |
| [9] | Khwaja A. KDIGO clinical practice guidelines for acute kidney injury[J]. Nephron Clin Pract, 2012, 120(4): c179-c184. DOI:10.1159/000339789 |
| [10] | 崔业惠, 李燕, 王芸飞, 等. 全身免疫炎症指数预测脓毒症病死率: 一项回顾性研究[J]. 中华急诊医学杂志, 2024, 33(2): 200-203. DOI:10.3760/cma.j.issn.1671-0282.2024.02.010 |
| [11] | Legrand M, Bagshaw SM, Bhatraju PK, et al. Sepsis-associated acute kidney injury: recent advances in enrichment strategies, sub-phenotyping and clinical trials[J]. Crit Care, 2024, 28(1): 92. DOI:10.1186/s13054-024-04877-4 |
| [12] | Kwak SH, Ahn S, Shin MH, et al. Identification of biomarkers for the diagnosis of sepsis-associated acute kidney injury and prediction of renal recovery in the intensive care unit[J]. Yonsei Med J, 2023, 64(3): 181-190. DOI:10.3349/ymj.2022.0324 |
| [13] | 杨晓玲, 原娇娇, 袁琪茜, 等. 脓毒症液体过负荷与急性肾损伤[J]. 中国中西医结合急救杂志, 2021, 28(1): 119-121. DOI:10.3969/j.issn.1008-9691.2020.01.030 |
| [14] | Mobed A, Darvishi M, Tahavvori A, et al. Nanobiosensors for procalcitonin (PCT) analysis[J]. J Clin Lab Anal, 2024, 38(3): e25006. DOI:10.1002/jcla.25006 |
| [15] | 毛宜虎, 曹同瓦, 肖光荣, 等. 辛伐他汀对脓毒症患者降钙素原、C反应蛋白及预后的影响[J]. 中国感染与化疗杂志, 2020, 20(2): 136-141. DOI:10.16718/j.1009-7708.2020.02.005 |
| [16] | Patipatdontri P, Kajeekul R, Thanestada J. Clinical features, procalcitonin concentration, and bacterial infection in febrile hospitalized cancer patients: a descriptive study and association analysis[J]. Support Care Cancer, 2025, 33(2): 148. DOI:10.1007/s00520-025-09216-z |
| [17] | Goudelin M, Champy P, Amiel JB, et al. Left ventricular overloading identified by critical care echocardiography is key in weaning-induced pulmonary edema[J]. Intensive Care Med, 2020, 46(7): 1371-1381. DOI:10.1007/s00134-020-06061-y |
| [18] | Pfortmueller CA, Dabrowski W, Wise R, et al. Fluid accumulation syndrome in sepsis and septic shock: pathophysiology, relevance and treatment-a comprehensive review[J]. Ann Intensive Care, 2024, 14(1): 115. DOI:10.1186/s13613-024-01336-9 |
| [19] | 郭艳敏, 翁瑞霞, 严敏. 重症急性胰腺炎患者连续肾脏替代疗法序贯治疗后累积液体平衡与预后的关系[J]. 中国急救医学, 2023, 43(12): 946-953. DOI:10.3969/j.issn.1002-1949.2023.12.005 |
| [20] | 罗静智, 宋沪刚, 龙小红, 等. PCT联合ALB对复杂性腹腔感染致脓毒症患者28 d预后的预测价值[J]. 重庆医学, 2023, 52(5): 715-719. DOI:10.3969/j.issn.1671-8348.2023.05.016 |
| [21] | 张震, 王东浩, 吕扬. 基于脓毒性休克治疗期间液体负平衡量建立患者预后预测模型[J]. 实用医学杂志, 2025, 41(11): 1687-1693. |
| [22] | 唐崧荀, 熊炯, 吴方琪, 等. 液体平衡轨迹与重症急性胰腺炎患者28 d病死率和连续性肾脏替代治疗的相关性[J]. 中华危重病急救医学, 2025, 37(8): 741-748. DOI:10.3760/cma.j.cn121430-20250427-00399 |
| [23] | 路晔, 张辰岑. ICU脓毒症患者早期液体平衡与调节性T细胞表型变化的关系及对预后的影响[J]. 中国免疫学杂志, 2025, 41(11): 2713-2719. DOI:10.3969/j.issn.1000-484X.2025.11.026 |
| [24] | Su LX, Liu SJ, Yang YY, et al. Positive fluid balance and poor outcomes after initial intensive care unit admission in sepsis resuscitation: a retrospective study[J]. Arch Med Sci, 2024, 20(2): 464-475. DOI:10.5114/aoms/172160 |
| [25] | Pfortmueller CA, Dabrowski W, Wise R, et al. Fluid accumulation syndrome in sepsis and septic shock: pathophysiology, relevance and treatment-a comprehensive review[J]. Ann Intensive Care, 2024, 14(1): 115. DOI:10.1186/s13613-024-01336-9 |
| [26] | 徐玉淼, 李晓华, 高天云, 等. 降钙素原及C反应蛋白动态变化预测脓毒症相关急性肾损伤短期预后的临床价值[J]. 广西医科大学学报, 2025, 42(5): 720-729. DOI:10.16190/j.cnki.45-1211/r.2025.05.010 |
| [27] | 李静, 唐娜, 王长远, 等. 肝素结合蛋白、中性粒细胞与淋巴细胞比值和降钙素原在急诊老年脓毒症患者中的应用价值[J]. 中国临床保健杂志, 2023, 26(4): 518-521. DOI:10.3969/J.issn.1672-6790.2023.04.019 |
 2026, Vol. 35
2026, Vol. 35