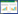破伤风是一种致病性强、病死率高的感染性疾病,若未能得到及时、规范治疗,预后较差。急诊科在破伤风的早期诊断和干预中发挥着至关重要的作用,其诊疗水平直接影响疾病转归。2019年,澳大利亚、北美和东欧破伤风发病率低于0.2/100万人,而我国发病率仍明显高于上述地区[1],主要原因为我国在伤口规范处理、免疫预防落实等方面仍存在不足,临床中也常见误诊、漏诊及处置决策困难的情况。为此,本共识基于循证医学证据,系统制定破伤风防治策略,强调“预防优先、早期识别、综合救治”的原则,旨在规范诊疗流程,提升防治效果,最大限度地降低发病率、病死率和并发症发生率,助力减轻我国破伤风疾病负担。
1 共识制订方法学本共识编写组由中国医师协会急诊医师分会组织我国急诊医学科、创伤外科等多学科的专家组成。本共识以循证医学证据为基础,经1轮临床问题征询、2轮专家会议讨论、3轮专家审阅后形成专家推荐意见。
执笔组结合临床问题征询结果,撰写计划书,并通过急诊外科和破伤风相关领域专家研讨,就需要重点说明的内容提出相应的临床问题,而后以PICO(P:患者,I:干预,C:比较,O:结局)的形式确定临床问题。所有提出的临床问题进一步交由执笔组审阅、讨论,经审阅和修订之后,最终确定所有临床问题。
以“Tetanus”“Clostridium tetani”“Tetanus toxin”“prevention” “diagnosis”“treatment”“active immunity”“passive immunity”“pre exposure prevention”“post exposure prevention”“debridement”“tongue depressor test”“manage”“破伤风”“破伤风梭菌”“破伤风毒素”“预防”“诊断”“治疗”“主动免疫”“被动免疫”“暴露前预防”“暴露后预防”“清创”“压舌板试验等”检索词,系统检索PubMed、EMBASE、Cochrane Library、SpringerLink、Web of Science、中国知网、万方数据、维普等数据库,检索时间为各数据库建立至2025年6月18日。纳入的文献类型包括系统评价、随机对照试验、观察性研究(队列研究、病例对照研究、横断面研究、病例系列报告等)和专家意见等。通过Cochrane偏倚风险工具对纳入的随机对照试验研究设计的方法学质量(如偏倚风险)进行评价,使用纽卡斯尔-渥太华量表对病例对照研究和队列研究进行评价,采用Joanna Briggs Institute标准对横断面研究、随机对照试验、病例对照研究等进行评价。由至少2名执笔组成员独立完成上述文献的筛选及质量评价工作。并由2位方法学专家负责对每轮推荐意见及其证据进行审阅、评估,再将修订意见反馈给执笔组成员进行进一步的修订。本共识通过GRADE证据质量分级与推荐强度(表 1)结合德尔菲问卷对研究证据进行评定和推荐。专家组对推荐意见进行投票并征求意见(同意率≥90%为强烈推荐;75%~90%为弱推荐;< 75%不形成推荐),秘书组根据反馈意见进行全文修改,再交由指导委员会审核批准后,最终定稿。
| 推荐等级 | 代表意义 | 风险/收益的清晰性 | 支持证据的质量 | 意义 |
| 1A | 强烈推荐;高质量证据 | 收益明显大于风险和负担,反之亦然 | 无重要限制的随机对照研究或具有压倒性证据的观察性研究 | 强烈推荐;可在大多数情况下毫无保留地适用于大多数患者。 |
| 1B | 强烈推荐;中等质量证据 | 收益明显大于风险和负担,反之亦然 | 有重要限制的随机对照研究或具有高质量证据的观察性研究 | 强烈推荐;可在大多数情况下毫无保留地适用于大多数患者。 |
| 1C | 强烈推荐,低质量或非常低质量证据 | 收益明显大于风险和负担,反之亦然 | 观察性研究或病例分析 | 强烈建议;但当有更高质量证据时可能会改变 |
| 2A | 弱推荐;高质量证据 | 收益与风险、负担紧密平衡 | 无重要限制的随机对照研究或具有压倒性证据的观察性研究 | 弱推荐;最佳行动可能因环境或患者或社会价值观而改变 |
| 2B | 弱推荐;中等质量证据 | 收益与风险、负担紧密平衡 | 有重要限制的随机对照研究或具有高质量证据的观察性研究 | 弱推荐;最佳行动可能因环境或患者或社会价值观而改变 |
破伤风是一种严重的细菌感染性疾病,由破伤风梭菌产生的外毒素引起的一种以骨骼肌强直性收缩和自主神经功能紊乱为特征的急性中毒性感染性疾病[2]。
破伤风是一种非传染性疾病,是可预防的疾病。世界卫生组织数据显示,全球破伤风发病率因疫苗普遍接种而下降,但全球年发病仍有约100万例[1]。
3 破伤风的病原学与发病机制破伤风梭菌是厌氧芽孢梭菌属,其芽孢普遍存在于土壤和动物粪便(包括人类排泄物)中,对环境因素有很强的抵抗力[3-4]。在人体伤口的缺氧环境中,芽孢萌发并产生破伤风毒素[4]。破伤风毒素通过逆向轴突运输至中枢神经系统,不可逆地阻断抑制性神经递质释放,导致骨骼肌强直性痉挛和自主神经功能紊乱,严重的导致呼吸困难或呼吸衰竭[5-8]。破伤风毒素具有极强的致病性,人类最低致死剂量低于2.5 ng/kg[4]。破伤风毒素一旦与神经元结合,则需待神经突触再生方可恢复,此过程长达数周至数月[9]。
4 破伤风的诊断、鉴别诊断以及分型和严重程度分级推荐意见1:破伤风的诊断主要依赖特征性临床表现,如“牙关紧闭”、“苦笑面容”、疼痛性肌痉挛、“角弓反张”、张口受限等特征性表现,结合患者的流行病学背景及高风险因素,排除其他疾病即可诊断。早期诊断时,压舌板试验和肌电图有助于发现肌肉强直和痉挛,破伤风梭菌的培养、PCR检测以及血清破伤风毒素检测可辅助确诊。(推荐等级1A)
值得注意的是,部分破伤风病例在没有明显伤口的情况下亦可出现类似症状,因此临床上应对无创伤背景的破伤风表现保持高度警觉[5, 7]。
4.1 潜伏期破伤风的潜伏期从受伤后1 d到数月不等,常为3~21 d,其中大多数为7 d左右,俗称“七日疯”。潜伏期的长短与受伤部位和中枢神经系统的距离、伤口类型和大小、免疫状况、破伤风梭菌的菌株特性、细菌数量等因素有关。潜伏期长短与疾病的严重程度呈负相关[4],潜伏期≥10 d者临床表现较轻,而短于7 d者往往病情更严重[10]。
4.2 破伤风分型推荐意见2:成人破伤风根据其临床表现可分为全身型、局部型和头部型。局部型破伤风仅表现为受伤部位的局部痉挛,通常预后较好,较少发展为全身型。头部型破伤风通常发生在急性头部创伤后1~2 d,表现为面部和喉部肌肉痉挛,具有较高的病死率。全身型破伤风是最常见的类型,表现为全身性肌肉强直和痉挛,严重时可能导致呼吸衰竭。(推荐等级1A)
局部型破伤风可持续数周至数月,然后逐渐消退。
头部型破伤风可发展为全身性破伤风,主要影响头部和面部的神经,也可与头部或面部病变相关的疾病相关,如慢性中耳炎[11-12]。
全身型破伤风表现为全身性强直性肌肉痉挛,除面部、颈部外,四肢、背部和呼吸肌肉均可受累,病死率较高,需要密切观察和及时治疗[13]。
4.3 鉴别诊断破伤风主要与其他神经系统、颌面部的感染性疾病相鉴别(表 2)。
| 疾病 | 相似点 | 区别 |
| 狂犬病 | 肌肉痉挛,尤其是面部、咽部肌肉痉挛,反射亢进 | 狂犬病与动物咬伤史有关,表现为幻觉、躁狂、昏迷、癫痫发作,而不伴有牙关紧闭 |
| 脑炎 | 均可出现肌肉强直等神经系统症状 | 脑炎通常伴有急性发热、头痛、呕吐、神经功能异常等症状,而破伤风主要以肌肉强直为特点 |
| 脑膜炎 | 发热、头痛、呕吐、颈抵抗等临床表现为主 | 不会有破伤风典型的破伤风面容、角弓反张等改变,破伤风通常伴有吞咽困难,牙关紧闭等颅神经症状 |
| 口腔感染、咽部感染 | 可能造成张口困难 | 无其他部位肌肉痉挛表现 |
| 颞下颌关节紊乱 | 可以表现为关节局部酸胀、疼痛和张口受限 | 无其他部位肌肉痉挛表现 |
| 吩噻嗪中毒 | 可能与多种肌张力障碍,包括牙关紧闭 | 血液中检测到吩噻嗪类药物或经苯海拉明治疗后症状改善可确诊 |
| 士的宁中毒 | 全身强直性肌肉痉挛、角弓反张、牙关紧闭 | 摄入或接触士的宁病史,全身性、对称性的强直性惊厥,并伴有完全的松弛间歇期,在胃内容物或尿液中可检测到士的宁的存在证实诊断 |
| 癫痫 | 短暂的肌肉强直和抽搐,尤其是强直性发作时 | 癫痫的抽搐通常是阵发性的,而破伤风的肌肉强直持续时间长,往往无意识障碍,且以面部肌肉和咽部肌肉的痉挛为典型特征 |
| 脊髓灰质炎 | 肌肉强直的症状 | 脊髓灰质炎通常会导致肢体的运动功能丧失,且一般不会伴随面部表情改变或明显的自主神经功能障碍 |
(1)破伤风严重程度评分[3]通过对潜伏期、起始时间、阵挛性痉挛、体温及心率等指标进行量化评分,将严重程度分为轻度(0~1分)、中度(2~3分)和重度(≥4分),具有更高的客观性和预后判断价值,建议在临床实践中,尤其在有条件的医疗机构中推广应用。见表 3。
| 评估指标 | 0分 | 1分 | 2分 |
| 潜伏期 | > 7 d | 4~7 d | < 4 d |
| 起始时间 | > 2 d | 1~2 d | < 1 d |
| 阵挛性痉挛 | 无 | 有 | — |
| 体温 | < 37.0 ℃ | 37.0~38.4℃ | ≥38.5℃ |
| 心率 | < 100次/min | 100~120次/min | > 120次/min |
| 收缩压 | < 140 mmHg | 140~160 mmHg | > 160 mmHg |
| 伤口部位 | 四肢/体干 | 头颈部 | — |
| 注:起始时间指从首个症状(通常是牙关紧闭)出现,到首次出现广泛性肌肉痉挛的时间间隔;阵挛性痉挛指自发的、短暂的、剧烈的全身性肌肉收缩 | |||
(2)严重程度Ablett分级是以患者各项指标中最重的一项判断严重程度分级;潜伏期少于7 d和发病时间少于48 h预示着病情将迅速发展为重症[4],需机械通气者病死率显著升高,痉挛频率 > 3次/h为高危。见表 4。
| 严重程度 | 牙关紧闭 | 肌肉痉挛发作 | 吞咽困难 | 呼吸窘迫 | 自主神经功能障碍 |
| 轻型 | 轻到中度 | 无 | 无或轻微 | 无 | 无 |
| 中型 | 中度 | 轻至中度、短暂 | 中度 | 呼吸频率30~40次/min | 无 |
| 重型 | 严重 | 严重、持续 | 严重 | 呼吸频率超过40次/min,言语无法正常发音 | 心率 > 120次/min |
| 特重型 | 重度 | 重度、持续 | 重度 | 呼吸频率超过40次/min、言语无法正常发音 | 持续高血压、心动过速,或低血压、心动过缓 |
| 注:肌肉痉挛发作判断为被测者保持肌肉放松状态,在关节活动全范围内进行快速的被动活动,在活动过程中感受肌肉紧张带来的阻力(正常:无明显阻力;轻度:感觉到轻微肌肉对抗,但对关节活动影响不大;中度:感觉到明显的肌肉对抗,但关节活动仍较容易;重度:关节活动因肌肉对抗显得很困难或无法进行关节活动) | |||||
推荐意见3:建议使用Ablett分级评估病情严重程度,并依据最重的一项指标进行分级。依据牙关紧闭程度、痉挛频率、吞咽困难、呼吸窘迫及自主神经功能障碍进行综合判断。潜伏期短(< 7 d)或发病时间短(< 48 h)提示病情危重。(推荐等级1A)
5 破伤风的预防 5.1 破伤风暴露分级国际上,目前创伤伤口破伤风暴露分级主要有以下三个版本,版本之间并不矛盾,临床医生可根据实际情况进行选择应用。
(1)《外伤后破伤风预防处置和门诊建设专家共识(2022)》提出将伤口分为清洁、不洁和污染伤口,以确定破伤风杆菌感染风险[14]。
(2)《非新生儿破伤风诊疗规范(2024年版)》破伤风风险分级:在接诊外伤患者时,应当获取患者完整病史,包括受伤的环境和受伤的过程,对罹患破伤风的风险进行分级:①低风险:6 h内进行医疗处理的浅表伤口,且未接触泥土、人或动物粪便及哺乳动物唾液等污染物。②高风险:符合下述条件之一:未在6 h内进行医疗处理;伤口接触泥土、人或动物粪便及哺乳动物唾液等污染物;穿刺伤;撕脱伤;挤压伤;火器伤;烧烫伤及冻伤;存在未去除的缺血或坏死组织;伤口内有未去除的异物;已有感染征象的伤口等。一般人群外伤后破伤风主动、被动免疫制剂的使用见表 5。
| 既往TTCV免疫史 | 末次TTCV注射间隔 | 风险分级 | TTCV | 被动免疫制剂 |
| ≥3剂 | < 5年 | 所有分级 | 无需 | 无需 |
| ≥3剂 | ≥5年且 < 10年 | 低风险 | 无需 | 无需 |
| ≥3剂 | ≥5年且 < 10年 | 高风险 | 加强1剂 | 无需 |
| ≥3剂 | ≥10年 | 所有分级 | 加强1剂 | 无需 |
| < 3剂或免疫史不详 | - | 低风险 | 全程免疫 | 无需 |
| < 3剂或免疫史不详 | - | 高风险 | 全程免疫 | 需要 |
| 注:TTCV为破伤风疫苗 | ||||
(3)美国免疫实践咨询委员会(ACIP)建议将伤口分为轻微清洁伤口和其他伤口[15-16],其中轻微清洁伤口是伤口表浅、无厌氧环境并且无污染的伤口,破伤风风险无或较低。其他伤口包括但不限于被污物、粪便、泥土、唾液污染的伤口;刺伤;撕脱伤、钝器伤、挤压伤、烧伤或冻伤。外伤后破伤风疫苗和被动免疫制剂的使用,可参照美国常规伤口处理中破伤风预防指南(表 6)。
| TTVC接种剂次 | 轻微清洁伤口 | 所有其他伤口 | |||
| TTCV | TIGa | TTCV | TIGb | ||
| 不详或 < 3剂次 | 是 | 否 | 是 | 是 | |
| ≥3剂次 | 否c | 否 | 否a | 否d | |
| 注:TTCV为破伤风疫苗,TIG为破伤风免疫球蛋白;a为是,如果距末次给药≥5年;b为如果TTVC和TIG均适用,则应在不同解剖部位使用单独的注射器接种;c为是,如果距末次给药≥10年;d为是,适用于严重免疫缺陷者,包括艾滋病毒感染者 | |||||
破伤风疫苗(tetanus toxoid-containing vaccine, TTCV)是由灭活的破伤风类毒素制成的,如吸附破伤风疫苗(tetanus vaccine, adsorbed, TT)、吸附白喉破伤风联合疫苗(diphtheria and tetanus combined vaccine, adsorbed, DT)以及吸附无细胞百白破联合疫苗(diphtheria, tetanus and acellular pertussis combined vaccine, adsorbed, DTaP)等。TTCV的保护效果通常超过95%,可以有效预防破伤风的发生[17]。全程免疫(接种3剂)后的保护作用可达5~10年。
5.2.2 破伤风被动免疫制剂目前临床常用的破伤风被动免疫制剂包括破伤风抗毒素(Tetanus Antitoxin, TAT)、马破伤风免疫球蛋白、破伤风人免疫球蛋白(Tetanus human immunoglobulin, HTIG)、重组抗破伤风毒素单克隆抗体(目前上市的有斯泰度塔单抗),均为外源性抗体,可快速提供免疫保护。
(1)TAT:因是马源血浆蛋白制品,使用前需皮试,来源广,适用于对马血清不过敏(或脱敏后)的人群。
(2)马破伤风免疫球蛋白:马破伤风免疫球蛋白是在原有使用马血清生产TAT工艺的基础上,经加用柱色谱法纯化工序降低IgG等大分子蛋白的含量、提高有效成分抗体片段F(ab')2的相对含量。相较于TAT过敏风险降低,但使用前仍需要皮试。
(3)HTIG:来源于人血浆,属同源蛋白,效价高,不良反应发生率极少,注射时无需皮试;虽HTIG理论上仍存在传播某些已知和未知病原体的潜在风险,但通过对原料血浆进行相关病原体的筛查,并在生产工艺中加入去除和灭活病毒的措施,HTIG上市多年无血源性传播疾病的报告。
(4)重组抗破伤风毒素单克隆抗体:是一种针对破伤风毒素的重组抗破伤风毒素单克隆抗体。研究表明,重组抗破伤风毒素全人源单克隆抗体与HTIG相比能更快(12 h)达到具有保护作用的抗破伤风中和抗体水平、抗体滴度水平更高(HTIG组5~7倍),用于成人破伤风紧急预防[18],对于头面颈伤、伤口暴露超过6 h、免疫功能受损、非清洁伤口、过敏体质等特殊人群、反复外伤高风险职业人群以及破伤风潜伏期小于2 d或大于30 d的人群具有更好保护作用[19]。与HTIG相比,重组抗破伤风毒素全人源单克隆抗体对TTCV主动免疫的抑制作用更小,具有良好的安全性、有效性、耐受性和低免疫原性,同时无血源性病原体传播风险,更好地满足临床需求[18]。
5.3 破伤风全年龄段主动免疫 5.3.1 国家免疫规划疫苗儿童免疫程序2025年我国对DTaP和DT的免疫程序进行了重要调整,并加强对小月龄婴儿和学龄儿童的保护,见表 7[20]。
| 疫苗种类 | 接种年(月)龄 | ||||
| 2个月 | 4个月 | 6个月 | 18个月 | 6岁 | |
| 百白破疫苗(DTaP) | 1剂次 | 1剂次 | 1剂次 | 1剂次 | 1剂次 |
对于未纳入国家免疫规划的适龄人群及高风险人群,应按照以下原则进行TTCV接种。
(1)全程免疫:共接种三剂TTCV,第一剂和第二剂间隔4~8周,第三剂接种在第二剂之后6~12个月内完成。
(2)加强免疫:完成全程免疫后,建议每10年加强接种一次TTCV(即加强针),保护期可持续5~10年。
(3)重点人群优先加强免疫:①12~18岁,60岁以上;②军人、警察、消防员;③建筑工人,环卫工人,农业和户外工作者;④动物接触相关人群;⑤免疫抑制患者、免疫功能低下者等有外伤风险的人群;⑥未规范接种疫苗者或疫苗接种史不明者。
世界卫生组织2024年7月12日对破伤风预防的建议:为了实现终身保护,建议接种6剂TTCV(3剂基础剂次加3剂加强剂次):3剂基础剂次应尽早从6周龄开始接种,后续剂次之间的最小接种间隔为4周;3剂加强剂次最好分别在婴儿出生后第二年(12~23个月)、4~7岁和9~15岁时接种[21]。理想情况下,加强剂次之间的间隔至少应为4年。见图 1。
|
| 注:≥1岁人群五剂间隔适当的疫苗,可以提供至少20年的保护(https://www.who.int/news-room/fact-sheets/detail/tetanus) 图 1 ≥1岁人群对破伤风类毒素(TT)的抗体反应 |
|
|
(1)孕妇接种:美国免疫实践咨询委员会的最新建议在孕27~36周接种DTaP[15],加强免疫的同时也能通过胎盘传递保护性抗体给胎儿,帮助新生儿预防破伤风和百日咳。
(2)感染HIV的成人:接种TTCV后,血清抗毒素水平往往低于正常人,持续时间也短于正常人,不能保证长期保护。有破伤风风险伤口的HIV感染患者应给予被动免疫制剂,无论是否有破伤风免疫史。
(3)干细胞或实体器官移植后:建议在移植后12、14和24个月使用三剂适合年龄的TTCV。
(4)慢性肾衰竭患者:保护性免疫持续时间缩短,可能需要1次以上的加强剂量才能达到保护性抗毒素水平,加强剂需要比每10年一次更频繁地维持保护,接种疫苗后定期监测抗毒素水平,以指导个体接种策略。
推荐意见4:破伤风高风险的非国家免疫规划人群应加强TTCV接种,应完成TTCV全程免疫,建议每10年加强1剂。(推荐等级1A)
推荐意见5:免疫缺陷人群接种后应监测抗体水平,个体化制定加强免疫方案。(推荐等级1C)
5.4 破伤风暴露后预防破伤风暴露后预防的核心在于规范的外科处置与正确的免疫预防。
5.4.1 破伤风暴露后伤口外科处置原则破伤风患者和破伤风暴露后的创口外科处置核心在于遵循不留死腔、不依赖抗生素替代清创的原则,彻底清除坏死组织、异物和污染源,充分引流,彻底消除破伤风梭菌生长繁殖的厌氧环境[22-23],尤其在创口严重污染(水产、农业、污水等)或合并血管损伤等情况时[24]。
(1)有效冲洗:伤口冲洗的目的是清除附着在伤口内的病原微生物和污染物,从而降低伤口病原微生物载量,清除坏死组织、异物和污染源,降低感染发生的概率[25]。推荐使用足量生理盐水,以5~8 PSI的压力进行冲洗,水流方向宜与创面呈45°[26],以降低组织损伤及污染物深入风险。避免常规使用过氧化氢冲洗伤口内部[24-25, 27]。
为便于临床工作,建议考虑使用压力可调、水温可控、有冲洗量[和(或)冲洗时间]显示或记录的专业伤口冲洗设备[28]。新鲜伤口可考虑采用脉冲式冲洗[29]。对于穿刺伤等小而深的伤口,应考虑在解剖学允许的情况下,适当扩创后冲洗[30]。对于哺乳动物致伤伤口,通常采用弱碱性的清洁剂与一定压力的生理盐水冲洗约15 min[31]。
(2)伤口清创与扩创:应尽快进行,仔细、彻底地切除所有失活组织、异物和污染源,确保引流通畅,不留死腔。
(3)伤口引流与闭合:对于伤后时间短、清洁的伤口可予以一期缝合,对于较深伤口需确保充分引流深部分泌物。对于面积大、浅表、无窦道的伤口,可综合考虑愈合、美观和功能等方面,做减张缝合,但不能影响引流和有氧环境。
推荐意见6:破伤风暴露后的外科处置至关重要,应遵循“早期、彻底、规范”原则进行外科清创,有效控制感染,并视情况联合使用被动免疫制剂。(推荐等级1A)
5.4.2 创伤后破伤风主动、被动免疫制剂的使用暴露后处置包括破伤风暴露后外科处置、破伤风被动免疫制剂和疫苗接种[31]。
推荐意见7:既往未经全程TTCV免疫史的非轻微清洁伤口患者,应使用被动免疫制剂。常用的制剂包括:(1)马破伤风免疫球蛋白1 500 IU肌内注射,保护期3周;(2)HTIG 250~500 IU肌内注射,保护期3~4周;(3)重组抗破伤风毒素单克隆抗体单次10 mg臀部肌肉注射,建议头面颈伤、免疫功能受损、破伤风暴露后被动免疫制剂应用延迟等情况下优先应用,保护期在90 d以上;(4)TAT肌注1 500~3 000 IU,保护期5~7 d,伤口污染严重者可于注射后一周追加注射一次;对TAT过敏者,可予脱敏注射,或使用HTIG或重组抗破伤风毒素单克隆抗体。(推荐等级1A)
推荐意见8:既往未经全程TTCV免疫史的外伤患者立即进行TTCV全程接种。(推荐等级1B)
推荐意见9:破伤风感染本身不产生免疫力,不能提供任何针对未来感染的保护力。患者度过危险期,均应视为未免疫者,尽早启动或完成TTCV全程接种程序,以预防再次感染。(推荐等级1B)
6 破伤风的治疗破伤风的治疗仍面临严峻挑战,全球范围内,破伤风总体病死率仍达10%~30%,而重症患者(Ablett Ⅲ~Ⅳ级)病死率可高达50%以上[1, 32]。破伤风的治疗以早期诊断为前提,及时、规范治疗为关键,基于发病机制实施综合管理,核心环节包括伤口外科处置、抗菌药物、迅速中和游离毒素、控制肌肉痉挛与自主神经功能紊乱、气道管理(早期气管切开、机械通气)、提供全面的生命支持[33]。
6.1 破伤风救治单元研究表明,完善的ICU设施使破伤风病死率从28%降至8%[34]。建议早起轻型患者也要考虑尽早进入破伤风救治单元[30]。破伤风救治单元建设标准需结合医院条件、遵循临床可操作性。
(1)环境要求:在安静黑暗环境中护理患者至关重要[30]。限制或减少包括声音、光线、唾液淤积、疼痛、肌肉注射、噪音以及触摸和身体检查等刺激。单人隔离病房,无障碍环境设计。见图 2。
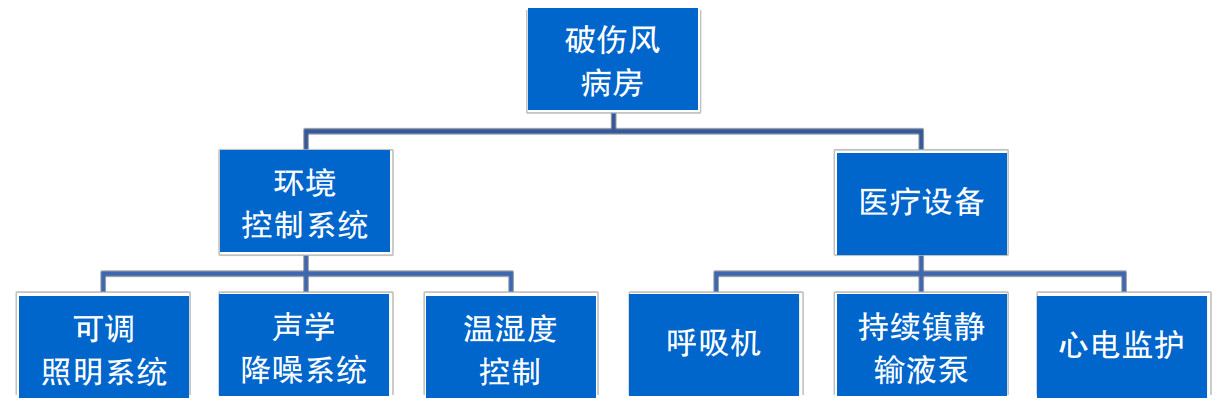
|
| 图 2 破伤风病房硬件系统 |
|
|
(2)人员要求:必须具备破伤风诊疗的专业知识和技能,包括痉挛发作应急处理、自主神经功能紊乱诊疗。
(3)心理干预:由于破伤风的治疗过程可能较长且痛苦,必要时可提供心理支持,帮助患者和家属缓解焦虑和压力。
6.2 破伤风患者伤口外科处置原则破伤风患者伤口外科处置除严格按照“破伤风暴露后伤口外科处置”进行外科消毒、彻底清创、有效冲洗、扩创等外,要求对深层潜行性腔隙或窦道,必须完全敞开探查,仔细探查伤口各个角落,确保无遗漏的坏死组织或死腔。对于发生破伤风的伤口,及时、彻底的清创可以去除坏死组织和异物,创造有氧环境,消除厌氧环境,有效降低破伤风梭菌的生长和毒素的释放[30]。
放置通畅的引流物(如橡皮片、硅胶管、负压引流管),确保深部分泌物能充分引出,引流口应足够大,不做一期闭合伤口。
6.3 中和游离毒素TIG能够中和未被神经细胞吸收的破伤风毒素,但破伤风毒素一旦与神经组织结合则难以被中和,此时尽管给予抗菌药物和TIG,疾病仍可能进展。研究表明,早期应用免疫球蛋白可使病死率相对降低约50%[35]。
推荐意见10:破伤风患者应尽快一次性足量肌肉注射破伤风被动免疫制剂。HTIG推荐剂量为3 000~6 000 IU。马破伤风免疫球蛋白/TAT推荐剂量10 000~60 000 IU。(推荐等级1B)
因存在诱发肌痉挛、感染等风险,重症破伤风,无禁忌证(如腰椎感染、颅内高压伴脑疝风险),可在救治条件准备充分下酌情进行采用鞘内注射HTIG、马破伤风免疫球蛋白。
6.4 抗菌药物静脉注射甲硝唑500 mg,每6~8 h 1次,或7.5 mg/kg,每6 h 1次,静脉注射或口服(每日剂量不超过4 g)[36-37]。备选方案:青霉素G 200万~400万IU,每4 h或6 h 1次静脉注射,疗程7~10 d。青霉素过敏和甲硝唑不耐受可采用奥硝唑、替硝唑、克林霉素及对梭菌属有效的其他抗菌药物。
对于混合型感染,早期可经验性使用涵盖对梭菌属有效抗生素[36-37],后期根据药敏进行选择抗菌药物。如合并软组织感染、肺部感染等可选用哌拉西林、头孢曲松、奥玛环素等相关抗菌药;ICU患者(尤其使用有创呼吸机患者)常合并耐药菌感染,如鲍曼不动杆菌,早期经验性可选用广谱加酶抑制剂,慎用耐药率高的头孢菌素类、大环内酯类等,建议根据病情和药敏结果进行选择抗菌药物。必要时联合药剂科、感染科等多学科会诊选药。
推荐意见11:首选甲硝唑抗感染治疗,备选青霉素、奥硝唑、替硝唑、克林霉素、哌拉西林、奥玛环素等,疗程一般为7~10 d。(推荐等级1A)
6.5 控制肌肉强直和痉挛破伤风毒素对中枢神经系统的抑制性突触造成不可逆损害,导致运动神经元过度兴奋,是肌肉强直和阵发性痉挛的病理基础。由于毒素在中枢神经系统内的持续作用,临床症状通常在伤后7~14 d达到高峰,并可能持续2~4周甚至更久[38]。因此,在此窗口期内积极、充分地控制痉挛是治疗的核心。
6.5.1 镇静深度与目标镇静治疗的目标是控制肌肉强直和痉挛,以确保患者既无频繁痉挛,又能维持基本的咳嗽反射和循环稳定,而非追求“绝对不动”的深镇静。需密切监测,防止过度镇静导致呼吸抑制、痰液潴留或循环不稳定。
6.5.2 药物选择(1)首选一线药物:苯二氮䓬类药物为首选一线药物,该类药通过增强GABA能神经抑制发挥作用。但因内源性GABA释放受破伤风毒素严重抑制,临床常需非常大剂量的苯二氮䓬类药物才能有效控制痉挛[38-39]。严禁突然停药,防止诱发反跳性痉挛。
(2)丙泊酚:起效迅速、代谢快,易于滴定,常与苯二氮䓬类联用以增强镇静效果,尤其适用于需要快速调整镇静深度的场景。需警惕其呼吸循环抑制作用。
(3)右美托咪定:具有镇静、镇痛作用且无呼吸抑制,对轻症或痉挛控制后需长期镇静的患者是良好选择,有助于减少苯二氮䓬类用量。但其易引起心动过缓和低血压,需严密监测。
(4)神经肌肉阻滞剂(肌松药):仅用于已建立人工气道且经足量镇静剂治疗后痉挛仍难控的重症患者。应选择维库溴铵等对心血管影响小的药物,并采用最低有效剂量、最短疗程的原则,以避免长期肌松带来的并发症(如肌病、呼吸机依赖)。
(5)镇痛药物:必要时应用镇痛药物,如瑞芬太尼等,以减少疼痛刺激,控制肌肉强直和痉挛。
6.5.3 给药策略与撤药应采用负荷量后持续静脉输注的方式给药,并根据痉挛频率和强度精细调整剂量。待病情稳定(通常1~2周后),应在2~4周内缓慢递减镇静药物,以防撤药反应和痉挛复发。
推荐意见12:控制肌肉痉挛应首选足量苯二氮䓬类药物为基础,以达到中度以上镇静为目标。效果不佳时,可联合丙泊酚或右美托咪定。对于难治性严重痉挛,应在有机械通气保障下,短期加用神经肌肉阻滞剂。所有镇静、镇痛方案均需缓慢撤药。(推荐等级1B)
6.6 控制自主神经功能紊乱自主神经功能紊乱是重症破伤风的严重并发症,由破伤风毒素影响自主神经系统所致,预后差。其表现多样且波动大,治疗困难,可交替出现交感神经亢进(如高血压、心动过速、大汗)和副交感神经优势(如低血压、心动过缓)的症状[39-41],严重者可引发心脏骤停[42-43],还可表现为尿潴留、大便失禁、潮红、出汗、体温升高、眩晕等。
治疗核心是充分镇静,足量的苯二氮䓬类药物是基础[44]。在此基础上,针对突出的心血管症状可采取以下措施:
(1) 硫酸镁:是重要的一线选择,可稳定心血管功能并辅助控制痉挛[44]。建议采用初始推注后持续输注的方式,最长持续1周。
(2) 短效心血管药物:优先选用半衰期短的药物,如拉贝洛尔(兼具α和β阻滞作用)。应避免使用长效β受体阻滞剂(如普萘洛尔),以防在副交感优势突然发生时导致难以纠正的低血压或心动过缓。
(3) 右美托咪定:由于其独特的镇静、镇痛及交感抑制作用,对稳定自主神经功能有辅助价值,但需注意其可引起心动过缓和低血压。
推荐意见13:控制自主神经功能紊乱应在充分镇静的基础上进行。可考虑使用硫酸镁、短效的拉贝洛尔或右美托咪定等进行对症处理,避免使用长效β受体阻滞剂。(推荐等级1B)
6.7 一般支持性措施和并发症的防治破伤风患者由于长期肌肉强直、痉挛及自主神经功能不稳定,处于高代谢、高消耗状态,极易出现各种并发症。系统性的支持治疗是维持生命体征、为机体恢复创造条件的基石,其重要性不亚于特异性抗毒素治疗。
6.7.1 气道管理持续的喉痉挛、呼吸肌强直及镇静剂的使用,使气道管理和呼吸支持成为重中之重。原则是给予预见性、主动性干预。
(1)人工气道建立:对中、重度患者(Ablett分级≥Ⅱ级),特别是潜伏期短、痉挛频繁者,应尽早建立可靠的人工气道。气管切开术优于经喉气管插管,因其耐受性好、便于长期管理、减少气道刺激,并能降低镇静药需求。
(2)机械通气策略:重症破伤风患者因难治性痉挛或过度镇静导致呼吸抑制,需要进行机械通气[45]。重点在于充分镇静镇痛,使患者与呼吸机同步,避免人机对抗诱发痉挛。
推荐意见14:对于发病较早、严重张口困难、抽搐频繁且病情较重的患者建议尽早气管切开。中度或重度破伤风患者有唾液积聚和误吸的风险、突然发生喉部痉挛者,也建议尽早行气管切开术。对于潜伏期少于48 h的患者,建议在患者入院后立即实施气管切开术。(推荐等级1B)
6.7.2 营养与代谢支持破伤风患者由于肌肉持续过度活动和痉挛,热量需求大,肌肉强直和吞咽困难,可能导致营养摄入不足[44]。需要密切监测水电解质平衡,以防脱水或电解质失衡。需密切监测腹部体征,预防腹胀,可酌情使用胃肠动力药物。
在血流动力学稳定后24~48 h内,尽早通过鼻胃管或鼻肠管实施肠内营养。对于存在胃潴留或反流高风险者,推荐使用鼻肠管。目标是提供充足的热卡[通常为25~30 kcal/(kg·d)]和蛋白质[1.2~1.5 g/(kg·d)],以纠正负氮平衡。
推荐意见15:破伤风患者应优先给予肠内营养支持。(推荐等级1B)
6.7.3 并发症的系统预防(1)深静脉血栓预防:因长期卧床和肌肉持续收缩,血栓风险高。应常规使用低分子肝素等药物预防,并辅以机械预防措施(如间歇充气加压装置)。
(2)医院感染防控:肺炎(尤其是呼吸机相关性肺炎)和泌尿道感染常见。应严格执行无菌操作、口腔护理、尽早拔除不必要的导管。
(3)其他支持:包括预防应激性溃疡、定期翻身预防压力性损伤等。
6.8 破伤风流程管理根据破伤风感染的临床发病特点和治疗不同阶段的侧重点,有必要制定破伤风管理原则和工作流程。见图 3。
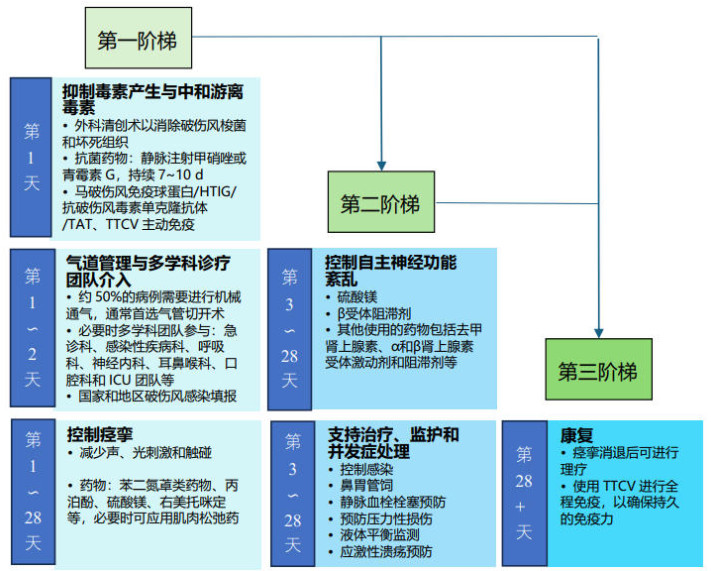
|
| 图 3 破伤风管理流程图 |
|
|
实现消除成人破伤风,将成人TTCV加强免疫整合到产前检查、职业健康体检中,针对高危人群开展TTCV接种。研究超长效疫苗。
7.2 破伤风数据平台及人工智能建立破伤风流行病学数据平台、破伤风病例诊疗转归数据平台,结合人工智能,开发临床决策支持工具。建立和加强可靠的哨点监测和报告系统。
7.3 破伤风预防与诊疗研究破伤风的早期诊断方法。探索更多更长效、更安全的被动免疫制剂[45]。开发重组抗破伤风毒素单克隆抗体的治疗作用。
7.4 解决神经毒素不可逆结合深入研究破伤风病理生理机制,寻找更有效的药物组合或神经调节方法。
7.5 寻找特异性拮抗毒素药物探索能阻断毒素受体结合或胞内转运的分子。突破当前只能“被动等待”毒素代谢的限制,开发特异性治疗药物(如:靶向神经毒素),改善重症预后。
执笔人:王连馥(内蒙古航天医院)左永波(北京市海淀医院)陈小雄(陆军军医大学第一附属医院)朱志强(郑州大学第一附属医院)杜工亮(陕西省人民医院)
共识专家组成员(以姓名拼音为序):曹钰(四川大学华西医院)陈大庆(温州医科大学第二附属医院)陈锋(福建省立医院)陈海鸣(南昌大学第一附属医院)陈威(解放军总医院第三医学中心)陈小雄(陆军军医大学第一附属医院)陈先强(福建医科大学附属协和医院)陈耀武(丽江市人民医院)崇巍(中国医科大学第一附属医院)党星波(陕西省人民医院)窦清理(深圳宝安人民医院)杜工亮(陕西省人民医院)范晨芳(解放军医学杂志)冯珂(宁夏医科大学总医院)甘涛(柳州市人民医院)何武兵(福建省立医院)何小军(《中华急诊医学杂志》)侯利民(哈尔滨医科大学第一附属医院)胡明辉(成都市公共卫生临床医疗中心)蒋龙元(中山大学孙逸仙纪念医院)蒋袁娟(重庆大学医院)金红旭(北部战区总医院)李德忠(恩施土家族自治州中心医院)李贺(安徽医科大学第二附属医院)李建国(河北省人民医院)李俊杰(空军军医大学第一附属医院)李立宏(空军军医大学唐都医院)李湘民(中南大学附属湘雅医院)梁永辉(航天中心医院)蔺际䶮(厦门大学第一附属医院)刘爱军(解放军总医院)刘明华(陆军军医大学第一附属医院)刘斯(北京大学第一医院)刘文操(山西省人民医院)刘文华(深圳大学第二附属医院)刘斯瑶(厦门大学附属第一医院)柳月珍(衢州市人民医院)卢中秋(温州医科大学附属第一医院)马可(复旦大学附属华山医院)聂时南(东部战区总医院)潘险峰(联勤保障部队第920医院)彭娜(南部战区总医院)彭鹏(新疆医科大学第一附属医院)桑锡光(山东大学齐鲁医院)单爱军(香港大学深圳医院)孙明伟(四川省医学科学院·四川省人民医院)唐柚青(广东省第二医院)王海滨(济宁医学院附属医院)王海涛(中国人民解放军联勤保障部队第970医院)王海霞(威海市立医院)王连馥(内蒙古航天医院)王培戈(青岛大学附属医院)王威(广西医科大学第一附属医院)王振杰(蚌埠医科大学附属医院)魏利(哈尔滨医科大学附属第二医院)吴朝阳(新疆维吾尔自治区医院)吴海鹰(昆明医科大学第一附属医院)吴利东(南昌大学第二附属医院)吴巧艺(福建医科大学第一附属医院)吴照祥(云南大学附属医院)向强(陆军军医大学第一附属医院)徐峰(苏州大学附属第一医院)许硕贵(海军军医大学长海医院)闫柏刚(重庆医科大学第三附属医院)杨灿菊(大理州白族自治区人民医院)杨新文(新疆医科大学第一附属医院)姚爱明(徐州医科大学附属医院)尹文(空军军医大学第一附属医院)裴俏(《中国急救医学杂志》)张磊冰(贵州省人民医院)张茂(浙江大学医学院第二附属医院)赵刚(华中科技大学同济医学院附属协和医院)赵晓东(解放军总医院)朱长举(郑州大学第一附属医院)朱海燕(解放军总医院第一医学中心)朱华栋(北京协和医院)朱延安(浙江台州医院)朱志强(郑州大学第一附属医院)左永波(北京市海淀医院)
指南共识注册编号:PREPARE-2025CN695
利益冲突 所有作者声明无利益冲突
| [1] | Li J, Liu ZC, Yu C, et al. Global epidemiology and burden of tetanus from 1990 to 2019: a systematic analysis for the global burden of disease study 2019[J]. Int J Infect Dis, 2023, 132: 118-126. DOI:10.1016/j.ijid.2023.04.402 |
| [2] | Olum S, Eyul J, Lukwiya DO, et al. Tetanus in a rural low-income intensive care unit setting[J]. Brain Commun, 2021, 3(1): fcab013. DOI:10.1093/braincomms/fcab013 |
| [3] | Afshar M, Raju M, Ansell D, et al. Narrative review: tetanus-a health threat after natural disasters in developing countries[J]. Ann Intern Med, 2011, 154(5): 329-335. DOI:10.7326/0003-4819-154-5-201103010-00007 |
| [4] | Orenstein WA, Offit PA, Edwards KM, et al. Plotkin's vaccines8th ed [M]. Philadelphia, PA: Elsevier, 2023: 1117-1141. |
| [5] | Fabris F, Varani S, Tonellato M, et al. Facial neuromuscular junctions and brainstem nuclei are the target of tetanus neurotoxin in cephalic tetanus[J]. JCI Insight, 2023, 8(11): e166978. DOI:10.1172/jci.insight.166978 |
| [6] | Okazaki Y, Ichiba T, Fujisaki N, et al. Understanding the trajectory to a diagnosis of tetanus: a descriptive study[J]. Cureus, 2023, 15(1): e33287. DOI:10.7759/cureus.33287 |
| [7] | Sivagurunathan K, Kaneshamoorthy P, Mathievaanan A, et al. Silent entry: the diagnostic challenge of tetanus without an obvious wound[J]. Cureus, 2024, 16(10): e71432. DOI:10.7759/cureus.71432 |
| [8] | Fabris F, Megighian A, Rossetto O, et al. Local tetanus begins with a neuromuscular junction paralysis around the site of tetanus neurotoxin release due to cleavage of the vesicle-associated membrane protein[J]. Am J Pathol, 2024, 194(9): 1752-1763. DOI:10.1016/j.ajpath.2024.05.009 |
| [9] | Yu JT, Zheng BF, Liu N, et al. Trends and hospitalization outcomes of tetanus cases: a multicenter retrospective study in Suzhou, 2013-2023[J]. Risk Manag Healthc Policy, 2024, 17: 2729-2739. DOI:10.2147/RMHP.S487340 |
| [10] | World Health Organization. Tetanus vaccines: WHO position paper, February 2017–recommendations[J]. Vaccine, 2018, 36(25): 3573-3575. DOI:10.1016/j.vaccine.2017.02.034 |
| [11] | Dutta M, Panja T, Dutta I. Craniocervical tetanus: a practical consideration during work-up of acute-onset trismus[J]. Ear Nose Throat J, 2024: 1455613231223895. DOI:10.1177/01455613231223895 |
| [12] | Hamdi R, Afellah M, Ridal M, et al. Cephalic tetanus presenting as peripheral facial palsy: a case report[J]. Cureus, 2023, 15(4): e37116. DOI:10.7759/cureus.37116 |
| [13] | Sanchez-Grillo R, Zavaleta-Monestel E, Ruiz-Munguia E, et al. Uncommon progressive systemic tetanus: a case report[J]. Cureus, 2023, 15(5): e38383. DOI:10.7759/cureus.38383 |
| [14] | 中华预防医学会. 外伤后破伤风预防处置和预防接种门诊建设专家共识[J]. 中华预防医学杂志, 2022, 56(6): 726-734. DOI:10.3760/cma.j.cn112150-20220413-00357 |
| [15] | Havers FP, Moro PL, Hunter P, et al. Use of tetanus toxoid, reduced diphtheria toxoid, and acellular pertussis vaccines: updated recommendations of the advisory committee on immunization practices - United States, 2019[J]. MMWR Morb Mortal Wkly Rep, 2020, 69(3): 77-83. DOI:10.15585/mmwr.mm6903a5 |
| [16] | Liang JL, Tiwari T, Moro P, et al. Prevention of pertussis, tetanus, and diphtheria with vaccines in the United States: recommendations of the advisory committee on immunization practices (ACIP)[J]. MMWR Recomm Rep, 2018, 67(2): 1-44. DOI:10.15585/mmwr.rr6702a1 |
| [17] | 庄天从, 王传林, 吕新军. 两种不同成分吸附破伤风疫苗预防接种安全性评价[J]. 中国急救复苏与灾害医学杂志, 2024, 19(8): 1094-1097. DOI:10.3969/j.issn.1673-6966.2024.08.026 |
| [18] | Liang ZJ, Liu S, Guo W, et al. Recombinant monoclonal antibody siltartoxatug versus plasma-derived human tetanus immunoglobulin for tetanus: a randomized, double-blind, active-controlled, phase 3 trial[J]. Nat Med, 2025, 31(8): 2673-2681. DOI:10.1038/s41591-025-03791-8 |
| [19] | 郭伟, 梁子敬, 王传林. 创伤后破伤风被动免疫制剂应用的研究进展[J]. 中华创伤杂志, 2025, 41(9): 918-924. DOI:10.3760/cma.j.cn501098-20250508-00264 |
| [20] | 国家疾控局, 教育部, 工业和信息化部, 等. 关于国家免疫规划百白破疫苗和白破疫苗免疫程序调整相关工作的通知[EB/OL]. (2024-12-25) [2025-12-13]. https://www.ndcpa.gov.cn/jbkzzx/c100014/common/content/content_1872098276166717440.html. |
| [21] | World Health Organization. The immunological basis for immunization series: module 3: tetanus[EB/OL]. (2018-10-05)[2025-12-13]. https://www.who.int/publications/i/item/9789241513616. |
| [22] | Dai C, Li L, Hu MM, et al. Adult patients with tetanus in Anhui Province of China from 2013 to 2022: a retrospective study[J]. Medicine (Baltimore), 2023, 102(40): e35274. DOI:10.1097/MD.0000000000035274 |
| [23] | An YL, Guo Y, Li LJ, et al. Management and outcome of adult generalized tetanus in a Chinese tertiary hospital[J]. Front Public Health, 2024, 12: 1301724. DOI:10.3389/fpubh.2024.1301724 |
| [24] | 芮永军, 戚剑, 唐举玉, 等. 严重肢体创伤创面早期修复专家共识[J]. 中华显微外科杂志, 2023, 46(4): 368-382. DOI:10.3760/cma.j.cn441206-20230407-00062 |
| [25] | 中国医师协会创伤外科医师分会创伤后特殊感染与咬蛰伤学组, 中国医学救援协会动物伤害救治分会. 急诊开放性伤口冲洗专家共识[J]. 中华医学杂志, 2023, 103(45): 3627-3634. DOI:10.3760/cma.j.cn112137-20230913-00461 |
| [26] | Fry DE. Pressure irrigation of surgical incisions and traumatic wounds[J]. Surg Infect (Larchmt), 2017, 18(4): 424-430. DOI:10.1089/sur.2016.252 |
| [27] | 中国创伤救治联盟, 国家创伤医学中心, 北京大学人民医院创伤救治中心. 急诊开放性伤口清创缝合术专家共识[J]. 中华医学杂志, 2020, 100(21): 1605-1610. DOI:10.3760/cma.j.cn112137-20191125-02560 |
| [28] | 孙玉佳, 刘斯, 王传林. 动物致伤伤口冲洗的意义和方法[J]. 中国急救复苏与灾害医学杂志, 2018, 13(11): 1138-1141. |
| [29] | Bekara F, Herlin C, Mojallal A, et al. A systematic review and meta-analysis of perforator-pedicled propeller flaps in lower extremity defects: identification of risk factors for complications[J]. Plast Reconstr Surg, 2016, 137(1): 314-331. DOI:10.1097/PRS.0000000000001891 |
| [30] | Sudarshan R, Sayo AR, Renner DR, et al. Tetanus: recognition and management[J]. Lancet Infect Dis, 2025, 25(11): e645-e657. DOI:10.1016/S1473-3099(25)00292-0 |
| [31] | 国家疾病预防控制局. 狂犬病暴露预防处置工作规范(2023年版)[J]. 国际流行病学传染病学杂志, 2023, 50(5): 301-303. DOI:10.3760/cma.j.cn331340-20230919-00048 |
| [32] | 钟美蓉, 王洁莉. 肠内营养与肠外营养相结合对重症破伤风患者的影响评价[J]. 解放军预防医学杂志, 2019, 37(9) 178-179, 181. DOI:10.13704/j.cnki.jyyx.2019.09.070 |
| [33] | Almas T, Niaz MA, Zaidi SMJ, et al. The spectrum of clinical characteristics and complications of tetanus: a retrospective cross-sectional study from a developing nation[J]. Cureus, 2021, 13(6): e15484. DOI:10.7759/cureus.15484 |
| [34] | Hao NV, Yen LM, Davies-Foote R, et al. The management of tetanus in adults in an intensive care unit in Southern Vietnam[J]. Wellcome Open Res, 2021, 6: 107. DOI:10.12688/wellcomeopenres.16731.2 |
| [35] | Swink JM, Gilsenan WF. Clostridial diseases (botulism and tetanus)[J]. Vet Clin North Am Equine Pract, 2022, 38(2): 269-282. DOI:10.1016/j.cveq.2022.05.004 |
| [36] | Bartlett JG. ABX指南-感染性疾病的诊断与治疗(第二版)[M]. 马小军, 徐英春刘正印, 译. 北京: 科学技术文献出版社, 2018: 305-306. |
| [37] | Gilbert DN, Chambers HF, Saag MS, 等. 热病: 桑福德抗微生物治疗指南[M]. 范洪伟译. 53版. 北京: 中国协和医科大学出版社, 2024: 5-35. |
| [38] | 中华人民共和国国家卫生健康委员会. 非新生儿破伤风诊疗规范(2024年版)(一)[J]. 全科医学临床与教育, 2025, 23(1) 4-5, 9. DOI:10.13558/j.cnki.issn1672-3686.2025.001.002 |
| [39] | 王松, 阮能平. 咪达唑仑、地西泮对重症破伤风患者的镇静效果分析[J]. 中国现代药物应用, 2024, 18(15): 106-108. DOI:10.14164/j.cnki.cn11-5581/r.2024.15.030 |
| [40] | 杨娇鸿, 庄雅雯, 林辉煌, 等. 特重型破伤风1例[J]. 中国医药, 2024, 19(12): 1869-1871. DOI:10.3760/j.issn.1673-4777.2024.12.023 |
| [41] | 黄亚辉, 张晓凡, 毛宇径, 等. 成人重症破伤风死亡病例12例分析[J]. 郑州大学学报(医学版), 2023, 58(1): 145-148. DOI:10.13705/j.issn.1671-6825.2022.04.015 |
| [42] | Baptista L, Viana L, Almeida C, et al. An unexpected case of generalized tetanus[J]. Cureus, 2024, 16(12): e75326. DOI:10.7759/cureus.75326 |
| [43] | Yasuda T, Kimura Y, Kitamura M, et al. A rare case of tetanus with early manifestation of apnea but without trismus[J]. J Emerg Med, 2025, 70: 142-145. DOI:10.1016/j.jemermed.2024.09.023 |
| [44] | Boer M, de Voogd M, Niemeijer ND, et al. Tetanus- a case report highlighting the challenges in diagnosis and treatment[J]. Trop Dis Travel Med Vaccines, 2024, 10(1): 10. DOI:10.1186/s40794-024-00220-5 |
| [45] | Okuda M, Morizane A, Asaba S, et al. An unexpected case of tetanus in a fully immunized 20-year-old female: a case report[J]. Int J Emerg Med, 2024, 17(1): 59. DOI:10.1186/s12245-024-00633-1 |
 2026, Vol. 35
2026, Vol. 35