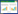2. 天水市第一人民医院麻醉科,天水 741000;
3. 安德鲁伊区中心医院外科,马达加斯加;
4. 酒泉市人民医院老年医学科,酒泉 735000
枪击伤作为特殊的创伤类型,全球发病率存在差异,在非枪支管制和战争地区明显升高,据统计美国胸部枪击伤占锐器伤的10%,而在战争地区高达95%[1]。虽然医疗技术发展迅速,但胸部枪击伤病死率仍居高不下,约90%胸部贯通伤患者院前死亡,其中死亡患者中近90%累及心脏大血管[2],因此心脏大血管损伤是胸部枪击伤死亡的主要原因[3-4],也是急诊创伤救治团队持续面临的挑战,国内单中心多病例报道少,且肺贯通伤和心血管损伤的治疗方面存在争议。现回顾性分析笔者在中国援非医疗队驻地医院急诊开胸手术救治的11例胸部枪击伤患者,总结诊治经过,结合文献报道探讨胸部枪击伤手术治疗经验,供临床参考。
1 资料与方法 1.1 研究对象回顾性分析中国援非医疗队驻马达加斯加安德鲁伊区中心医院外科于2023年3月至2023年12月收治的胸部枪击伤患者临床资料,纳入标准为入院时出现失血性休克需要紧急开胸探查患者;排除标准为入院时已无生命体征而未开胸手术或虽手术但未能成功复苏患者及只进行胸腔闭式引流术患者。此期间共收治胸部枪击伤患者28例,将符合标准的11患者临床资料例纳入分析,其中男性10例,女性1例,年龄(29.7±10.7)岁(范围8~44岁),具体资料见表 1。
| 例序 | 性别 | 年龄(岁) | 枪支类型 | 损伤的胸部组织 | 胸部贯通 | 合并损伤 | 心包积液 | 胸膜黏连 | 住院时间(d) |
| 1 | 男 | 43 | 步枪 | 左肺上、下叶,肋骨,肋间动脉,胸椎横突,胸主动脉血肿 | 是 | 无 | 有 | 有 | 16 |
| 2 | 男 | 36 | 霰弹枪 | 左肺下叶,肋间动脉,心室肌,膈肌 | 否 | 肝左叶 | 无 | 无 | 23 |
| 3 | 男 | 37 | 霰弹枪 | 右肺上叶,肋间动脉 | 是 | 无 | 有 | 有 | 14 |
| 4 | 女 | 23 | 步枪 | 右肺上叶,肋骨,肋间动脉,肩胛骨 | 是 | 无 | 无 | 无 | 17 |
| 5 | 男 | 28 | 手枪 | 左肺上叶,肋骨,肋间动脉 | 是 | 无 | 无 | 有 | 15 |
| 6 | 男 | 19 | 霰弹枪 | 右肺中、下叶 | 否 | 肝右叶 | 有 | 无 | 10 |
| 7 | 男 | 44 | 霰弹枪 | 左肺下叶,膈肌 | 否 | 肝左叶、胃、小肠、 | 有 | 无 | 27 |
| 8 | 男 | 28 | 霰弹枪 | 右肺上、中、下叶,奇静脉,胸椎体 | 否 | 右下肢及臀部 | 无 | 有 | 26 |
| 9 | 男 | 8 | 霰弹枪 | 右肺上、中、下叶 | 否 | 右侧颌面部 | 无 | 无 | 11 |
| 10 | 男 | 35 | 步枪 | 右肺中、下叶,肋骨,肋间动脉,右下肺静脉 | 是 | 右上肢 | 无 | 无 | 24 |
| 11 | 男 | 26 | 霰弹枪 | 左肺上、下叶,肋间动脉 | 是 | 胃、横结肠、腹膜后血肿 | 无 | 无 | 18 |
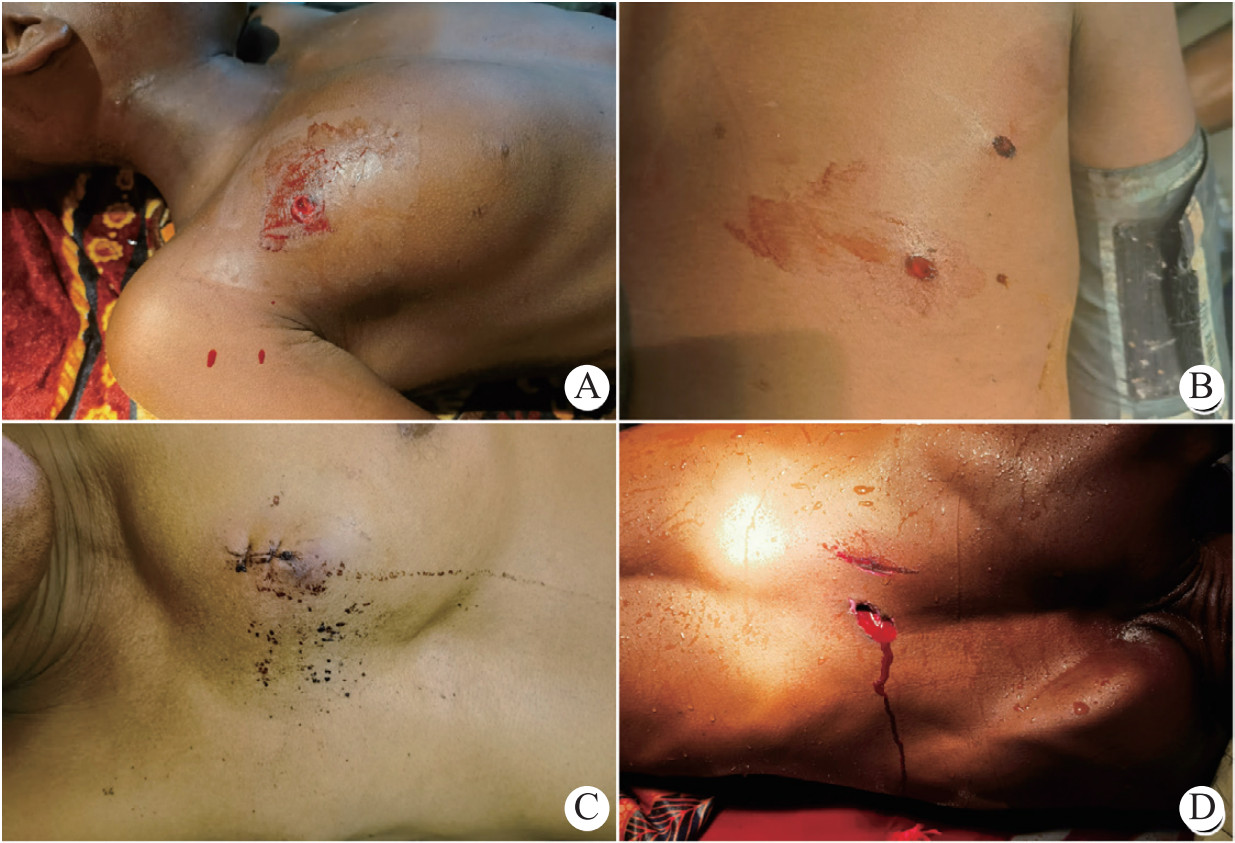
根据患者病史及查体诊断明确,11例患者均出现休克表现,且有不同程度呼吸困难和指脉氧饱和度降低;其中霰弹枪枪击7例,子弹在胸部体表的入出口小呈圆形(图 1A-B),步枪或手枪4例,子弹在胸部体表的入出口偏大呈条形(图 1C-D)。7例合并其他组织或器官损伤,6例胸部贯通伤。部分患者术前行胸部X线检查,病例3右侧胸部枪击贯通伤,胸部卧位X线示右侧大量胸腔积液,肺压缩,纵隔移位,心影大(图 2A);病例7胸腹联合枪击伤,子弹经左侧胸背部射入,滞留腹腔,胸部卧位X线示左侧大量胸腔积液,纵隔增宽,腹腔可见高密度影(图 2B);病例8胸部枪击穿透伤,子弹滞留胸腔,胸部立位X线示右侧胸腔积液,胸椎旁可见高密度影(图 2C);病例11胸腹部多发枪击伤,子弹滞留腹腔,腹部立位X线示左侧腹腔可见高密度影(图 2D)。
|
| A-B:霰弹枪击弹道入口和出口的胸部体表伤口;C-D:步枪枪击弹道入口(术后)和出口的胸部体表伤口。 图 1 胸部枪击伤患者体表伤口 |
|
|
|
| A:病例3,右侧胸部枪击贯通伤,胸部卧位X线示右侧大量胸腔积液,肺压缩,纵隔左移,心影大;B:病例7,胸部卧位X线示左侧大量胸腔积液,纵隔增宽,腹腔可见高密度影;C:病例8,胸部立位X线示右侧胸腔积液,胸椎旁可见高密度影;D:病例11,腹部立位X线示左侧腹腔可见高密度影 图 2 部分患者胸腹部X线表现 |
|
|
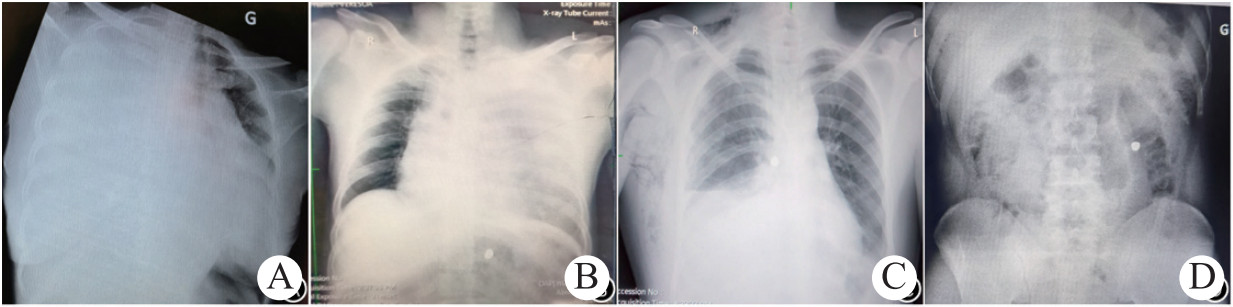
患者均在非气管插管保留自主呼吸的硬膜外麻醉下实施手术(图 3A),根据伤口位置、弹道、脏器损伤程度以及合并损伤等决定手术方式。4例胸腹部枪击伤患者术前均行诊断性腹腔穿刺,其中1例抽出鲜血,先剖腹探查,其余3例先开胸探查。剖腹探查选择腹部正中切口,开胸探查选择前外侧切口,如胸膜腔黏连则延长切口至弹道在体表的出入口附近,剥离黏连胸膜(图 3B)。去除肋骨骨折造成的尖锐骨茬,避免二次损伤;在破裂的肋间动脉两端跨肋骨缝扎止血。弹道位于肺表浅或中部肺实质内且出血少的直接缝合入口,出口清创止血后缝合;如出血多则沿弹道剪开肺组织缝扎出血血管和支气管,再将肺组织切缘缝合。弹道靠近肺门,剪开下肺韧带,根据出血的速度决定是否阻断肺门,不能修复血管或支气管时直接切除肺叶,靠近肺叶边缘时楔形切除肺组织;肺叶切缘缝合采用水平褥式和连续缝合方式。所有患者均探查肺门,生理盐水冲洗检查无漏气及活动性出血,滞留胸腔的子弹除1例嵌入胸椎体外(图 2C),其余均在胸壁找到并去除。1例胸降主动脉局部形成梭状血肿,中间可见离断的肋间动脉约1 cm残端持续出血,围绕残端荷包缝合主动脉外膜和中层修复加固止血。3例心包积血未探及心包破口,于膈神经前方2~3 cm缝合直径约2 cm圆形荷包,剪开荷包内心包,2例引出约100 mL暗红色血液后再无出血,血压上升,去除荷包缝线,敞开心包切口引流;1例持续出血,收紧荷包,观察循环稳定后打结,术后4 d心包置管引流约150 mL暗红色血液后停止,生命体征平稳。1例近心尖处心包探及弹道出入口,心室肌挫伤,给予带心包垫片水平褥式缝合加固止血(图 3C)。1例腹膜后血肿患者双侧股动脉搏动正常,予以观察。同期处理合并伤。术中输血过程中出现低血压2例,考虑输血反应,给予间断静脉注射肾上腺素并静脉滴注氢化可的松恢复。患者术中均输全血400 mL~1 200 mL不等,术后未出现严重并发症,康复出院,住院时间(18.3±5.9)d,(范围:10~27 d),见表 1。
|
| A:患者采用保留自主呼吸的硬膜外麻醉;B:胸膜黏连剥离后肺组织表面出血;C:左心室近心尖部挫伤,采用水平褥式带心包垫片缝合加固止血;D:从患者胸部及其他损伤部位取出的霰弹枪子弹,大小不一,部分已变形 图 3 胸部枪击伤患者麻醉、手术及子弹图片 |
|
|
因驻地医院所在地区发展滞后,患者出院后无有效的联系方式,且依从性极差,本组病例采取门诊复查的随访方式,复查内容为询问患者症状和查体,必要时完善X线检查。所有患者拟随访3个月,每月1次;实际完成术后1个月随访的有9例,术后2个月6例,术后3个月1例。术后1个月随访时有2例术中无胸膜黏连的患者出现术侧胸痛,深呼吸时加重,否认发热,阵发性咳嗽,少量白色黏痰,呼吸音稍粗,未闻及啰音及胸膜摩擦音,胸部X线检查示术侧肋膈角变钝,考虑胸膜增厚或少量胸腔积液,给予双氯芬酸钠缓释片100 mg,1次/d口服,术后2个月随访症状均缓解;其他随访患者中无严重不良事件发生。
2 讨论枪击伤与其他锐器伤不同,子弹射出时往往带有旋转运动,拥有更高的能量[5],对器官组织的损伤程度取决于多种因素,子弹的速度、口径、硬度、形状、飞行距离、子弹射入角度、弹道路径以及穿透人体时遇到器官组织的生物学特性等[6-8]。子弹可以导致组织内部撕裂、组织受压或沿弹道产生空洞样损伤引发灾难性的结果,还可能击碎骨头产生二次损伤[5]。本组大多数病例被民制霰弹枪击伤,弹丸大小和形状各异(3D),进入人体后的弹道可能是非线性的[9],加之胸部非贯通伤时在缺乏超声和CT等检查设备的非洲地区,难以通过追踪子弹的轨迹判断伤情。患者入院时出现休克、指脉氧饱和度降低和呼吸困难,治疗方面需尽早液体复苏并强调全血输注,控制活动性出血和预防低氧血症[10]。
创伤伴低氧血症患者是否需要及早气管插管仍有争议[11],驻地医院缺乏呼吸机和重症监护设备,本组病例术前给予鼻导管或面罩吸氧后呼吸困难缓解,指脉氧饱和度 > 90%。非气管插管保留自主呼吸的硬膜外麻醉配合适当镇静可以满足开胸探查手术要求,但部分患者术中压迫或牵拉肺组织时有体动,术后描述有窒息和濒死感,加深镇静可以缓解,必要时行气管插管,手术探查操作轻柔。胸腹部联合伤或多发伤在无超声评估腹部脏器损伤情况的条件下诊断性腹腔穿刺是必要的。手术采取仰卧位,患侧胸部垫高,前外侧开胸手术探查,优点在于:(1)方便解剖和阻断肺门,控制出血;(2)必要时延长切口、横断胸骨,完成蚌壳式开胸术,探查和修复纵隔器官组织;(3)左前外侧开胸术即复苏性开胸术在紧急复苏患者中直接心脏按压,阻断胸降主动脉以保证冠脉和脑血供[12];(4)剖腹探查时无需改变体位。但出现严重的胸膜黏连时可能需要延长切口大面积剥离胸膜而增加创伤,本组病例中4例胸膜黏连患者术中输血量均大于800 mL,高于无胸膜黏连患者平均输血量,延长了手术时间,但无术后并发症发生。
本组病例均出现肺组织贯通伤,导致血气胸,弹道周围肺组织充血、水肿硬化,加重低氧血症且增加手术难度,保留肺叶的肺组织修复术相较于解剖性肺叶切除术操作简单,可缩短手术时间,术后并发症发生率和病死率差异无统计学意义[13-14],本研究仅1例实施肺叶切除。剪开下肺韧带有利于肺下叶和肺门操作,但注意避免损伤下肺静脉。开胸探查时发现心包饱满呈紫色,常提示心血管损伤[15],笔者采取缝合心包荷包,在荷包内开窗,便于控制出血速度,避免心包腔快速减压引起循环波动,紧急时收紧荷包缝线,根据生命体征等判断是否需要进一步探查和修复心血管损伤。心包填塞可以延缓心血管损伤导致的出血,为抢救争取时间[16]。在没有控制心血管急性出血的条件和经验且患者循环稳定时可采取保守治疗措施,必要时后期行心包穿刺引流;统计显示血流动力学稳定的心血管损伤患者非手术治疗的病死率约2%[17]。急诊输血是创伤患者救治的主要措施之一,该地区尚未开展成分输血,本组患者急诊输血均采集于亲属新鲜全血,可能导致疾病传播,增加输血反应的发生率,但全血有利于改善创伤患者氧合和凝血功能,提高抗感染能力,降低失血性休克患者早期病死率[18-20]。
总之,在医疗条件和技术经验有限的情况下对胸部枪击伤实施精准的评估和救治比较困难,患者伴有肺贯通伤,合并呼吸困难、氧饱和度下降,非气管插管硬膜外麻醉下保留肺叶的肺组织修复术操作简单,适用于急诊创伤手术,近期临床效果良好。循环稳定的心血管损伤患者可以选择保守治疗。术中延长手术切口和剥离胸膜导致的额外创伤未增加术后并发症发生率。
利益冲突 所有作者声明无利益冲突
作者贡献声明 贺逢孝:实施研究、论文撰写;蒋治中、孟鹏:实施研究、论文修改;Tovosoa Thomas、石磊:数据收集及整理;吴向阳:研究设计,论文修改
| [1] | Anto J, Kumar A, Kumar A, et al. Gunshot injury to the chest wall with an unusual bullet trajectory: a rare case report[J]. Int J Surg Case Rep, 2022, 96: 107343. DOI:10.1016/j.ijscr.2022.107343 |
| [2] | Bolaji T, Ekpendu AC, Giberson F. Gunshot wound to the chest with retained epicardial bullet[J]. Cureus, 2022, 14(9): e29422. DOI:10.7759/cureus.29422 |
| [3] | Morse BC, Mina MJ, Carr JS, et al. Penetrating cardiac injuries: a 36-year perspective at an urban, Level I trauma center[J]. J Trauma Acute Care Surg, 2016, 81(4): 623-631. DOI:10.1097/TA.0000000000001165 |
| [4] | Isaza-Restrepo A, Bolívar-Sáenz DJ, Tarazona-Lara M, et al. Penetrating cardiac trauma: analysis of 240 cases from a hospital in Bogota, Colombia[J]. World J Emerg Surg, 2017, 12: 26. DOI:10.1186/s13017-017-0138-1 |
| [5] | Rhee PM, Moore EE, Joseph B, et al. Gunshot wounds: a review of ballistics, bullets, weapons, and myths[J]. J Trauma Acute Care Surg, 2016, 80(6): 853-867. DOI:10.1097/TA.0000000000001037 |
| [6] | Ongom PA, Kijjambu SC, Jombwe J. Atypical gunshot injury to the right side of the face with the bullet lodged in the carotid sheath: a case report[J]. J Med Case Rep, 2014, 8: 29. DOI:10.1186/1752-1947-8-29 |
| [7] | Inchingolo F, Tatullo M, Marrelli M, et al. Short report of an unusual ballistic trauma[J]. Int J Surg Case Rep, 2011, 2(8): 272-274. DOI:10.1016/j.ijscr.2011.08.009 |
| [8] | Kakkar A, Kochhar LK. Missile injuries of face and neck: our experience[J]. Indian J Otolaryngol Head Neck Surg, 2000, 52(4): 334-339. DOI:10.1007/BF02991472 |
| [9] | Sari A, Sari A, Aksoy A, et al. Unexpected route of a bullet: from the frontal sinus to the gastrointestinal tract[J]. Ann Plast Surg, 2006, 57(1): 119-120. DOI:10.1097/01.sap.0000218637.81908.07 |
| [10] | 白祥军, 李占飞. 创伤救治体系与能力的高质量发展[J]. 中华急诊医学杂志, 2024, 33(5): 591-593. DOI:10.3760/cma.j.issn.1671-0282.2024.05.001 |
| [11] | Neamjun S, Phinyo P, Wittayachamnankul B, et al. Early endotracheal intubation is not associated with the rate of return of spontaneous circulation following cardiac arrest at the emergency department: an exploratory analysis[J]. World J Emerg Med, 2024, 15(4): 297-300. DOI:10.5847/wjem.j.1920-8642.2024.050 |
| [12] | 贺逢孝, 孟鹏, 石磊, 等. 羊角致胸腹联合伤并心脏破裂患儿救治1例[J]. 中华急诊医学杂志, 2024, 33(6): 774-777. DOI:10.3760/cma.j.issn.1671-0282.2024.06.007 |
| [13] | Velmahos GC, Baker C, Demetriades D, et al. Lung-sparing surgery after penetrating trauma using tractotomy, partial lobectomy, and pneumonorrhaphy[J]. Arch Surg, 1999, 134(2): 186-189. DOI:10.1001/archsurg.134.2.186 |
| [14] | Petrone P, Asensio JA. Surgical management of penetrating pulmonary injuries[J]. Scand J Trauma Resusc Emerg Med, 2009, 17: 8. DOI:10.1186/1757-7241-17-8 |
| [15] | Kim JS, Inaba K, de Leon LA, et al. Penetrating injury to the cardiac box[J]. J Trauma Acute Care Surg, 2020, 89(3): 482-487. DOI:10.1097/TA.0000000000002808 |
| [16] | Lateef Wani M, Ahangar AG, Wani SN, et al. Penetrating cardiac injury: a review[J]. Trauma Mon, 2012, 17(1): 230-232. DOI:10.5812/traumamon.3461 |
| [17] | Van Waes O JF, Halm J A, Van Imhoff D I, et al. Selective nonoperative management of penetrating thoracic injury[J]. Eur J Emerg Med, 2018, 25(1): 32-38. DOI:10.1097/MEJ.0000000000000401 |
| [18] | 张屹, 狄建忠. 急诊严重创伤患者输血流程优化的管理实践[J]. 中华急诊医学杂志, 2024, 33(12): 1760-1764. DOI:10.3760/cma.j.issn.1671-0282.2024.12.017 |
| [19] | Feng H, Shao RH, Fan ZH, et al. Risk factors for early death in severe non-brain-injured trauma patients[J]. World J Emerg Med, 2024, 15(5): 404-406. DOI:10.5847/wjem.j.1920-8642.2024.061 |
| [20] | Jones AR, Miller JL, Jansen JO, et al. Whole blood for resuscitation of traumatic hemorrhagic shock in adults[J]. Adv Emerg Nurs J, 2021, 43(4): 344-354. DOI:10.1097/TME.0000000000000376 |
 2025, Vol. 34
2025, Vol. 34