2. 安徽医科大学附属阜阳人民医院肾内科,阜阳 236004;
3. 北京协和医院急诊科,北京 100730
2. Department of Nephrology, Fuyang People's Hospital Affiliated to Anhui Medical University, Fuyang 236004, China;
3. Department of Emergency Medicine, Peking Union Medical College Hospital, Beijing 100730, China
急性有机磷农药中毒是全球范围内重要的公共卫生问题,尤其在农业人口密集的发展中国家,其发病率和致死率居高不下[1]。敌敌畏作为高毒性的有机磷农药,因其价格低廉、易于获取,成为自杀中毒的主要毒物之一。研究表明,急性有机磷农药敌敌畏中毒常伴有严重的并发症,如休克、呼吸衰竭[2]和SSCLS[3],其病死率高达26.8%[4],显著高于其他有机磷农药。SSCLS作为急性有机磷农药敌敌畏中毒的致命性并发症之一,主要以全身性毛细血管通透性增加为特征,导致血管内液体及蛋白大量外渗,引发全身水肿、多浆膜腔积液和休克等。目前针对急性有机磷农药敌敌畏中毒的研究多聚焦于胆碱能危象的解毒治疗,而对SSCLS的临床特征和危险因素缺乏系统性探讨。笔者发现,敌敌畏中毒患者血液内普遍含有敌百虫复合成分,然而,目前国内外对敌敌畏中毒合并其他毒物(如敌百虫)的协同毒性作用关注不足,也尚未明确敌百虫与SSCLS的浓度-效应关系。此外,临床缺乏敏感且特异的早期预警指标,使得SSCLS的早期诊断和干预面临巨大挑战。基于上述背景,本研究旨在通过回顾性分析急性有机磷农药敌敌畏中毒患者的临床数据,系统阐述SSCLS的临床特征,并筛选其独立危险因素,为优化早期诊断、制定个体化治疗策略提供理论支撑,同时为农药毒性评估及中毒救治指南的完善提供科学依据。
1 资料与方法 1.1 研究对象收集2019年10月至2024年10月安徽医科大学附属阜阳人民医院急诊科收治的主诉为敌敌畏的急性有机磷中毒患者临床资料,共96例,对患者临床资料进行分析。
1.2 纳入和排除标准纳入标准:①主诉明确仅有敌敌畏中毒的病史;②年龄≥16周岁;③平素身体健康,未合并有心衰、肝肾衰竭等疾病。排除标准:①患者或者亲属提供两种及以上毒物中毒病史;②服毒至本院就诊时间>24 h;③临床资料缺失。
1.3 伦理学本研究经医院伦理委员会批准(伦理号:[2024]79号),符合医学伦理要求。
1.4 SSCLS诊断标准[5]本研究采用的SSCLS诊断标准为:①有明确的继发性因素(有机磷中毒);②临床症状伴有全身水肿和浆膜腔积液,胸部影像学提示出现类似肺间质水肿改变;③入院后有血压进行性下降或者正常;④血清有不同程度的低白蛋白血症;⑤血细胞比容有不同程度的升高或者正常等;⑥排除肾源性、心源性、肝源性等引起的低白蛋白血症和水肿。
1.5 研究分组根据患者发病过程进行分组,分为SSCLS组和非SSCLS组,比较两组患者的临床特征并对SSCLS发生的危险因素进行筛查。
1.6 治疗方案患者入院后符合洗胃条件的给予清水洗胃,并在入院后2 h内进行血液毒物谱检测。根据患者症状应用解毒剂长托宁、阿托品以及解磷定药物。无血液净化禁忌证的患者及时给予血液灌流清除已吸收的毒物。治疗过程中,患者如果发生了SSCLS,早期积极有效地给予输注血管活性药物、白蛋白、血浆以及羟乙基淀粉和利尿等治疗。
1.7 资料收集收集患者一般资料包括性别、年龄、病因、服毒量、服毒至本院就诊时间、急性生理学与慢性健康状况评分Ⅱ(acute physiology and chronic health evaluationⅡ,APACHEⅡ)和实验室指标包括敌敌畏浓度、敌百虫浓度、胆碱酯酶、白细胞计数(white blood cell count,WBC)、中性粒细胞计数(neutrophil count,NE)、血细胞比容(hematocrit,HCT)、血红蛋白(hemoglobin,Hb)、血小板计数(platelet count,PLT)、总胆红素(total bilirubin,TBil)、丙氨酸转氨酶(alanine transaminase,ALT)、白蛋白、肌酐(creatinine,Cr)、肌酸激酶(creatine kinase,CK)、肌酸激酶同工酶(MB isoenzyme of creatine kinase,CK-MB)、pH值和血乳酸(lactic acid,Lac)。同时收集患者的治疗干预指标包括首次液体复苏量、血液灌流例数、呼吸机支持的比例等。
1.8 统计学方法应用统计分析软件SPSS 26.0和Graphpad prism10.4.1处理数据。计数资料以频数(%)表示,两组间比较采用χ2检验。符合正态分布的定量资料,以均数±标准差(x±s)表示,两组间比较采用成组t检验;非正态分布的定量资料则以中位数(四分位数)[M(Q1,Q3)]表示,两组间比较采用非参数检验。采用二元多因素Logistic回归分析筛选SSCLS发生的危险因素,并绘制受试者工作特征曲线(receiver operator characteristic curve,ROC curve)分析各危险因素曲线下面积(aea under the receiver operating characteristic curve,AUC)对患者发生SSCLS的预测价值,以P<0.05为差异有统计学意义。
2 结果 2.1 一般资料和临床预后分析患者共有96例纳入研究,男性50例,女性46例,年龄50.0(35.5, 59.8)岁, 均为经口自杀中毒,46例患者服毒量不详,其他50例患者服毒量为100.0(50.0, 200.0)mL。96例患者中92例(95.8%)血液毒物检测含有敌百虫成分。37例(38.5%)患者并发了SSCLS,摄入毒物到SSCLS发生的中位数时间为3.0(2.0,5.0)h。14例SSCLS存活患者其SSCLS持续的时间中位数为50.0(24, 72)h。23例SSCLS死亡患者其SSCLS持续的时间中位数为24.0(12.0, 35.0)h。SSCLS组患者的病死率62.2%(23/37)远远高于非SSCLS组患者1.7%(1/59),差异具有统计学意义(χ2=44.343,P﹤0.001)。
2.2 SSCLS组和非SSCLS组患者首次基线资料比较SSCLS组患者年龄、APACHEII评分、敌百虫浓度、Cr、BUN、CK-MB、乳酸均大于非SSCLS组,胆碱酯酶、pH值均小于非SSCLS组,差异具有统计学意义(P<0.05)。两组患者性别、摄入到就诊时间、敌敌畏浓度、WBC、NE、HB、HCT、PLT、TBIL、ALT、白蛋白、CK均差异无统计学意义(P>0.05)。见表 1。
| 指标 | SSCLS组(n=37) | 非SSCLS组(n=59) | t/χ2/Z值 | P值 |
| 年龄(岁) | 50.00(42.00, 62.00) | 50.00(33.50, 57.00) | 1223.000 | 0.324 |
| 男性(%) | 18(48.65) | 32(54.24) | 0.105 | 0.746 |
| 摄入到就诊时间(h) | 3.00(2.00, 4.00) | 3.00(2.00, 4.00) | 1085.500 | 0.966 |
| APACHEⅡ评分 | 28.00(24.00, 32.00) | 5.00(1.50, 15.00) | 2045.500 | <0.001 |
| 敌敌畏浓度(ng/mL) | 61.00(24.00, 316.00) | 84.00(15.50,292.00) | 1157.000 | 0.625 |
| 敌百虫浓度(ng/mL) | 1736.10(828.00,3549.30) | 240.00(52.50,734.00) | 1749.500 | <0.001 |
| 胆碱酯酶(U/L) | 240.00(200.00, 478.00) | 462.47(287.35, 936.85) | 664.500 | 0.001 |
| WBC(×109/L) | 13.27(10.67, 17.00) | 11.77(8.64, 15.85) | 1261.000 | 0.203 |
| NE(×109/L) | 8.18(5.51, 13.55) | 9.35(5.35,14.09) | 998.000 | 0.484 |
| HB(g/dL) | 135.27±21.44 | 136.88±18.11 | -0.391 | 0.697 |
| HCT(%) | 42.80(40.00, 46.00) | 42.80(38.50, 45.70) | 1150.500 | 0.660 |
| PLT(×109/L) | 232.97±94.01 | 235.64±87.49 | -0.140 | 0.889 |
| TBIL(μmol/L) | 12.50(9.00, 19.60) | 13.90(9.50, 17.85) | 1086.000 | 0.970 |
| ALT(U/L) | 25.00(13.70,55.50) | 21.00(14.30,32.50) | 1236.000 | 0.278 |
| 白蛋白(g/L) | 44.30(42.10, 47.80) | 43.90(36.75, 47.30) | -1.457 | 0.145 |
| Cr(μmol/L) | 70.00(56.40, 92.80) | 58.00(48.80, 67.10) | 1489.500 | 0.003 |
| BUN(mmol/L) | 5.80(4.60, 7.20) | 5.20(4.00,5.85) | 1403.500 | 0.019 |
| CK(U/L) | 110.70(79.40, 188.20) | 127.20(94.20, 183.90) | 1045.000 | 0.729 |
| CK-MB(U/L) | 37.40(22.20, 63.80) | 18.90(8.02,37.70) | 1458.500 | 0.006 |
| pH | 7.16(7.03, 7.26) | 7.38(7.36, 7.38) | 210.500 | <0.001 |
| Lac(mmol/L) | 3.00(1.40, 7.40) | 1.20(1.00, 1.70) | 699.0000 | <0.001 |
SSCLS组患者入院首日液体复苏总量、胶体应用患者比例、血管活性药物应用以及机械通气和血液灌流的患者比例均高于非CLS组,两组有统计学意义(P<0.05)。两组患者入院后均给予解毒剂应用,包括长托宁、阿托品和解磷定,差异无统计学意义,洗胃患者的比例差异也无统计学意义(P>0.05),见表 2。
| 指标 | SSCLS组(n=37) | 非SSCLS组(n=59) | χ2/Z值 | P值 |
| 洗胃(n, %) | 33(89.19) | 58(98.31) | 2.246 | 0.134 |
| 首日液体复苏量(mL) | 3 045.00(2 050.00, 4 124.00) | 2 270.00(1 700.00, 2 920.00) | 1 507.500 | 0.002 |
| 胶体应用(n, %) | 25(67.57) | 12(20.34) | 19.466 | <0.001 |
| 血管活性药物应用(n, %) | 30(81.08) | 9(15.25) | 37.463 | <0.001 |
| 机械通气(n, %) | 31(83.78) | 17(28.81) | 34.6708 | <0.001 |
| 血液灌流(n, %) | 29(78.38) | 20(33.90) | 16.268 | <0.001 |
| 注:血管活性药物应用包括去甲肾上腺素、多巴胺和间羟胺其中的一种或者联合应用。胶体应用包括白蛋白、血浆和羟乙基淀粉其中的一种或者联合应用 | ||||
将表 1单因素分析有统计学意义的APACHEⅡ评分、敌百虫浓度、胆碱酯酶、Cr、BUN、CK-MB、PH、乳酸为自变量,表 3指标主要是针对SSCLS引起的并发症给予的相关治疗措施,虽然两组差异有统计学意义,但是并非SSCLS发生的危险因素,不纳入进一步二元多因素分析。敌百虫浓度由于存在阈值效应:当其超过特定临界值时,临床结局(SSCLS)显著变化,而微小差异意义有限,因此,应用ROC曲线确定其最佳截断值(706.35 ng/L),将敌百虫浓度分为<706.35 ng/mL和≥706.35 ng/mL组。以是否发生SSCLS为因变量,进行二元Logistic回归分析,结果显示,APACHEⅡ评分、敌百虫浓度(≥706.35 ng/mL)为患者发生SSCLS的独立危险因素(P<0.05)。见表 3。
| 项 | 回归系数 | 标准误 | Waldχ2 | P值 | OR值 | 95% CI |
| APACHEⅡ评分 | 0.204 | 0.053 | 14.550 | <0.001 | 1.226 | 1.104~1.362 |
| 敌百虫浓度(≥706.35 ng/mL) | 2.110 | 0.803 | 6.898 | 0.009 | 8.247 | 1.708~39.815 |
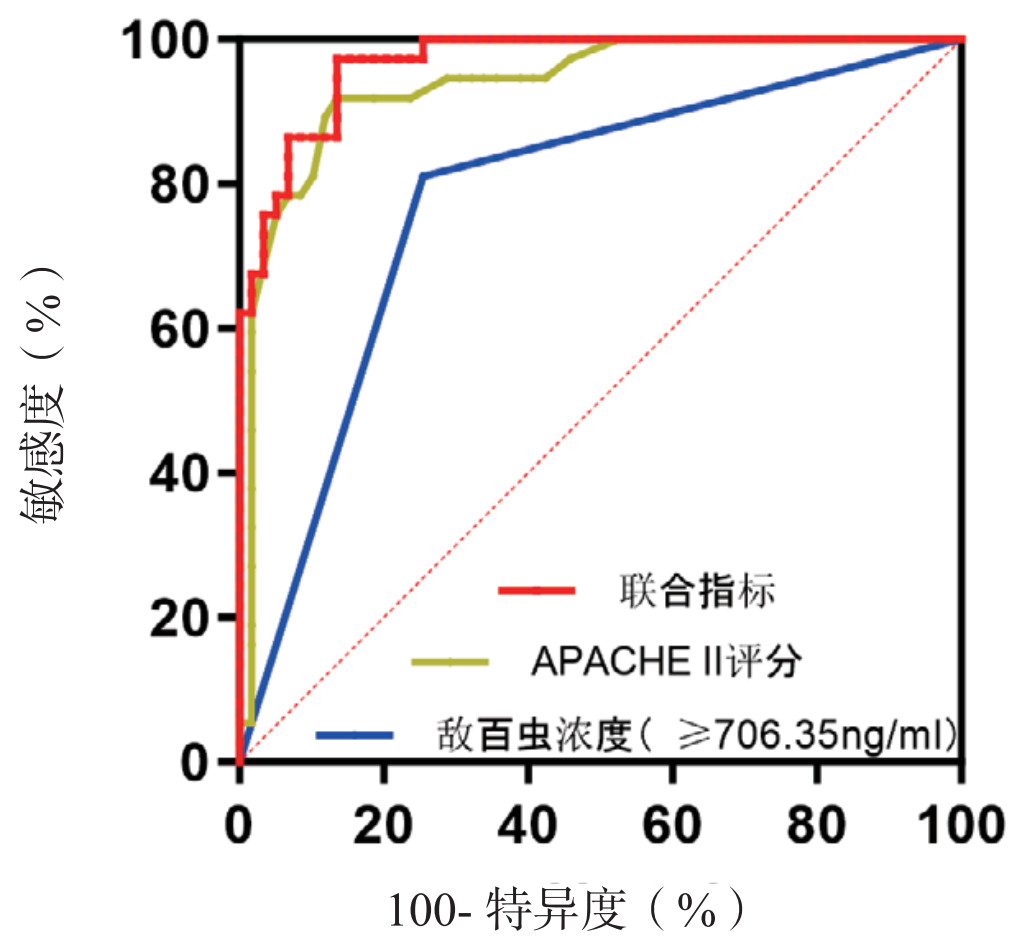
对APACHEⅡ评分和敌百虫浓度(≥706.35 ng/mL)各独立危险因素进行ROC曲线分析,所有指标对患者SSCLS的发生均具有预测价值,两者联合指标预测意义更大(P<0.05)。见表 4、图 1。
| 危险因素 | AUC | P值 | 最佳截断值 | 灵敏度 | 特异度 | 95%CI |
| APACHEⅡ评分 | 0.937 | <0.05 | 17.0 | 91.90 | 86.40 | 0.887~0.987 |
| 敌百虫浓度(≥706.35 ng/mL) | 0.778 | <0.05 | 706.35 | 81.10 | 74.60 | 0.680~0.876 |
| 联合指标 | 0.968 | <0.05 | 0.195 | 97.30 | 86.4 | 0.940~0.996 |
| 注:AUC为曲线下面积 | ||||||
|
| 图 1 各危险因素预测患者发生SSCLS的ROC曲线 Fig 1 ROC curves of various risk factors for predicting the occurrence of SSCLS in patients |
|
|
急性有机磷农药中毒主要通过抑制胆碱酯酶活性,导致神经递质乙酰胆碱在神经末梢蓄积,产生一系列过度兴奋反应,如流涎、肌颤、抽搐和呼吸困难等。敌敌畏作为一种较为常见的有机磷农药,其中毒临床特点具有高度的复杂性,除了表现为上述常见的中毒症状,还可以导致SSCLS的发生,临床症状有低血压、广泛的组织水肿以及浆膜腔积液等。SSCLS的发病机制尚不清楚,有研究认为,SSCLS的发生与一些药物包括靶向治疗免疫制剂密切相关,这些因素可以通过诱导白细胞或血管内皮细胞释放大量促炎细胞因子,引起毛细血管损伤,导致其通透性增加,血管内液体外渗[6-7]。本研究通过对96例急性敌敌畏中毒患者的临床资料进行回顾性分析,发现其中37例患者(38.5%)并发SSCLS,且其病死率为62.2%,显著高于非SSCLS组的1.7%。这一结果进一步强调了急性敌敌畏中毒患者发生SSCLS的高风险,提示临床医生在治疗急性有机磷农药敌敌畏中毒时,应特别关注SSCLS的早期识别和及时干预。
本研究显示,SSCLS组患者从毒物摄入至发生SSCLS的中位数时间仅3 h,凸显其病情凶险、进展迅速。研究数据显示,SSCLS组患者动脉血pH值中位数仅为7.16,显著低于非SSCLS组的7.38,同时其血乳酸水平高达3.00 mmol/L,约为非SSCLS组(1.20 mmol/L)的2.5倍。这种代谢性酸中毒与乳酸堆积的协同恶化,提示患者存在严重的线粒体功能障碍及组织氧利用障碍。因此,pH值与乳酸作为反映组织灌注和能量代谢的核心指标,不仅对脓毒症、创伤性休克等危重症具有重要诊断价值[8-9],在有机磷中毒并发SSCLS的严重程度评估中同样具有重要意义。研究数据还表明,SSCLS组患者CK-MB(37.40 U/L vs. 18.90 U/L)与Cr(70.00 μmol/L vs. 58.00 μmol/L)水平明显升高,提示心肌损伤与急性肾损伤可能是SSCLS的早期并发症,所以,动态监测这些指标有助于及时干预,降低多器官衰竭的风险。
本研究首次系统揭示了敌敌畏中毒患者血液中普遍存在敌百虫成分,且敌百虫浓度≥706.35 ng/mL是SSCLS的独立危险因素。这一发现提示,敌敌畏与敌百虫可能通过协同作用增强毒性。既往研究证实,敌百虫在体内可代谢为毒性更强的敌敌畏[10],而敌敌畏本身无逆向代谢途径,提示患者体内敌百虫直接来源于农药杂质。课题组通过对市场购买的敌敌畏农药检测,也进一步证实了敌百虫成分的存在。此外,本研究显示,APACHEⅡ评分作为危重症患者病情评估的核心指标,可独立预测有机磷农药敌敌畏中毒并发SSCLS的发生风险。经多因素回归分析校正年龄、器官功能后,其仍显示明显的相关性(OR=1.226, P<0.05)。所以,临床需针对APACHEⅡ评分≥17分的高危患者强化监测及干预,以改善预后。ROC曲线分析显示,APACHEⅡ评分联合敌百虫浓度的ROC曲线下面积(AUC=0.968)显著优于单一指标,可提高SSCLS的预测价值,这为临床高危患者筛查提供了较为实用的工具。
SSCLS的治疗策略目前仍然存在较大的争议,本研究中,SSCLS组首日液体复苏量中位数达3 045 mL,胶体应用患者比例达67.57%,但该组患者的病死率仍高达62.2%,提示传统复苏方案存在局限性。有文献报道,过量晶体液输注可加重组织间隙水肿,诱发骨筋膜室综合征[11],而胶体液包括白蛋白、羟乙基淀粉等虽能短暂提高胶体渗透压,但是,随着渗漏持续时间的延长,其疗效甚微[12]。基于此,近年提出的“损伤控制复苏”策略强调允许性低血压、限制性液体输注及早期血管活性药物[13]。本研究中,SSCLS组血管活性药物使用率达81.08%,间接支持该策略的可行性。此外,有病例报道,皮质类固醇[14]和静脉用免疫球蛋白[15]可以通过免疫调节和抗炎治疗SSCLS,但其在SSCLS中的疗效仍需多中心研究验证。
本项目详细阐述了有机磷农药敌敌畏合并敌百虫中毒导致SSCLS的临床特征,并明确了APACHEII评分和敌百虫浓度(≥706.35 ng/mL)是诱发SSCLS的独立危险因素。但是,研究仍然存在诸多局限性:①作为单中心研究,样本量较小(n=96),可能无法完全代表更广泛的患者群体,需扩大队列验证敌百虫浓度阈值(706.35 ng/mL)的普适性。②本研究对机制的探讨仍较为初步,关于敌敌畏和敌百虫如何协同诱发SSCLS,尚需深入的实验研究加以阐明。未来研究方向应聚焦以下方面:①建立急性有机磷中毒导致的SSCLS多中心登记平台,整合毒物代谢动力学与临床数据,构建个体化风险预测模型;②当前敌敌畏有机磷中毒导致的SSCLS诊断主要根据全身水肿、休克、低白蛋白血症等非特异度指标,未来可联合血管渗漏指数[16](vascular leakage index, VLI)或生物电阻抗分析[17](bioelectrical impedance analysis,BIA)等新型技术,提高其诊断敏感度与特异度。
利益冲突 所有作者声明无利益冲突
作者贡献声明 马腾飞、刘旗旗、王显:数据收集和统计分析;杨一红:论文写作;刘洪波:经费支持;刘业成:论文修改指导
| [1] | Ghimire R, Utyasheva L, Pokhrel M, et al. Intentional pesticide poisoning and pesticide suicides in Nepal[J]. Clin Toxicol (Phila), 2022, 60(1): 46-52. DOI:10.1080/15563650.2021.1935993 |
| [2] | 葛洪霞, 任珍, 杨兴龙, 等. 急性敌敌畏中毒患者休克的临床特征及危险因素分析[J]. 中华急诊医学杂志, 2024, 33(3): 291-296. DOI:10.3760/cma.j.issn.1671-0282.2024.03.005 |
| [3] | 张威, 黄昌保, 江云, 等. 六种有机磷农药急性中毒早期并发症的对比研究[J]. 中华急诊医学杂志, 2017, 26(11): 1247-1251. DOI:10.3760/cma.j.issn.1671-0282.2017.11.005 |
| [4] | 杨一红, 马腾飞, 王显, 等. 急性敌敌畏中毒的临床特征及预后危险因素分析[J]. 中国中西医结合急救杂志, 2024, 31(2): 218-222. DOI:10.3969/j.issn.1008-9691.2024.02.018 |
| [5] | Druey KM, Arnaud L, Parikh SM. Systemic capillary leak syndrome[J]. Nat Rev Dis Primers, 2024, 10: 86. DOI:10.1038/s41572-024-00571-5 |
| [6] | Saravi B, Goebel U, Hassenzahl LO, et al. Capillary leak and endothelial permeability in critically ill patients: a current overview[J]. Intensive Care Med Exp, 2023, 11(1): 96. DOI:10.1186/s40635-023-00582-8 |
| [7] | Wollborn J, Zhang ZL, Gaa JL, et al. Angiopoietin-2 is associated with capillary leak and predicts complications after cardiac surgery[J]. Ann Intensive Care, 2023, 13(1): 70. DOI:10.1186/s13613-023-01165-2 |
| [8] | Wang JY, Weng L, Xu J, et al. Blood gas analysis as a surrogate for microhemodynamic monitoring in sepsis[J]. World J Emerg Med, 2023, 14(6): 421-427. DOI:10.5847/wjem.j.1920-8642.2023.093 |
| [9] | Prachanukool T, Sanguanwit P, Yuksen KSC, et al. Initial venous lactate levels as a predictor of mortality in severe sepsis: a single-center retrospective cohort study[J]. World J Emerg Med, 2022, 13(5): 396-399. DOI:10.5847/wjem.j.1920-8642.2022.078 |
| [10] | 沈洪, 刘中民. 急诊与灾难医学[M]. 3版. 北京: 人民卫生出版社, 2018: 144. |
| [11] | Guarino M, Perna B, Cesaro AE, et al. 2023 update on sepsis and septic shock in adult patients: management in the emergency department[J]. J Clin Med, 2023, 12(9): 3188. DOI:10.3390/jcm12093188 |
| [12] | Lin YT, Wong CY, Chang TY, et al. The effect of tetrastarch solution for capillary leak syndrome following allogeneic hematopoietic stem cell transplantation: a report of 2 cases[J]. Hematol Rep, 2021, 13(1): 8750. DOI:10.4081/hr.2021.8750 |
| [13] | Wu MA, Colombo R, Podda GM, et al. Handling shock in idiopathic systemic capillary leak syndrome (Clarkson's disease) less is more: reply[J]. Intern Emerg Med, 2020, 15(2): 349-350. DOI:10.1007/s11739-019-02155-8 |
| [14] | Raja A, Kumar A, Abdullah M, et al. Checkpoint inhibitor-related capillary leak syndrome (CLS)[J]. Cureus, 2024, 16(3): e55719. DOI:10.7759/cureus.55719 |
| [15] | Polishchuk I, Yakobson A, Zemel M, et al. Nivolumab-induced systemic capillary leak syndrome as an ultra rare life-threatening phenomenon of late toxicity and intravenous immunoglobulin efficacy[J]. Immunotherapy, 2021, 13(10): 807-811. DOI:10.2217/imt-2020-0335 |
| [16] | Chandra J, Armengol de la Hoz MA, Lee G, et al. A novel Vascular Leak Index identifies sepsis patients with a higher risk for in-hospital death and fluid accumulation[J]. Crit Care, 2022, 26(1): 103. DOI:10.1186/s13054-022-03968-4 |
| [17] | Cleymaet R, Scheinok TJ, Maes H, et al. Prognostic value of bioelectrical impedance analysis for assessment of fluid overload in ICU patients: a pilot study[J]. Anaesthesiol Intensive Ther, 2021, 53(1): 10-17. DOI:10.5114/ait.2021.103526 |
 2025, Vol. 34
2025, Vol. 34




