2. 南京医科大学第一附属医院质量管理处,南京 210029;
3. 青海省海南藏族自治州人民医院,海南藏族自治州 813099;
4. 南通市第一人民医院急诊科,南通 226002;
5. 苏州大学附属第二医院急诊科,苏州 215004;
6. 苏北人民医院急诊科,扬州 225001;
7. 淮安市第一人民医院急诊科 223300;
8. 淮安市第二人民医院急诊科,淮安 223202;
9. 徐州市第三人民医院 221005;
10. 南通市第四人民医院,南通 226002;
11. 如皋市人民医院,如皋 226500;
12. 南通大学数字医学研究所,南通 226002
2. Quality Management Department, the First Affiliated Hospital of Nanjing Medical University, Nanjing 210029, China;
3. People's Hospital of Hainan Tibetan Autonomous Prefecture, Qinghai Province, Hainan Tibetan Autonomous Prefecture 813099, China;
4. Emergency Department, Nantong First People's Hospital, Nantong 226002, China;
5. Emergency Department, The Second Affiliated Hospital of Soochow University, Suzhou 215004, China;
6. Emergency Department, Northern Jiangsu People's Hospital, Yangzhou 225001, China;
7. Huai'an First People's Hospital, Huai'an 223300, China;
8. Emergency Department, Huai'an Second People's Hospital, Huai'an 223002, China;
9. Third People's Hospital of Xuzhou, Xuzhou 221005, China;
10. Nantong Fourth People's Hospital, Nantong 226002, China;
11. The People's Hospital of Rugao, Rugao 226500, China;
12. Institute of Digital Medicine, Nantong University, Nantong 226002, China
在2019年《中国死因监测数据集》中,伤害排名第五,其中7 561例因中毒死亡,病死率为2.73/100 000。严重的农药中毒病例如除草剂和有机磷杀虫剂中毒患者,起病更急、生命体征更不平稳 [1-2]。当机体不能有效清除毒物或毒性代谢产物时,就需要考虑血液灌流、血液透析、血浆置换、床旁肾脏替代治疗等血液净化治疗[3-4],这些方法在一些急性中毒病例中已经显示出了疗效[5-6]。因此,国内大部分三级医院以及部分二级医院的急诊科已逐渐将血液净化做为治疗急性中毒的常用方法之一。近年来,中毒体外治疗(extracorporeal treatment in poisoning, EXTRIP)工作组发布了对EXTRIP已经提出了血液净化用于治疗17种药物、铊盐和甲醇的建议[7]。等药物中毒的血液净化循证建议,但是国内常见的农药并没有被提及。因此,本研究对江苏省内9家医院的急性重度中毒患者进行了多中心的横断面调查,旨在了解区域范围内血液净化方法在急性中毒患者救治中的使用现状,并分析接受血液净化治疗的中毒患者与未接受治疗的患者的临床差异。
1 资料与方法 1.1 研究设计本研究是一项横断面急性中毒流行病学调查,研究遵循STROBE声明[8],符合《赫尔辛基宣言》中的医学研究伦理标准,患者的隐私和数据安全都得到了保障。研究通过了南京医科大学第一附属医院伦理委员会批准,审批号为2020-SR-353。本研究收集并分析患者人口统计学特征,急诊就诊后第1个小时的生命体征和治疗措施。
毒物被分为5类:农药、药物、食品、化学品和其他毒物,由于信息有限或不确定性而不属于上述类别、以及未知物质的毒物则被统称为“其他毒物”。结局指标包括住院时长和病死率,住院及离院后28 d电话随访期间死亡患者均被记录。如果初次联系失败,继续联系3 d仍失联的患者被认为失访。
1.2 研究对象2015年6月至2019年5月期间,江苏省9家医院参与本研究,为7家三级甲等医院和2家二级甲等医院(包含一家职业病防治医院和1家精神病院)。包括南京医科大学第一附属医院、南通市第一人民医院、苏州大学第二附属医院、苏北人民医院、淮安市第一人民医院、淮安市第二人民医院、徐州市第三人民医院、南通市第四人民医院、如皋市人民医院。纳入标准为行血液净化的中毒患者。排除标准:①轻度和中度酒精中毒;②年龄小于12岁的中毒患者。
1.3 数据收集本研究应用江苏中康软件有限责任公司开发的《中毒调查》软件,由经过培训的急诊医务人员通过网络录入患者的临床资料。收集患者的性别、年龄、职业、摄入时间、毒物名称和类型、剂量、摄入途径、中毒原因、生命体征、洗胃、呕吐、解毒剂、糖皮质激素、血液净化模式、机械通气细节、住院天数和生存情况。每个分中心指定一名至少有10年临床经验的急诊医生担任质量控制员。质控员每月对报告的患者数据进行数据质量控制检查,重点关注完整性、准确性和一致性。
1.4 统计学方法数据采用描述性统计的方法进行汇总,统计分析使用SPSS 26.0完成。对于连续变量,符合正态分布的数据,用均数±标准差(x±s)表示,偏态分布数据用中位数(四分位数)[M(Q1, Q3)]表示;对于分类变量,统计频数和比例。两组间的比较采用Wilcoxon秩和检验和卡方检验。以P<0.05表示差异有统计学意义。
2 结果 2.1 一般情况4 178例急性中毒患者的分组情况具体见图 1,患者的预后情况均通过电话随访确认。
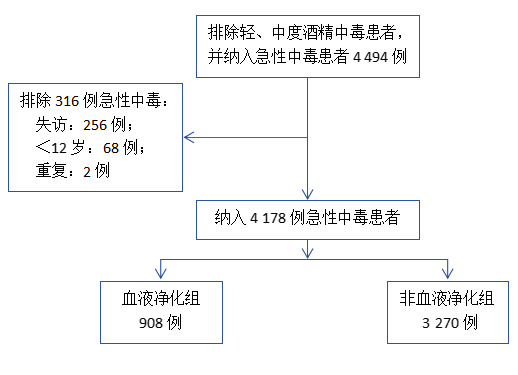
|
| 图 1 分组流程图 Fig 1 Grouping flowchart |
|
|
流程图 1显示了4 178例急性中毒病例的患者特征。非血液净化组占比78.3%,血液净化组占比21.7%。54例(7.0%)在中毒1 h内进入急诊室,480例(62.4%)在中毒1~6 h后急诊就诊。在中毒途径明确的血液净化组病例中,大多数接触途径是口服(98.2%)。排名前五的职业分别为农民(52.9%)、其他职业(30.7%)、学生(3.1%)、个体经营者(4.6%)和商业服务人员(1.5%)。
在接受血液净化的患者中,22.6%的患者入院后第1小时GCS评分为3~8(P<0.05),8.0%的患者入院后第1小时MAP<70 mmHg(P<0.05),3.2%的患者入院后第1小时心率<60次/min,4.6%的患者入院后第1小时呼吸频率<12次/min。入院后第1小时呼吸频率 > 28次/min的病例中,血液净化组48例中有21例死亡,非血液净化组78例中有15例死亡。在接受血液净化治疗的中毒病例中,78.9%的病例存活,21.1%的病例死亡。与非血液净化组相比,血液净化组的住院时间更长(P<0.05),病死率更高(P<0.05)(见表 1)。
| 指标 | 例数(%) | 血液净化组[数(%)] | 非血液净化组[例数(%)] |
| 年龄(岁,x±s) | 45.2±18.0 | 48.0±17.26 | 44.5±18.1 |
| 13~19 | 221 (5.3) | 30 (3.3) | 191 (5.8) |
| 20~29 | 766 (18.3) | 138 (15.2) | 628 (19.2) |
| 30~39 | 729 (17.5) | 132 (14.5) | 597 (18.3) |
| 40~49 | 822 (19.7) | 172 (18.9) | 650 (19.9) |
| 50~59 | 685 (16.4) | 192 (21.2) | 493 (15.1) |
| 60~69 | 492 (11.8) | 139 (15.3) | 353 (10.8) |
| 70~79 | 293 (7.0) | 78 (8.6) | 215 (6.6) |
| ≥80 | 170 (4.1) | 27 (3.0) | 143 (4.4) |
| 性别 | |||
| 女 | 2 369 (56.7) | 515 (56.7) | 1 854 (56.7) |
| 男 | 1 809 (43.3) | 393 (43.3) | 1 416 (43.3) |
| 基础疾病 | |||
| 高血压 | 487 (11.7) | 137 (15.1) | 350 (10.7) |
| 精神疾病 | 395 (9.5) | 130 (14.3) | 265 (8.1) |
| 糖尿病 | 107 (2.6) | 26 (2.9) | 81 (2.5) |
| 冠心病 | 69 (1.7) | 21 (2.3) | 48 (1.5) |
| 脑卒中个人史 | 68 (1.6) | 20 (2.2) | 48 (1.5) |
| 恶性肿瘤 | 65 (1.6) | 15 (1.7) | 50 (1.5) |
| 痴呆 | 34 (0.8) | 5 (0.6) | 29 (0.9) |
| 免疫系统疾病 | 31 (0.7) | 5 (0.6) | 26 (0.8) |
| 胃十二指肠溃疡 | 21 (0.5) | 3 (0.3) | 18 (0.6) |
| 心功能不全 | 18 (0.4) | 5 (0.6) | 13 (0.4) |
| 肝功能不全 | 18 (0.4) | 1 (0.1) | 17 (0.5) |
| 肾功能不全 | 15 (0.4) | 3 (0.3) | 12 (0.4) |
| 哮喘 | 13 (0.3) | 2 (0.2) | 11 (0.3) |
| 慢性阻塞性肺疾病 | 11 (0.3) | 6 (0.7) | 5 (0.2) |
| 中毒原因a | |||
| 自杀 | 2 446 (60.7) | 778 (86.7) | 1 668 (53.3) |
| 意外 | 450 (11.2) | 26 (2.9) | 424 (13.5) |
| 疑似自杀 | 1 131 (28.1) | 93 (10.4) | 1 038 (33.2) |
| 中毒前有情绪刺激 | 1 534 (37.5) | 447 (49.2) | 1 087 (33.2) |
| 暴露途径b | |||
| 口服 | 3 476 (84.9) | 888 (98.2) | 2 588 (81.1) |
| 吸入 | 526 (12.8) | 8 (0.9) | 518 (16.2) |
| 皮肤接触 | 121 (3.0) | 12 (1.3) | 109 (3.4) |
| 其他 | 20 (0.5) | 2 (0.2) | 18 (0.6) |
| 从中毒到急诊就诊时间(h)c | |||
| <1 h | 308 (10.1) | 54 (7.0) | 254 (11.1) |
| 1~6 h | 1 891 (62.9) | 480 (62.4) | 1 411 (61.6) |
| 6~24 h | 623 (20.4) | 192 (25.0) | 431 (18.8) |
| > 24 h | 236 (7.7) | 43 (5.6) | 193 (8.4) |
| 入院第1小时GCS评分dh | |||
| 3~8 | 418 (12.9) | 184 (22.6) | 234 (9.7) |
| 9~12 | 326 (10.1) | 96 (11.8) | 230 (9.5) |
| 13~15 | 2 484 (77.0) | 533 (65.6) | 1 951 (80.8) |
| 入院第1小时MAP (mmHg)e | |||
| <70 | 168 (4.3) | 71 (8.0) | 97 (3.2) |
| 70~105 | 2 837 (72.6) | 587 (66.0) | 2 250 (74.6) |
| > 105 | 902 (23.1) | 232 (26.0) | 670 (22.2) |
| 入院第1小时心率(次/min)fh | |||
| <60 | 150 (3.8) | 29 (3.2) | 121 (4.0) |
| 60~100 | 2 995 (76.4) | 577 (64.3) | 2 418 (79.9) |
| > 100 | 777 (19.8) | 291 (32.4) | 486 (16.1) |
| 入院第1小时呼吸频率(次/min)gh | |||
| <12 | 220 (5.7) | 41 (4.6) | 179 (6.0) |
| 12~28 | 3 547 (91.1) | 805 (90.0) | 2 742 (91.4) |
| > 28 | 126 (3.2) | 48 (5.4) | 78 (16.1) |
| 暴露毒物种类数 | |||
| 1 | 3 703 (88.6) | 767 (84.5) | 2 936 (89.8) |
| 2 | 337 (8.1) | 100 (11.0) | 237 (72.4) |
| 3 | 98 (2.3) | 33 (3.6) | 65 (2.0) |
| 4 | 32 (0.8) | 6 (0.7) | 26 (0.8) |
| ≥5 | 8 (0.2) | 2 (0.2) | 6 (0.2) |
| 结局h | |||
| 存活 | 3 813 (91.3) | 716 (78.9) | 3 097 (94.7) |
| 死亡 | 365 (8.7) | 192 (21.1) | 173 (5.3) |
| 住院时间[d, M(Q1, Q3)]h | 3(1, 6) | 5(3, 9) | 2(1, 4) |
| 注:a总4 027例,缺失15例;b总4 094例,缺失84例;部分患者通过多种途径接触毒素,累积百分比超过100%。其他中毒途径分类包括不太常见的静脉、口腔、蜜蜂蜇伤等;c总3 058例,缺失1 120例;d总3 228例,缺失950例;e总3 907例,缺失271例;f总3 922例,缺失256例;g总3 893例,缺失285例;h数据分析,结果有统计学意义(P<0.05) | |||
72.4%的患者在到达急诊科后6 h内进行了血液净化。血液灌流(hemoperfusion, HP)是最常见的血液净化方法(90.4%),其次是连续性肾脏替代治疗(continuous renal replacement therapy, CRRT)(4.4%)。部分患者接受了一种以上的血液净化方法,其中HP和CRRT是最常见的组合(4.8%)(见表 2)。
| 指标 | 例数 | 占比(%) |
| 血液净化方式 | ||
| 单一方式 | 862 | 94.9 |
| HP | 821 | 90.4 |
| CRRT | 40 | 4.4 |
| PE | 1 | 0.1 |
| 联合方式 | 46 | 5.1 |
| HP+CRRT | 44 | 4.8 |
| HP+PE | 1 | 0.1 |
| HP+CRRT+PE | 1 | 0.1 |
| 到达急诊至第一次血液净化时间(h) | ||
| <1 h | 40 | 4.4 |
| 1~6 h | 617 | 68 |
| 6~24 h | 56 | 6.2 |
| > 24 h | 2 | 0.2 |
| 联合治疗 | ||
| 催吐 | 18 | 2 |
| 洗胃 | 481 | 53 |
| 机械通气 | 131 | 14.4 |
| 拮抗剂 | 316 | 34.8 |
| 解磷定 | 233 | 25.7 |
| 长托宁 | 160 | 17.6 |
| 阿托品 | 153 | 16.9 |
| 氟马西尼 | 21 | 2.3 |
| 纳络酮 | 17 | 1.9 |
| 氯解磷定 | 13 | 1.4 |
| 维生素K1 | 7 | 0.8 |
| 乙酰胺 | 1 | 0.1 |
| 糖皮质激素 | 182 | 20 |
在除草剂暴露中,最常见的血液净化模式是HP(92.4%,281/304),2例CRRT患者,21例HP+CRRT患者。在有机磷杀虫剂暴露中,最常见的血液净化模式是HP(94.5%,256/271),3例CRRT患者,10例HP+CRRT患者,1例患者为HP+PE+CRRT。此外,1例毒死蜱暴露病例采用序贯HP+PE+CRRT治疗。药物中毒中,精神药物中毒(9.1%)最常见,血液净化方式常采用HP(75例),其次是CRRT(9例)(见表 4)。
| 指标 | 血液净化组 | 非血液净化组 | ||
| 中毒类型a.b | 例数 | 占比(%) | 例数 | 占比(%) |
| 农药 | ||||
| 存活 | 513 | 56.5 | 933 | 28.5 |
| 死亡 | 180 | 19.8 | 137 | 4.2 |
| 药物 | ||||
| 存活 | 170 | 18.7 | 1096 | 33.5 |
| 死亡 | 7 | 0.7 | 18 | 0.6 |
| 食物 | ||||
| 存活 | 20 | 2.2 | 363 | 11.1 |
| 死亡 | 1 | 0.1 | 1 | 0 |
| 化学品 | ||||
| 存活 | 9 | 1 | 626 | 19.1 |
| 死亡 | 4 | 0.4 | 15 | 0.5 |
| 其他 | ||||
| 存活 | 4 | 0.4 | 2 | 0.1 |
| 死亡 | 0 | 0 | 0 | 0 |
| 缺失 | ||||
| 存活 | 0 | 0 | 78 | 2.4 |
| 死亡 | 0 | 0 | 2 | 0.1 |
| 注:a两种或两种以上毒物中毒,根据毒物的毒性进行分类,以毒性强的毒物为标准。食物中毒是指摄入了食物、酒、药酒、动物或植物的毒素以及其他经口摄入的物质而生病。其他: 指除农药、药品、食品、化学制品以外的毒物和不明毒物;b结果差异具有统计学意义(P<0.05) | ||||
| 品名 | 类别 | HP | HP+CRRT | CRRT | PE | HP+PE | HP+CRRT+PE | 例数(%) |
| 最常见的10种农药 | ||||||||
| 百草枯 | 除草剂 | 199 | 15 | 1 | / | / | / | 215 (23.7) |
| 敌敌畏 | 有机磷 | 74 | 3 | 2 | / | / | / | 79 (8.7) |
| 甲胺磷 | 有机磷 | 45 | 1 | 1 | / | / | / | 47 (5.2) |
| 乐果 | 有机磷 | 34 | 2 | / | / | / | / | 35 (4.0) |
| 草甘膦 | 除草剂 | 33 | / | 1 | / | / | / | 34 (3.7) |
| 敌草快 | 除草剂 | 27 | 6 | / | / | / | / | 33 (3.6) |
| 毒死蜱 | 有机磷 | 30 | 1 | / | / | / | / | 32 (3.5) |
| 氧化乐果 | 有机磷 | 24 | / | / | / | / | / | 24 (2.6) |
| 阿维菌素 | 大环内酯类抗生素 | 22 | / | / | / | / | / | 22 (2.4) |
| 辛硫磷 | 有机磷 | 12 | / | / | / | / | / | 12 (1.3) |
| 最常见的11种药物 | ||||||||
| 地西泮 | 苯二氮䓬类药物 | 16 | / | 2 | / | / | / | 18 (2.0) |
| 阿普唑仑 | 苯二氮䓬类药物 | 11 | / | 1 | / | / | / | 12 (1.3) |
| 氯氮平 | 非典型抗精神病药物 | 10 | 1 | / | / | / | / | 11 (1.2) |
| 阿米替林 | 三环类抗抑郁药 | 9 | / | / | / | / | / | 9 (1.0) |
| 艾司唑仑 | 镇静催眠药 | 6 | / | / | / | / | / | 6 (0.7) |
| 奥氮平 | 抗胆碱能药物 | 6 | / | / | / | / | / | 6 (0.7) |
| 氯硝西泮 | 苯二氮䓬类药物 | 4 | / | 1 | / | 1 | / | 6 (0.7) |
| 苯海索 | 非典型抗精神病药物 | 5 | / | / | / | / | / | 5 (0.6) |
| 多虑平 | 三环类抗抑郁药 | 4 | 1 | / | / | / | / | 5 (0.6) |
| 利血平 | 非典型抗精神病药物 | 4 | / | 1 | / | / | / | 5 (0.6) |
| 碳酸锂 | 抗躁狂药物 | / | 1 | 4 | / | / | / | 5 (0.6) |
| 注:表格显示了每种除害剂/药物的中毒例数,但没有区分单独使用或混合使用的情况 | ||||||||
血液净化组患者最常见的常规治疗是洗胃(53.0%);其次是拮抗剂(25.7%)如解磷定和阿托品;20.0%的患者给予糖皮质激素治疗。
2.3 毒物表 3显示了血液净化组和非血液净化组中的毒物,两组间的毒物分布差异有统计学意义(P<0.05)。
血液净化组:农药最常见(76.3%),其次为药物(19.4%)。常见的农药为除草剂304例(33.5%)和有机磷杀虫剂271例(29.8%)。五种最常见的除草剂分别为百草枯215例,草甘膦34例,敌草快33例,乙草胺和草铵膦各6例。最常见的有机磷杀虫剂是敌敌畏79例,甲胺磷47例,马拉硫磷36例,对硫磷32例,马拉氧磷24例。药物共177例,常见的5种为地西泮17例,阿普唑仑12例,氯丙嗪11例,阿米替林9例,阿普唑仑、奥氮平、氯氮卓各6例。10例使用白酒,其他毒物包括蟾蜍、河鲀、夹竹桃、二甲苯、乙二醇基防冻剂、煤油、氢氟酸、邻甲苯胺和PVC胶等。
非血液净化组:药物是最常见1 114例(34.1%),常见类型为镇静药和催眠药471例(14.4%),抗精神病药物144例(4.4%),非甾体类抗炎药102例(3.1%),中药96例(2.9%),降压药79例(2.4%)。其次,农药1 070例(32.7%),常见类型为有机磷杀虫剂407例(12.4%)和除草剂295例(9.0%)。五种最常见的除草剂分别是百草枯164例,草甘膦69例,草铵膦14例。其他常见农药包括拟除虫菊酯117例(3.6%),灭鼠剂92例(2.8%),阿维菌素37例(1.1%)。化学品排第三位,641例(19.6%),常见类型为气体398例(12.2%),主要为一氧化碳;有机溶剂72例(2.2%),强酸和强碱37例(1.1%)。食物排第四位,364例(11.1%),主要为小龙虾116例(3.6%),酒精91例(2.8%),动植物32例(1.0%),亚硝酸盐27例(0.8%)。80例(2.5%)未登记毒物名称。
表 4总结了血液净化过程中最常见的毒物。农药中毒最常用HP,百草枯最常见,共215例(23.7%);其次是敌敌畏,共79例(8.7%)。HP+CRRT是最常见的联合血液净化方法。药物中毒患者占比较少,以镇静催眠药物为主。
3 讨论本研究通过对江苏省9家医院2015—2019年收治的4 178例急性中毒患者的横断面调查,探讨了体外血液净化在中毒治疗中的应用现状及其对患者临床结局的影响。血液净化的有效性仍不能否定。首先,两组人群都有相同品种的农药中毒,如有机磷、百草枯和草甘膦,这提示血液净化可以挽救一些严重中毒的患者,降低有机磷中毒的病死率[9]。其次,两组患者在严重程度和暴露程度上存在不同。血液净化组患者病情更严重GCS评分3~8分和心率 > 100次/min的患者比非血液净化组多。此外,血液净化组有更多的百草枯中毒病例,百草枯中毒的病死率本身就很高。因此,对于血液净化治疗效果的评价,除病死率外,还需要考虑其他因素,如毒性类型、剂量、吸收途径、治疗时间、治疗方法等。
在过去的10年中,EXTRIP已经提出了已经提出了针对多种毒物的血液净化治疗建议血液净化建议中的毒物,但这些毒物在中国不常见。相反,中国常见的一些毒物是否适合应用血液净化治疗尚缺乏明确的指南[10-11]。根据2006—2013年中国自杀死因的调查显示,农药中毒是主要死亡原因[12]。在血液净化病例中,86.7%的中毒病例有自杀意图,其中76.3%的毒物为农药,19.4%为药物。在未进行血液净化的病例中,农药中毒占31.9%,药物中毒占32.8%。这些数据表明,并非所有农药或药物中毒病例都进行了血液净化。
本研究中HP是血液净化的主要方式,其次是CRRT。HD在欧洲或北美等地区常见[13],但在本调查中未记录HD应用,这可能与多方面因素有关。首先,这与急诊科医疗设备的配置情况有关。在中国,急性中毒病例主要由急诊科医生独立管理,而且江苏省大多数医院急诊科配备了血液灌流设备。此外,江苏省大多数急诊科已经建立了急诊重症监护病房(EICU),需要HD的严重中毒患者通常在EICU和抢救室进行CRRT治疗。这种医疗设备的可用性影响了本调查中HP和CRRT的使用情况。其次,与暴露的毒物品种有关。除非存在器官衰竭、电解质异常或酸碱不平衡,一般都推荐血液灌注作为亲脂性和高蛋白结合物质或未知毒素引起的中毒[14]。另外,中国血液灌流的吸附剂,主要采用的是中性大孔吸附树脂[15-16],这可以有效地消除高蛋白质结合和脂溶性分子[17],显示了高效的生物相容性和高水平的安全性[18]。
本研究中血液净化组中毒物以农药为主(76.3%),而农药中毒多为亲脂性物质,更适合血液灌流治疗。因此本研究中HP是最常用的血液净化策略。在经血液净化处理的前10种农药中毒中,有敌敌畏、甲胺磷、马拉硫磷等有机磷农药271例。有机磷农药的毒代动力学[19-20]差异很大,如敌百虫油水分布系数logP =0.51,相对亲水,毒死蜱logP =5.05,高度亲脂性。因此,根据油水分配系数选择方案,HD更适合于敌百虫中毒,而HP更适合于毒死蜱中毒。其次,HP是一种侵入性的治疗方法,不仅存在局部感染和出血的风险,还加快了阿托品的清除,费用也相对较高。因此,在已经有特定拮抗剂的情况下,使用HP治疗有机磷杀虫剂中毒需要谨慎。
与死亡相关的最常见毒物是百草枯(106/192, 55.2%)。一项对照试验[21]发现,持续静脉血液滤过和血液灌流治疗显著提高了百草枯中毒的90 d生存率,但对于摄入高剂量后遭受严重器官损伤的患者,这种治疗是无效的[22]。在过去两年中,有能力检测毒物浓度的医院在一些报告敌草快中毒病例[23]的血液和尿液中检测到百草枯。不足的是,本研究的观察时间与禁止销售百草枯的时间一致,由于没有进行敌草快或百草枯的检测,因此无法判断9例死亡的敌草快中毒是否由百草枯引起,可能导致实际病死率被高估。因此,在临床实践中,应尽快进行毒物检测以明确诊断,以便更精准地应用血液净化治疗。关于本研究的局限性,首先是时间跨度问题,四年的研究时间可能导致外部环境的变化,如治疗方式、设备可用性、医生经验,会影响结果的可比性;其次,不同医院设备和医生对毒代动力学的认识差异可能影响血液净化方法的应用,导致结果的异质性。缺乏毒物浓度监测数据也是局限性之一,限制了对治疗效果的深入分析。作为一项横断面观察性研究,仍存在较多混杂因素,今后还需进行随机对照试验,以提供更强的证据支持。
综上所述,本研究是一项多中心、观察性研究,统计并分析血液净化治疗急性中毒患者流行病学特征以及临床结局,尽管血液净化组病死率较高,但其在严重中毒患者中的潜在价值仍不容忽视。今后还需进行随机对照试验,以调查并为相关问题提供更有力的证据,该试验将考虑一些重要的变量,如血液透析风险评估、透析疗效、毒性特性、毒性动力学、血液浓度、解毒剂和对症治疗的有效性。此次研究目标是通过综合考虑这些变量,确定可以受益于血液净化的急性中毒患者群体,并促进该领域的标准化治疗。
利益冲突 所有作者声明无利益冲突
作者贡献声明 乔莉:研究的实施,撰写文稿;乔莉、陈建荣、沈君华、刘励军、赵旭明、耿平、孙虹、孙青松、杜叶平、杨海晨、田志光、马建军、杨如山:收集临床数据,并对数据进行质控;秦正、吴姗姗、潘裕民:数据整理和随访;吴义刚:数据整理、协助论文撰写;张劲松:研究设计,申请研究经费
| [1] | Lee P, Tai DY. Clinical features of patients with acute organophosphate poisoning requiring intensive care[J]. Intensive Care Med, 2001, 27(4): 694-699. DOI:10.1007/s001340100895 |
| [2] | Dinis-Oliveira RJ, Duarte JA, Sánchez-Navarro A, et al. Paraquat poisonings: mechanisms of lung toxicity, clinical features, and treatment[J]. Crit Rev Toxicol, 2008, 38(1): 13-71. DOI:10.1080/10408440701669959 |
| [3] | Ghannoum M, Nolin TD, Lavergne V, et al. Blood purification in toxicology: nephrology's ugly duckling[J]. Adv Chronic Kidney Dis, 2011, 18(3): 160-166. DOI:10.1053/j.ackd.2011.01.008 |
| [4] | Hoffman RS. 100 years of blood purification in poisoning: closing the gap between anecdotal care and evidence-based therapy[J]. Semin Dial, 2014, 27(4): 340-341. DOI:10.1111/sdi.12226 |
| [5] | 雷容, 岳朝辅, 刘世盛, 等. 体外膜肺氧合联合血液净化抢救磷化铝中毒致心搏呼吸骤停1例[J]. 中华急诊医学杂志, 2024, 33(3): 403-405. DOI:10.3760/cma.j.issn.1671-0282.2024.03.026 |
| [6] | 李瑾, 顾双双, 范国峰, 等. 大剂量胰岛素联合血液净化成功救治钙通道阻滞剂中毒一例并文献复习[J]. 中华急诊医学杂志, 2021, 30(2): 231-232. DOI:10.3760/cma.j.issn.1671-0282.2021.02.018 |
| [7] | Harbord N. Common toxidromes and the role of extracorporeal detoxification[J]. Adv Chronic Kidney Dis, 2020, 27(1): 11-17. DOI:10.1053/j.ackd.2019.08.016 |
| [8] | von Elm E, Altman DG, Egger M, et al. The strengthening the reporting of observational studies in epidemiology (STROBE) statement: guidelines for reporting observational studies[J]. Int J Surg, 2014, 12(12): 1495-1499. DOI:10.1016/j.ijsu.2014.07.013 |
| [9] | Dong JH, Zhang MH, Yang X, et al. Fractionated plasma separation and adsorption integrated with continuous veno-venous hemofiltration in patients with acute bipyridine herbicide poisoning[J]. Ren Fail, 2024, 46(2): 2374013. DOI:10.1080/0886022X.2024.2374013 |
| [10] | Zhang MH, Zhang W, Zhao SZ, et al. Hemoperfusion in combination with hemofiltration for acute severe organophosphorus pesticide poisoning: a systematic review and meta-analysis[J]. J Res Med Sci, 2022, 27: 33. DOI:10.4103/jrms.JRMS_822_20 |
| [11] | Yao ZE, Wang PB, Fu QJ, et al. Efficacy and safety of plasma exchange combined with hemoperfusion in the treatment of organophosphorus poisoning: a meta-analysis[J]. Blood Purif, 2023, 52(6): 578-590. DOI:10.1159/000530117 |
| [12] | Ghannoum M, Nolin TD, Goldfarb DS, et al. Extracorporeal treatment for thallium poisoning: recommendations from the EXTRIP workgroup[J]. Clin J Am Soc Nephrol, 2012, 7(10): 1682-1690. DOI:10.2215/CJN.01940212 |
| [13] | Ke JT, Wei YT, Chen BH. Application of hemoperfusion in the treatment of acute poisoning[J]. Blood Purif, 2024, 53(1): 49-60. DOI:10.1159/000532050 |
| [14] | 孙承业. 中毒事件处置[M]. 北京: 人民卫生出版社, 2013: 129. |
| [15] | 赵骏秀, 彭晓波, 王春燕, 等. 普鲁士蓝或联合血液灌流治疗急性铊中毒的疗效分析[J]. 中华危重病急救医学, 2018, 30(7): 695-698. DOI:10.3760/cma.j.issn.2095-4352.2018.07.016 |
| [16] | 马国营, 齐洪娜, 肖青勉, 等. 大黄为主中药组方联合持续血液灌流对百草枯中毒患者的保护作用[J]. 实用医学杂志, 2018, 34(5): 847-850. DOI:10.3969/j.issn.1006-5725.2018.05.037 |
| [17] | 中国医师协会急诊医师分会, 中国毒理学会中毒与救治专业委员会. 急性中毒的诊断与治疗专家共识[J]. 中华卫生应急电子杂志, 2016, 2(6): 333-347. DOI:10.3877/cma.j.issn.2095-9133.2016.06.002 |
| [18] | 郭翔, 李培茂, 张艳芳, 等. 血液灌流吸附材料组织相容性和有效性的体外实验[J]. 中华劳动卫生职业病杂志, 2019, 37(11): 848-851. DOI:10.3760/cma.j.issn.1001-9391.2019.011.013 |
| [19] | Eddleston M. Novel clinical toxicology and pharmacology of organophosphorus insecticide self-poisoning[J]. Annu Rev Pharmacol Toxicol, 2019, 59: 341-360. DOI:10.1146/annurev-pharmtox-010818-021842 |
| [20] | Benfenati E, Gini G, Piclin N, et al. Predicting logP of pesticides using different software[J]. Chemosphere, 2003, 53(9): 1155-1164. DOI:10.1016/S0045-6535(03)00609-X |
| [21] | Li CB, Hu DY, Xue W, et al. Treatment outcome of combined continuous venovenous hemofiltration and hemoperfusion in acute paraquat poisoning: a prospective controlled trial[J]. Crit Care Med, 2018, 46(1): 100-107. DOI:10.1097/CCM.0000000000002826 |
| [22] | Gawarammana IB, Buckley NA. Medical management of paraquat ingestion[J]. Br J Clin Pharmacol, 2011, 72(5): 745-757. DOI:10.1111/j.1365-2125.2011.04026.x |
| [23] | 夏振瑜, 毛征生, 张劲松, 等. 毒物检测技术在895例临床中毒患者中的应用价值研究[J]. 中华急诊医学杂志, 2023, 32(2): 186-191. DOI:10.3760/cma.j.issn.1671-0282.2023.02.010 |
 2025, Vol. 34
2025, Vol. 34




