联吡啶类除草剂主要包括百草枯(paraquat,PQ)和敌草快(diquat,DQ),均为常见的农药种类,具有缺乏特效解毒药且病死率高的特点。自2016年7月1日国内禁止百草枯水剂销售和使用起[1],敌草快逐渐占据市场,相关中毒病例数也逐年增加,并常在中毒患者体内检测到两种毒物同时存在。通过前期研究发现,相较于单类中毒,DQ混合PQ中毒患者往往病情更重、预后更差[2]。PQ和DQ主要通过肾脏排泄[3-4],具有显著肾毒性,而急性肾损伤(acute kidney injury,AKI)是联吡啶类除草剂中毒常见且严重的并发症,与患者预后紧密相关,所以早期识别、诊断和治疗AKI至关重要。目前关于PQ、DQ以及混合中毒相关AKI的临床研究较为有限,本研究回顾性分析相关中毒患者临床资料,总结归纳混合中毒患者发生AKI相关临床特点、预后情况及危险因素,为早期干预和治疗决策提供临床依据。
1 资料与方法 1.1 研究对象回顾性分析2016年1月20日至2024年6月10日本院急诊科收治的210例PQ、DQ以及混合中毒患者临床资料。
纳入标准:①年龄≥16岁且≤90岁;②服毒后48 h内至本院就诊;③病史提供为PQ和/或DQ中毒;④入院时经高效液相色谱联合质谱法(Waters TQ-S UPLC-MS检测仪)在血浆中检测到PQ和/或DQ浓度。排除标准:①病史包含其他毒物中毒;②服毒至本院就诊时间超过48 h;③明确有肾功能不全病史;④临床资料不全;⑤拒绝行血液净化治疗;⑥住院时间未满12 h。
本研究严格遵循《赫尔辛基宣言》中人体医学研究的伦理原则,经温州医科大学附属第一医院医学伦理委员会批准(审批编号:KY2024-R205)。
研究期间共收治210例中毒患者,按照纳入和排除标准,最后纳入173名患者(见图 1)。
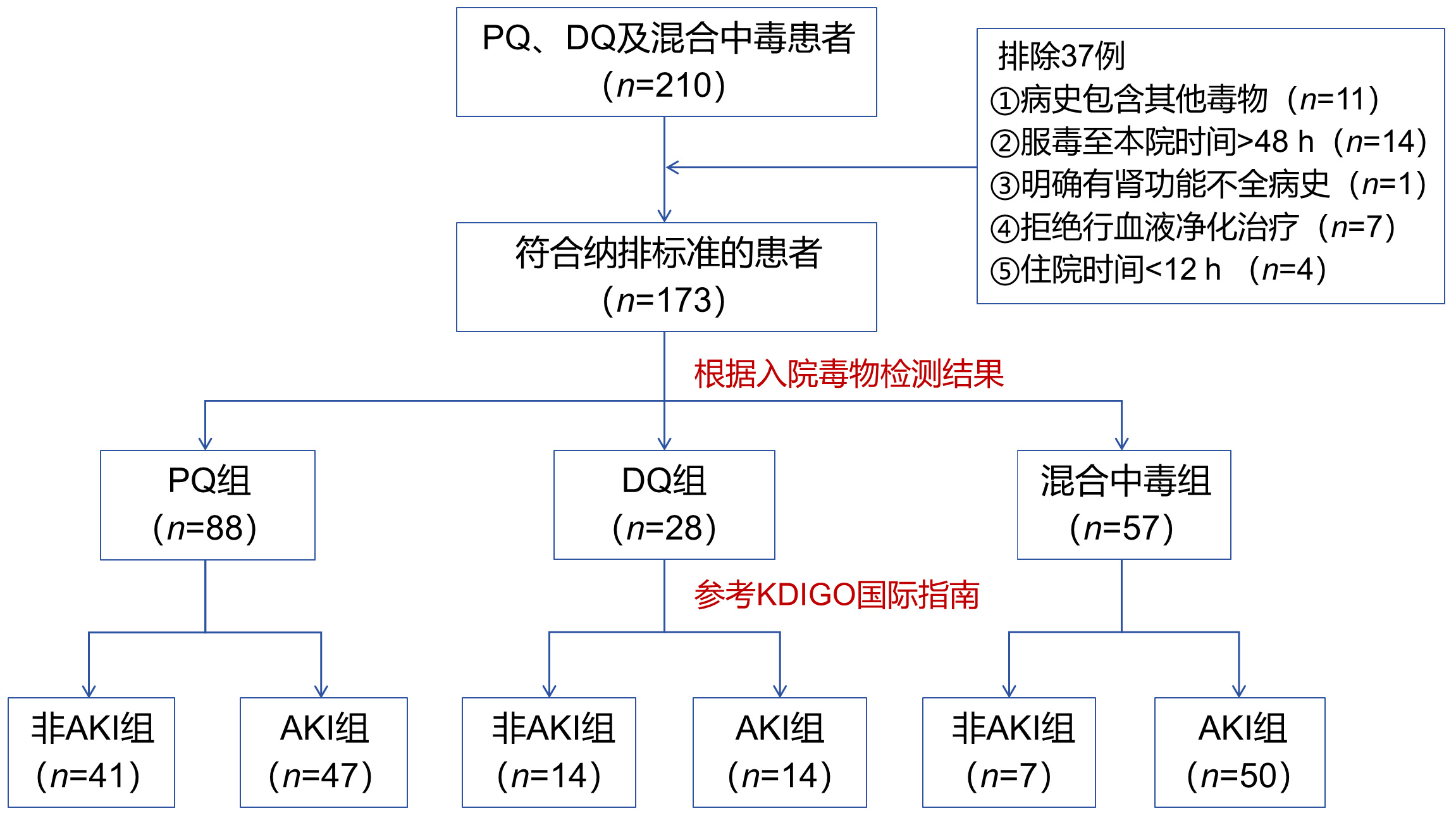
|
| 注:PQ为百草枯,DQ为敌草快,AKI为急性肾损伤,KDIGO国际指南为国际改善全球肾脏疾病预后组织制订的AKI诊断标准 图 1 患者入组流程图 Fig 1 Flow diagram of study enrollment |
|
|
临床资料收集:记录符合纳入标准的患者临床资料:①一般资料:性别、年龄、身高、体重、既往病史、院外治疗情况。②中毒相关资料:服毒原因及途径、服毒种类、服毒量、服毒至入院时间等资料。③实验室数据收集:入院时的生命体征、血浆毒物浓度、白细胞计数(white blood cell, WBC)、中性粒细胞计数(neutrophil, NEUT)、淋巴细胞计数(lymphocyte, LYM)、血小板计数(platelet, PLT)、单核细胞计数(monocyte, MONO)、血肌酐(serum creatinine, SCr)、尿素氮(blood urea nitrogen, BUN)、肾小球滤过率估算值(estimated glomerular filtration rate, eGFR)、降钙素原(procalcitonin, PCT)、C反应蛋白(c-reactive protein, CRP)、丙氨酸转氨酶(alanine aminotransferase, ALT)、天冬氨酸转氨酶(aspartate aminotransferase, AST)、血乳酸(blood lactic acid, Lac)、血钾(K+)、动脉血氧分压(partial pressure of oxygen, PaO2)、二氧化碳分压(partial pressure of carbon dioxide, PCO2)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol, HDL-C)、胱抑素C(cystatin C, CysC)。④动态指标:服毒后5 h、12 h、24 h、3 d、5 d、7 d的SCr值,既往SCr基线值,住院期间SCr最高值以及出院时的SCr值。⑤其他:结合患者入院检查计算全身炎症反应综合征评分(SIRS评分)、急性生理及慢性健康评分Ⅱ(APACHEⅡ评分)、中毒严重度评分(PSS评分),入院后机械通气、血液净化、血管活性药物治疗情况,急诊重症监护室(emergency intensive care unit, EICU)住院时间、转归、随访情况等资料。eGFR采用慢性肾脏疾病流行病学协作组(chronic kidney disease epidemiology collaboration, CKD-EPI)发表[5]的基于SCr的CKD-EPI公式。
1.3 毒物检测、AKI诊断标准以及分组毒物检测方法与分组:采用高效液相色谱联合质谱法对符合纳入标准的患者入院时的血浆进行PQ与DQ浓度检测。同时测得PQ与DQ为混合组,只测得PQ为PQ组,只测得DQ为DQ组。
根据2012年国际改善全球肾脏疾病预后组织制订的AKI诊断标准[6],依据患者住院期间是否发生AKI,分为AKI组和非AKI组。为保证数据完整性及准确性,同时考虑到中毒治疗方案的特殊性及相关专家共识的建议[7-8],本研究相关AKI定义未纳入尿量和肾脏替代治疗相关标准。为控制偏倚,本研究采用本院检验科提供的血SCr值而非出院诊断,作为AKI判断的依据。
肾脏功能恢复定义[9]:①肾脏功能恢复:血SCr降至阈值或基线以下;②肾脏功能部分恢复:血SCr从峰值浓度下降25%或以上,但仍高于阈值或基线;③肾脏功能未恢复:仍依赖透析或血SCr从峰值浓度下降小于25%。均以出院时的血SCr值为标准。
1.4 治疗方法参照专家共识[7-8],入院后完善相关检查,监测生命体征;对经口中毒患者予尽早洗胃,口服活性炭或甘露醇导泻,根据具体病情及血浆毒物浓度制订精准化治疗方案,尽早予血液灌流清除体内毒物,应用甲泼尼龙、环磷酰胺、抗氧化剂及其他对症支持治疗。
1.5 统计学方法采用SPSS 25.0及R软件(4.1.2版本)进行数据分析。正态分布的计量资料数据以均数±标准差(x±s)表示,两组间比较采用独立样本t检验;不符合正态分布及方差齐性的计量资料数据以中位数(四分位数)[M(Q1, Q3)]表示,两组间比较采用Mann-Whitney U检验,三组间比较采用Kruskal-Wallis H检验。计数资料以频数(百分比)表示,采用χ2检验。对相关指标进行单因素Logistic回归分析,通过最小绝对收敛和选择算子(least absolute shrinkage and selection operator, Lasso)回归法筛选风险因子,多因素Logistic回归分析混合中毒患者发生AKI的独立危险因素。通过受试者工作特征(receiver operating characteristic urve, ROC)曲线,计算曲线下面积(area under carve, AUC),评估相关指标对混合中毒患者发生AKI的预测价值;数据缺失部分,正态分布采用均值填补法,偏态分布采用中位数填补法。以P<0.05为差异有统计学意义。
2 结果 2.1 PQ组、DQ组和混合中毒组患者临床资料对比共纳入PQ组88例,DQ组28例,混合中毒组57例。三组患者对比年龄、死亡人数、服毒量、身体质量指数(body mass index, BMI)、AKI发生情况以及具体分级、血液净化治疗(包括血液灌流治疗、肾脏替代治疗)、机械通气治疗、血管活性药物治疗、入院SIRS评分、入院APACHE Ⅱ评分、入院PSS评分差异有统计学意义(P<0.05)。三组患者对比性别、基础疾病、EICU住院时间、服毒至本院时间差异无统计学意义(P>0.05)。
进一步两两比较发现,与PQ组、DQ组相比,混合中毒组死亡人数、服毒量、AKI发生情况、肾脏替代治疗、机械通气治疗、血管活性药物治疗、入院SIRS评分、入院PSS评分差异具有统计学意义(均P<0.05);与PQ组相比,混合中毒组年龄、BMI以及血液灌流治疗差异具有统计学意义(P<0.05);与DQ组相比,混合中毒组入院APACHE Ⅱ评分差异具有统计学意义(P<0.05)。见表 1。
| 变量 | PQ组(n=88) | DQ组(n=28) | 混合中毒组(n=57) | H/χ2值 | P |
| 男性(%) | 53(60.23) | 15(53.57) | 28(49.12) | 1.777 | 0.411 |
| 年龄(岁)a | 50.00(34.00, 63.00) | 28.00(21.00, 39.00) | 29.00(20.00, 42.00)b | 28.285 | < 0.01 |
| 基础疾病 | |||||
| 高血压(%) | 20(22.73) | 2(7.14) | 6(10.53) | 5.81 | 0.055 |
| 糖尿病(%) | 8(9.09) | 1(3.57) | 3(5.26) | 1.37 | 0.504 |
| 冠心病(%) | 3(3.41) | 2(7.14) | 4(7.02) | 1.17 | 0.558 |
| 慢性阻塞性肺疾病(%) | 3(3.41) | 1(3.57) | 3(5.26) | 0.33 | 0.850 |
| 死亡(%) | 38(43.18) | 4(14.29) | 41(71.93)bc | 26.647 | < 0.01 |
| 服毒量(mL)a | 20.00(5.00, 100.00) | 40.00(20.00, 50.00) | 100.00(50.00, 200.00)bc | 33.074 | < 0.01 |
| EICU住院时间(d)a | 2.00(1.00, 3.00) | 3.00(2.00, 4.00) | 2.00(1.00, 4.00) | 5.318 | 0.070 |
| 服毒至本院时间(h)a | 5.00(3.50, 10.00) | 6.00(4.00, 8.00) | 5.00(3.00, 7.50) | 4.479 | 0.106 |
| BMI(kg/m2)a | 23.03(20.83, 25.35) | 20.76(19.53, 23.39) | 20.96(19.53, 24.39)b | 9.569 | 0.008 |
| AKI发生情况(%) | 47(53.41) | 14(50.00) | 50(87.72)bc | 20.624 | < 0.01 |
| AKI 1级(%) | 4(8.51) | 3(21.43) | 14(28.00) | 6.363 | 0.042 |
| AKI 2级(%) | 16(34.04) | 6(42.86) | 17(34.00) | ||
| AKI 3级(%) | 27(57.45) | 5(35.71) | 19(38.00) | ||
| 血液净化治疗 | |||||
| 血液灌流治疗(%) | 71(80.68) | 27(96.43) | 56(98.25)b | 12.792 | 0.002 |
| 肾脏替代治疗(%) | 35(41.67) | 10(37.04) | 48(87.27)bc | 32.778 | < 0.01 |
| 机械通气治疗(%) | 13(14.77) | 3(10.71) | 28(49.12)bc | 25.339 | < 0.01 |
| 血管活性药物治疗(%) | 14(15.91) | 3(10.71) | 32(56.14)bc | 32.683 | < 0.01 |
| SIRS评分(分)a | 2.00(1.00, 4.00) | 2.00(1.00, 4.00) | 6.00(3.00, 8.00)bc | 35.971 | < 0.01 |
| APACHE Ⅱ评分(分)a | 7.00(4.00, 10.00) | 3.00(2.00, 6.00) | 8.00(5.00, 13.00)c | 17.599 | < 0.01 |
| PSS评分(分)a | 1.00(1.00, 2.00) | 1.00(1.00, 2.00) | 2.00(2.00, 3.00)bc | 32.568 | < 0.01 |
| 注:a为M(Q1, Q3);与PQ组相比,bP<0.05;与DQ组相比,cP<0.05;PQ为百草枯,DQ为敌草快,EICU为急诊重症监护室,BMI为身体质量指数,AKI为急性肾损伤,SIRS评分为全身炎症反应综合征评分,APACHE Ⅱ评分为急性生理及慢性健康评分Ⅱ,PSS评分为中毒严重度评分 | |||||
三组均出现不同程度的肾损伤,173例患者中共111例发生AKI,发生率为64.16%。三组对比AKI发生率、AKI等级差异具有统计学意义(P<0.05),其中混合中毒患者AKI发生率更高、预后更差。见表 1。
PQ中毒组共88例,其中47例发生AKI,发生率为53.41%,具体分布为:1级4例(8.51%)、2级16例(34.04%)、3级27例(57.45%);在预后方面,AKI组中31例(65.96%)死亡,好转出院的患者出院时肾功能均恢复或部分恢复,其中6例(12.77%)肾功能恢复,10例(21.28%)部分恢复(这些患者出院后均未依赖透析,其中4例患者在随访过程中SCr恢复至基线水平)。
DQ中毒组共28例,其中14例发生AKI,发生率为50.00%,具体分布为:1级3例(21.43%)、2级6例(42.86%)、3级5例(35.71%);在预后方面,AKI组中3例(21.43%)死亡,在好转出院的患者中,3例(12.77%)出院时肾功能恢复,4例(28.57%)部分恢复(其中有3例在随访过程中SCr恢复至基线水平),4例(28.57%)未恢复(其中有1例患者出院后仍依赖透析)。
混合中毒组共57例,其中50例发生AKI,发生率为87.72%,具体分布为:1级14例(28.00%)、2级17例(34.00%)、3级19例(38.00%);在预后方面,AKI组中40例(80.00%)死亡,在好转出院的患者中,1例(2.00%)出院时肾功能恢复,6例(12.00%)部分恢复(其中有2例患者在随访过程中SCr恢复至基线水平),3例(6.00%)未恢复(其中有1例患者在随访过程中SCr恢复至基线水平,1例患者在出院后依赖透析)。见表 2。
| 组别 | 非AKI | AKI | AKI组严重程度 | AKI组预后情况 | ||||||
| AKI 1级(n=21) | AKI 2级(n=39) | AKI 3级(n=51) | 死亡 | 好转出院 | ||||||
| 恢复(n=10) | 部分恢复(n=20) | 未恢复(n=7) | ||||||||
| PQ组(n=88) | 41 | 47 | 4 | 16 | 27 | 31 | 6 | 10 | 0 | |
| DQ组(n=28) | 14 | 14 | 3 | 6 | 5 | 3 | 3 | 4 | 4 | |
| 混合中毒组(n=57) | 7 | 50 | 14 | 17 | 19 | 40 | 1 | 6 | 3 | |
| 注:AKI为急性肾损伤,PQ为百草枯,DQ为敌草快 | ||||||||||
混合中毒患者AKI组与非AKI组临床资料相比,性别、基础疾病、服毒至本院以及血液净化时间、BMI、脉搏、呼吸频率和平均动脉压(mean arterial pressure, MAP)差异无统计学意义(P>0.05),AKI组的年龄、服毒量、入院SIRS评分、入院APACHE Ⅱ评分、入院PSS评分显著较高(P<0.05);AKI组中41例(82.00%)患者死亡,非AKI组均好转出院;在治疗方面,AKI组中48例(56.00%)患者接受机械通气治疗,32例(64.00%)患者接受血管活性药物治疗,非AKI组均未接受相关治疗;所有AKI患者均接受血液净化治疗包括血液灌流治疗,其中48例(96.00%)患者接受了肾脏替代治疗,非AKI组中6例(85.71%)接受血液净化治疗,均为血液灌流治疗,且未接受肾脏替代治疗。见表 3。
| 变量 | AKI组(n=50) | 非AKI组(n=7) | Z/χ2/t值 | P值 |
| 男性(%) | 26(52.00) | 2(28.57) | 1.349 | 0.246 |
| 年龄(岁)a | 30.00(22.00, 44.00) | 17.00(17.00, 18.00) | -3.063 | 0.002 |
| 基础疾病 | ||||
| 高血压(%) | 4(8.00) | 2(28.57) | 2.760 | 0.097 |
| 糖尿病(%) | 2(4.00) | 1(14.29) | 1.300 | 0.254 |
| 冠心病(%) | 3(6.00) | 1(14.29) | 0.650 | 0.422 |
| 慢性阻塞性肺疾病(%) | 2(4.00) | 1(14.29) | 1.300 | 0.254 |
| 死亡(%) | 41(82.00) | 0(0.00) | - | - |
| 服毒量(mL)a | 100.00(100.00, 200.00) | 40.00(35.00, 40.00) | -3.963 | < 0.01 |
| 服毒至本院时间(h)a | 5.00(3.00, 7.00) | 4.00(4.00, 8.00) | 0.547 | 0.59 |
| 服毒至血液净化时间(h)b | 6.97±2.70 | 6.67±3.56 | -0.248 | 0.805 |
| BMI(kg/m2)b | 21.68±2.98 | 21.44±2.91 | -0.200 | 0.842 |
| 脉搏(次/min)b | 110.74±29.99 | 89.71±19.38 | -1.771 | 0.082 |
| 呼吸频率(次/min)b | 23.70±6.75 | 20.71±4.20 | -1.119 | 0.268 |
| MAP(mmHg)b | 99.44±25.13 | 85.24±11.07 | -1.449 | 0.153 |
| 血液净化治疗 | ||||
| 血液灌流治疗(%) | 50(100.00) | 6(85.71) | - | - |
| 肾脏替代治疗(%) | 48(96.00) | 0(0.00) | - | - |
| 机械通气治疗(%) | 28(56.00) | 0(0.00) | - | - |
| 血管活性药物治疗(%) | 32(64.00) | 0(0.00) | - | - |
| SIRS评分(分)b | 6.22±2.51 | 1.29±0.88 | -9.721 | < 0.01 |
| APACHE Ⅱ评分(分)a | 9.00(6.00, 13.00) | 3.00(2.00, 3.00) | -3.854 | < 0.01 |
| PSS评分(分)a | 2.00(2.00, 3.00) | 2.00(1.00, 2.00) | -2.674 | 0.003 |
| 注:a为M(Q1, Q3),b为x±s;AKI为急性肾损伤,BMI为身体质量指数,MAP为平均动脉压,SIRS评分为全身炎症反应综合征评分,APACHEⅡ评分为急性生理及慢性健康评分Ⅱ,PSS评分为中毒严重度评分;1 mmHg=0.133 kPa | ||||
混合中毒患者AKI组与非AKI组实验室指标相比,入院时AKI组外周血测得的血浆PQ浓度、血浆DQ浓度、WBC、NEU、MONO、SCr、BUN、PCT、CRP、ALT、AST、Lac、CysC显著高于非AKI组(均为P<0.05),eGFR与PCO2显著低于非AKI组;两组在LYM、PLT、HDL-C、血K+、PaO2差异无统计学意义(均P>0.05)。见表 4。
| 变量 | AKI组(n=50) | 非AKI组(n=7) | Z/t值 | P值 |
| 血浆PQ浓度(ng/mL)a | 999.98(415.68, 2 010.96) | 92.20(84.89, 207.00) | -3.258 | < 0.01 |
| 血浆DQ浓度(ng/mL)a | 11 375.49(4 463.45, 31 873.03) | 1 618.00(1 362.14, 1 767.23) | -2.762 | 0.004 |
| WBC(×109/L)a | 25.53(20.01, 31.81) | 13.19(9.80, 14.75) | -3.574 | < 0.01 |
| NEUT(×109/L)a | 23.39(17.75, 28.28) | 12.44(9.06, 14.19) | -3.404 | < 0.01 |
| LYM(×109/L)a | 1.20(0.65, 1.98) | 0.64(0.59, 1.16) | -0.997 | 0.325 |
| MONO(×109/L)a | 0.70(0.45, 1.15) | 0.26(0.19, 0.41) | -2.650 | 0.008 |
| PLT(×109/L)b | 252.06±115.21 | 248.20±110.53 | -0.080 | 0.936 |
| SCr(μmol/L)b | 144.78±59.53 | 53.57±8.89 | -9.864 | < 0.01 |
| BUN(mmol/L)b | 6.06±1.67 | 3.09±0.99 | -4.513 | < 0.01 |
| eGFR[mL∙min-1∙(1.73 m2)-1]a | 43.20(35.60, 72.80) | 135.00(134.90, 142.50) | 4.109 | < 0.01 |
| PCT(ng/mL)a | 1.98(0.12, 10.70) | 0.04(0.03, 0.04) | -3.164 | 0.002 |
| CRP(mg/L)a | 3.10(1.30, 27.60) | 0.80(0.40, 1.10) | -2.131 | 0.034 |
| ALT(U/L)a | 64.00(19.60, 170.00) | 14.00(10.00, 14.00) | -3.016 | 0.003 |
| AST(U/L)a | 135.00(43.00, 371.00) | 19.00(18.00, 21.00) | -3.024 | 0.003 |
| Lac(mmol/L)a | 6.60(4.50, 14.20) | 1.30(1.30, 1.40) | -3.506 | < 0.01 |
| K+(mmol/L)b | 3.47±0.50 | 3.66±0.29 | 0.982 | 0.330 |
| PaO2(mmHg)a | 97.60(95.00, 98.60) | 98.70(97.30, 98.70) | 1.310 | 0.193 |
| PCO2(mmHg)a | 25.80(21.20, 32.30) | 35.70(33.00, 37.60) | 2.589 | 0.010 |
| HDL-C(mmol/L)b | 1.26±0.32 | 1.15±0.17 | -0.894 | 0.377 |
| CysC(mg/L)b | 1.23±0.62 | 0.46±0.12 | -4.435 | < 0.01 |
| 注:a为M(Q1, Q3),b为x±s;AKI为急性肾损伤,PQ为百草枯,DQ为敌草快,WBC为白细胞计数,NEUT为中性粒细胞计数,LYM为淋巴细胞计数,PLT为血小板计数,MONO为单核细胞计数,SCr为血肌酐,BUN为尿素氮,eGFR为肾小球滤过率估算值,PCT为降钙素原,CRP为C反应蛋白,ALT为丙氨酸转氨酶,AST为天冬氨酸转氨酶,Lac为血乳酸,K+为血钾,PaO2为氧分压,PCO2为二氧化碳分压,HDL-C为高密度脂蛋白胆固醇,CysC为胱抑素C;1 mmHg=0.133 kPa | ||||
57例混合中毒患者中,55例(96.49%)患者的DQ浓度高于PQ,仅有2例患者PQ浓度相对较高,第一位患者血浆PQ浓度为71 053.49 ng/mL,血浆DQ浓度为272.20 ng/mL,第二位患者血浆PQ浓度为71 244.89 ng/mL,血浆DQ浓度为57.38 ng/mL,两位患者均属AKI组。
2.5 混合中毒患者AKI组与非AKI组SCr值动态变化分析在混合中毒患者中,AKI组的SCr水平分别在服毒后5 h、12 h、24 h、3 d、5 d、7 d均显著高于非AKI组(P<0.05)。从变化趋势来看,AKI组患者的SCr水平呈现上升趋势,在服毒后第5天时达到峰值(212.19±101.67)μmol/L,随后呈现下降趋势。见表 5和图 2。
| 组别 | 例数(例) | 服毒后不同时间SCr值(μmol/L)a | |||||
| 5 h | 12 h | 24 h | 3 d | 5 d | 7 d | ||
| AKI组 | 50 | 107.43±38.20 | 142.69±54.07 | 173.05±80.71 | 199.83±81.38 | 212.19±101.67 | 200.21±105.55 |
| 非AKI组 | 7 | 60.14±22.06 | 52.00±11.26 | 59.86±20.82 | 65.00±17.78 | 62.17±18.02 | 61.17±12.62 |
| t值 | -3.104 | -5.530 | -3.616 | -7.065 | -6.859 | -4.664 | |
| P值 | 0.03 | < 0.01 | < 0.01 | < 0.01 | < 0.01 | < 0.01 | |
| 注:a为x±s;AKI为急性肾损伤,SCr为血肌酐 | |||||||
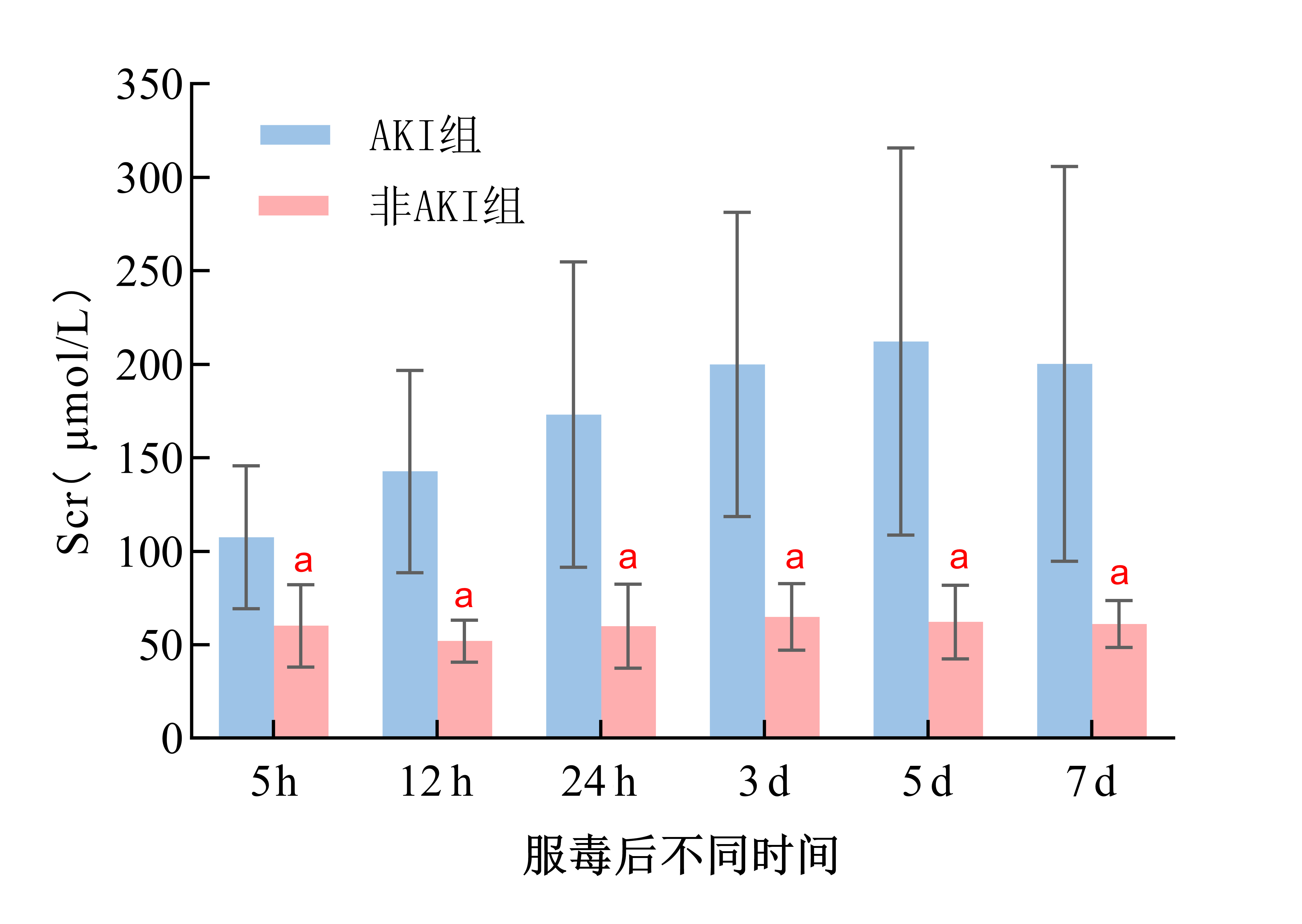
|
| 注:AKI为急性肾损伤;SCr为血肌酐;与非AKI组相比,a P<0.05 图 2 混合中毒患者AKI组与非AKI组SCr动态变化对比图 Fig 2 Comparison of SCr between AKI and non-AKI groups in the mixed poisoning patients at different poisoning times |
|
|
在混合中毒患者中,以是否发生AKI为变量,单因素Logistic回归分析显示:年龄(P=0.029)、服毒量(P=0.015)、入院SIRS评分(P=0.006)、入院APACHE Ⅱ评分(P=0.009)、血浆PQ浓度(P=0.041)、WBC(P=0.007)、NEU(P=0.007)、MONO(P=0.029)、Lac(P=0.022)、PCO2(P=0.037)均与AKI的发生有关。SCr、BUN和eGFR均为反映肾功能的指标,不予纳入Logistic回归分析。
由于研究病例数较少且研究变量较多,为避免纳入变量较多导致回归模型过度拟合丢失重要临床信息,本文运用Lasso回归对10个变量进行筛选,通过交叉验证确定最优λ值,折叠次数为10次,预测相关因子由Lasso中λ的最小值(λ=0.007)选择,筛选出以下变量:年龄、服毒量、入院SIRS评分、入院APACHE Ⅱ评分、WBC、MONO、PCO2,将上述指标纳入多因素Logistic回归分析可见,服毒量和入院SIRS评分是混合中毒患者发生AKI的独立危险因素(均P<0.05)见表 6。
| 变量 | B值 | S.E. | Walx值 | OR值(95%CI) | P值 |
| 服毒量(mL) | 0.065 | 0.031 | 7.328 | 1.067(1.004~1.134) | 0.037 |
| SIRS评分(分) | 1.523 | 0.758 | 4.031 | 4.584(1.037~20.270) | 0.045 |
| 注:SIRS评分为全身炎症反应综合征评分 | |||||
进一步对服毒量和入院SIRS评分进行ROC分析,结果显示服毒量预测混合中毒患者发生AKI的ROC的曲线下面积(AUC)为0.966,95%置信区间为0.929~1.000,截断值为60.000 mL时,敏感度为0.880,特异度为1.000;入院SIRS评分预测混合中毒患者发生AKI的ROC的曲线下面积(AUC)为0.964,95%置信区间为0.912~0.998,截断值为4.000分时,敏感度为0.860,特异度为1.000;而两者联合应用预测AKI的ROC的曲线下面积(AUC)为0.991,95%置信区间为0.976~1.000,敏感度为0.940,特异度为1.000,联合检测对混合中毒后AKI的发生具有较好的预测价值。见表 7和图 3。
| AUC值(AUC95%CI) | 敏感度 | 特异度 | 最佳截断值 | |
| 服毒量(mL) | 0.966(0.929~1.000) | 0.880 | 1.000 | 60.000 |
| SIRS评分(分) | 0.964(0.912~0.998) | 0.860 | 1.000 | 4.000 |
| 服毒量(mL)+SIRS评分(分) | 0.991(0.976~1.000) | 0.940 | 1.000 | - |
| 注:SIRS评分为全身炎症反应综合征评分 | ||||
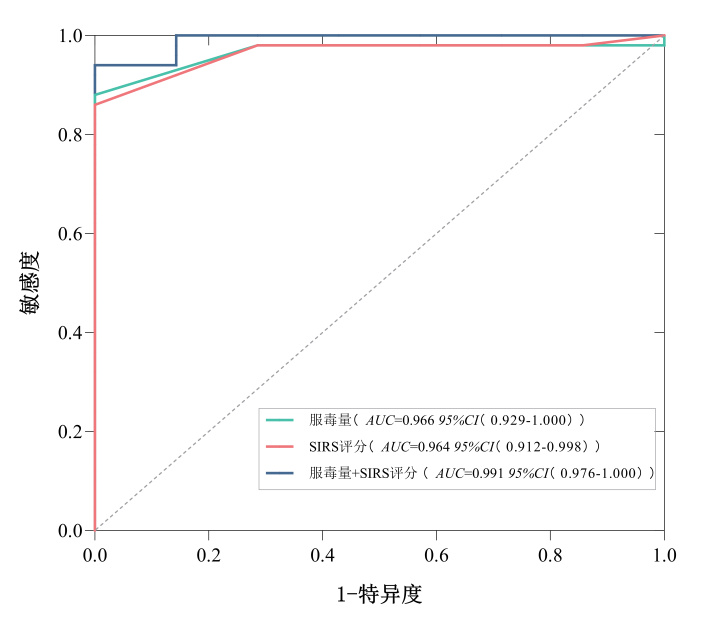
|
| 注:SIRS评分为全身炎症反应综合征评分,AKI为急性肾损伤 图 3 服毒量和入院SIRS评分预测混合中毒患者发生AKI的ROC曲线 Fig 3 ROC curve of ingestion amount and SIRS score on admission predicting AKI in the mixed poisoning patients |
|
|
1960年以来,联吡啶类除草剂接连问世,其中绝大多数为低毒或微毒性除草剂,唯有百草枯和敌草快属于中毒性除草剂,对人体毒性极高。尽管百草枯已在许多国家被禁用,市场上仍存在PQ和DQ冒用与混用的现象[10]。本研究发现相较于单类中毒,DQ与PQ混合中毒患者往往病情更重、预后更差,这与前期研究结果一致[2]。虽然已有相关中毒诊断与专家共识,但未提及对混合中毒患者的临床特点及诊治。所以,联吡啶类除草剂中毒,特别是混合中毒,已成为亟需解决的新难题。研究证实,肾脏是PQ和DQ中毒后常见损伤器官[11-12],两者均可导致AKI,并且中毒后发生AKI的患者往往病死率更高[13-14]。因此,本研究旨在通过分析归纳PQ、DQ及混合中毒患者发生AKI的相关临床特点,探究混合中毒患者发生AKI的危险因素,为早期干预和治疗AKI提供临床依据,从而改善中毒患者预后。
PQ与DQ在化学结构与毒性上相似,均具有强肾毒性,但其肾损伤机制与靶点尚未完全明确。动物实验证明PQ首先损伤的是肾小球,但也有研究显示其主要与肾小管受损有关[15-16];近期动物实验及活检证实DQ具有肾小管毒性[17-18]。本研究中,PQ和DQ单纯中毒患者的AKI发生率分别为53.41%和50.00%,而混合中毒患者AKI发生率高达87.72%,且AKI组病死率高于单纯中毒组,表明混合中毒肾损伤发生率更高且病情更为严重。随访发现,发生AKI并好转出院的患者多数能部分或彻底恢复肾功能,少数发展为慢性肾衰竭并依赖透析,说明联吡啶类除草剂中毒导致的AKI通常可逆,早期诊断与提前干预有助于减少中毒后主要肾脏不良事件(major adverse kidney events, MAKE)的发生。
本研究显示,AKI组患者的血浆PQ和DQ浓度显著高于非AKI组。回顾性分析显示,入院时血浆PQ和DQ浓度是患者预后的独立危险因素[2, 19-20],并且已有研究发现[13]血浆PQ浓度对PQ中毒患者发生AKI具有高预测价值,因此血浆毒物检测对于确认中毒、判断AKI及评估预后至关重要;本研究还发现混合中毒患者的血浆DQ浓度普遍明显高于PQ浓度,且肾脏是DQ中毒的主要靶器官,所以本研究推测在混合中毒中DQ起主导毒性作用,具体机制需深入研究。此外,混合中毒患者中AKI组的病死率和接受脏器治疗的比例更高,入院SIRS评分、APACHE Ⅱ评分、PSS评分等评分显著更高,SCr、BUN、ALT、AST、CysC等脏器损伤程度的指标也更严重。肾脏作为主要排泄器官,约90%以上的PQ或DQ以原型经肾排出,肾损伤后毒物蓄积与再分布加剧机体损害,故中毒后发生AKI的患者往往病情更重、预后更差。动态分析显示,AKI组患者在服毒后各时间点的SCr值均高于非AKI组,且SCr值在第5天达到峰值后逐渐下降,与既往研究一致[19, 21]。本研究以服毒时间为动态研究起点而非入院时间,旨在为临床决策提供更大的参考价值。
传统肾损伤标志SCr易受到肾外因素的干扰,研究证明其对PQ中毒后肾损伤不敏感[22],故寻找早期且敏感的肾损伤预测指标尤为重要。混合中毒机制尚未明确,涉及多机制、多系统,因此本研究采用Lasso-Logistic回归法,该技术适用于共线性和高维度复杂变量的筛选,弥补了单纯Logistic回归法的不足。通过该方法对混合中毒患者发生AKI的危险因素进行降维筛选并建立模型,结果显示服毒量与入院SIRS评分是混合中毒患者发生AKI的独立危险因素,ROC曲线结果表明服毒量与入院SIRS评分均有较高的预测价值。因此,服毒量与入院SIRS评分水平越高,混合中毒患者发生AKI的风险越大,且两者联合具有更高的临床指导意义。服毒量已被广泛运用于中毒患者病情严重程度的判断,对于多数无法立刻获得毒物浓度的医疗机构而言,病史询问包括服毒量仍是判断中毒类型与病情轻重的重要依据。前期研究发现,服毒量与混合中毒患者病死率呈正相关[2]。本研究发现,混合中毒患者中AKI组的服毒量显著高于非AKI组,且服毒量对混合中毒患者发生AKI有较好的预测价值。当服毒量超过60 mL时,混合中毒患者发生AKI的风险显著提升,同时该剂量组病死率高达80.95%。SIRS评分是评估炎症反应严重程度的常用方法,本研究将其运用于除草剂中毒相关AKI,发现入院SIRS评分越高,混合中毒患者发生AKI风险越大。多项研究证实,炎症反应是联吡啶类除草剂中毒后AKI发生的重要机制[23-24],这可能与其在体内主要引起氧化应激反应和炎症反应有关。既往研究显示,SIRS评分高的DQ中毒患者预后较差[25],且WBC也被证实是PQ中毒所致AKI的独立危险因素[13]。SIRS评分包含的要素主要为体温、心率、呼吸和WBC(或未成熟粒细胞),具有快捷、经济、稳定的特点,便于临床医生快速评估病情。
本次研究数据来源于单中心,对于AKI的诊断局限于住院期间SCr与既往基线最大比值,未纳入尿量和血液净化等指标;同时样本量较少,存在一定偏倚。未来将继续扩大样本量,继续深入研究以进一步验证结果。
综上所述,本研究分析归纳了敌草快、百草枯以及混合中毒患者发生急性肾损伤的临床特点,并分析了混合中毒患者发生AKI的危险因素。研究发现,DQ混合PQ中毒相比单纯中毒更容易发生AKI且病死率更高,服毒量和入院SIRS评分是混合中毒患者发生AKI的独立危险因素,两者联合检测具有较高的预测价值。
利益冲突 所有作者声明无利益冲突
作者贡献声明 桂久玖:文章撰写、整理和提交;李柯、叶健萍、丁溢姣、唐虎:数据整理、统计分析;唐亚慧、吴斌:病例的收集和汇总;卢中秋:研究指导、论文修改、经费支持
| [1] | 申桂英. 2016年7月1日起百草枯水剂在中国禁用[J]. 精细与专用化学品, 2016, 24(7): 47. DOI:10.19482/j.cn11-3237.2016.07.012 |
| [2] | 陈潇荣, 杜潇瀛, 叶欢乐, 等. 敌草快混合百草枯中毒患者临床特点分析[J]. 中华急诊医学杂志, 2023, 32(2): 203-209. DOI:10.3760/cma.j.issn.1671-0282.2023.02.013 |
| [3] | 孟娜, 孙艺青, 董艳玲, 等. 敌草快的人体毒代动力学及血液灌流疗效评估[J]. 中华急诊医学杂志, 2020, 29(11): 1403-1410. DOI:10.3760/cma.j.issn.1671-0282.2020.11.005 |
| [4] | Wang XZ, Wang XM, Zhu YY, et al. ADME/T-based strategies for paraquat detoxification: Transporters and enzymes[J]. Environ Pollut, 2021, 291: 118137. DOI:10.1016/j.envpol.2021.118137 |
| [5] | Levey AS, Stevens LA, Schmid CH, et al. A new equation to estimate glomerular filtration rate[J]. Ann Intern Med, 2009, 150(9): 604-612. DOI:10.7326/0003-4819-150-9-200905050-00006 |
| [6] | Khwaja A. KDIGO clinical practice guidelines for acute kidney injury[J]. Nephron Clin Pract, 2012, 120(4): c179-c184. DOI:10.1159/000339789 |
| [7] | 中国医师协会急诊医师分会. 急性百草枯中毒诊治专家共识(2022)[J]. 中华急诊医学杂志, 2022, 31(11): 1435-1444. DOI:10.3760/cma.j.issn.1671-0282.2022.11.001 |
| [8] | 急性敌草快中毒诊断与治疗专家共识组. 急性敌草快中毒诊断与治疗专家共识[J]. 中华急诊医学杂志, 2020, 29(10): 1282-1289. DOI:10.3760/cma.j.issn.1671-0282.2020.10.002 |
| [9] | Yang L, Xing GL, Wang L, et al. Acute kidney injury in China: a cross-sectional survey[J]. Lancet, 2015, 386(10002): 1465-1471. DOI:10.1016/S0140-6736(15)00344-X |
| [10] | 杨理健. 当前要重视百草枯水剂换成敌草快销售使用[J]. 农业知识, 2016(28): 1, 4. |
| [11] | 高艳霞, 王艺博, 李毅, 等. 急性百草枯中毒导致多器官损伤的临床观察[J]. 中华急诊医学杂志, 2020, 29(11): 1411-1416. DOI:10.3760/cma.j.issn.1671-0282.2020.11.006 |
| [12] | 孟娜, 孙艺青, 刘亮, 等. 急性敌草快中毒86例临床分析[J]. 中华危重病急救医学, 2022, 34(3): 301-305. DOI:10.3760/cma.j.cn121430-20220128-00105 |
| [13] | 杨莹, 蒋臻, 唐郭, 等. 百草枯中毒患者急性肾损伤风险预测[J]. 中华急诊医学杂志, 2023, 32(3): 332-338. DOI:10.3760/cma.j.issn.1671-0282.2023.03.010 |
| [14] | Meng N, Sun Y, Dong Y, et al. Prognostic value of plasma diquat concentration in patients with acute oral diquat poisoning: a retrospective study[J]. Front Public Health, 2024, 12: 1333450. DOI:10.3389/fpubh.2024.1333450 |
| [15] | Gu SY, Yeh TY, Lin SY, et al. Unfractionated bone marrow cells attenuate paraquat-induced glomerular injury and acute renal failure by modulating the inflammatory response[J]. Sci Rep, 2016, 6: 23287. DOI:10.1038/srep23287 |
| [16] | Hu X, Chen LH, Li TG, et al. TLR3 is involved in paraquat-induced acute renal injury[J]. Life Sci, 2019, 223: 102-109. DOI:10.1016/j.lfs.2019.03.029 |
| [17] | Magalhães N, Carvalho F, Dinis-Oliveira RJ. Human and experimental toxicology of diquat poisoning: Toxicokinetics, mechanisms of toxicity, clinical features, and treatment[J]. Hum Exp Toxicol, 2018, 37(11): 1131-1160. DOI:10.1177/0960327118765330 |
| [18] | 张华忠, 孙昊, 陈旭锋, 等. 敌草快中毒致急性肾损伤肾活检2例报道[J]. 中华急诊医学杂志, 2022, 31(8): 1121-1123. DOI:10.3760/cma.j.issn.1671-0282.2022.08.018 |
| [19] | Zhou JN, Lu YQ. Lethal diquat poisoning manifests as acute central nervous system injury and circulatory failure: a retrospective cohort study of 50 cases[J]. EClinicalMedicine, 2022, 52: 101609. DOI:10.1016/j.eclinm.2022.101609 |
| [20] | Song YX, Fan SL, Peng A, et al. A retrospective analysis reveals a predictor of survival for the patient with paraquat intoxication[J]. Clin Chim Acta, 2020, 511: 269-277. DOI:10.1016/j.cca.2020.10.027 |
| [21] | 阚宝甜, 刘会敏, 菅向东, 等. 急性百草枯中毒肾损伤指标动态变化的临床研究[J]. 中华劳动卫生职业病杂志, 2012, 30(11): 839-841. DOI:10.3760/cma.j.issn.1001-9391.2012.11.009 |
| [22] | Mohamed F, Endre Z, Jayamanne S, et al. Mechanisms underlying early rapid increases in creatinine in paraquat poisoning[J]. PLoS One, 2015, 10(3): e0122357. DOI:10.1371/journal.pone.0122357 |
| [23] | Zheng Q, Zhao H, Jia D, et al. Overexpression of TOLLIP protects against acute kidney injury after paraquat intoxication through inhibiting NLRP3 inflammasome activation modulated by toll-like receptor 2/4 signaling[J]. Mediators Inflamm, 2021, 2021: 5571272. DOI:10.1155/2021/5571272 |
| [24] | Zhang HZ, Zhang JS, Li JQ, et al. Multi-omics analyses reveal the mechanisms of early stage kidney toxicity by diquat[J]. Toxics, 2023, 11(2): 184. DOI:10.3390/toxics11020184 |
| [25] | 王韫文, 赵敏. 71例急性敌草快中毒患者死亡危险因素分析[J]. 中国医科大学学报, 2022, 51(3): 203-208. DOI:10.12007/j.issn.0258-4646.2022.03.003 |
 2025, Vol. 34
2025, Vol. 34




