2. 天水市第一人民医院麻醉科,天水 741000;
3. 酒泉市人民医院老年医学科,酒泉 735000;
4. 嘉峪关市中医医院康复科,嘉峪关 735100
2. Department of Anesthesia, First People's Hospital of Tianshui, Tianshui, 741000, China;
3. Department of Geriatrics, Jiuquan People's Hospital, Jiuquan, 735000, China;
4. Department of Rehabilitation, Jiayuguan Traditional Chinese Medicine Hospital, Jiayuguan, 735100, China
胸腹联合伤是指由同一致伤因素导致胸腹部脏器连续性损伤,包括膈肌损伤[1];外伤性心脏破裂是创伤急救中的危急重症,发病急骤、进展迅速,现场死亡率高,仅有少数患者能及时送入医院,若抢救及时,入院患者生存率可达80%以上[2-3]。在缺乏检查和治疗监护手段的非洲,胸腹联合伤并心脏破裂诊治困难,需要多学科协作。类似病例报道较少,现总结1例笔者援非期间在马达加斯加最贫困的南部地区医院接诊的羊角致胸腹联合伤并心脏破裂患儿诊疗过程,结合文献,探讨困难条件下的重大创伤救治。
1 资料与方法 1.1 病史及查体患儿,男,马达加斯加籍,11岁,因“羊角刺入,致腹部出血、腹痛伴呼吸困难30 min”于2024年2月24日入院。患儿于0.5 h前赶羊时被攻击,羊角刺入患儿体内,在家人的帮助下脱离羊角后,伤口出血不止并伴有血气泡,患儿诉腹痛,随即出现呼吸困难、咳嗽,由家属抱送入院。入院查体:患儿消瘦,嗜睡状态,面色晦暗,双侧瞳孔等大等圆约4 mm,对光反射存在,睑结膜苍白,口唇干燥,肢体末端冰冷,甲床发白。右侧呼吸音清,左侧呼吸音明显减低,心音低钝,未闻及病理性杂音,腹部微隆起,腹肌略紧张,左上腹按压患儿出现痛苦表情及腹部卷曲动作。右下肢血压73/40 mmHg(1 mmHg=0.133 kPa),脉率145次/min,呼吸浅快,约25~30次/min,指脉氧饱和度为89%。
1.2 辅助检查患儿实验室检查示:红细胞计数2.5×1012/L,血红蛋白57 g/L;胸腹部X线检查提示左侧气胸、胸腔积液,心影大,纵隔向右侧移位,腹腔可见气体影(图 1A)。
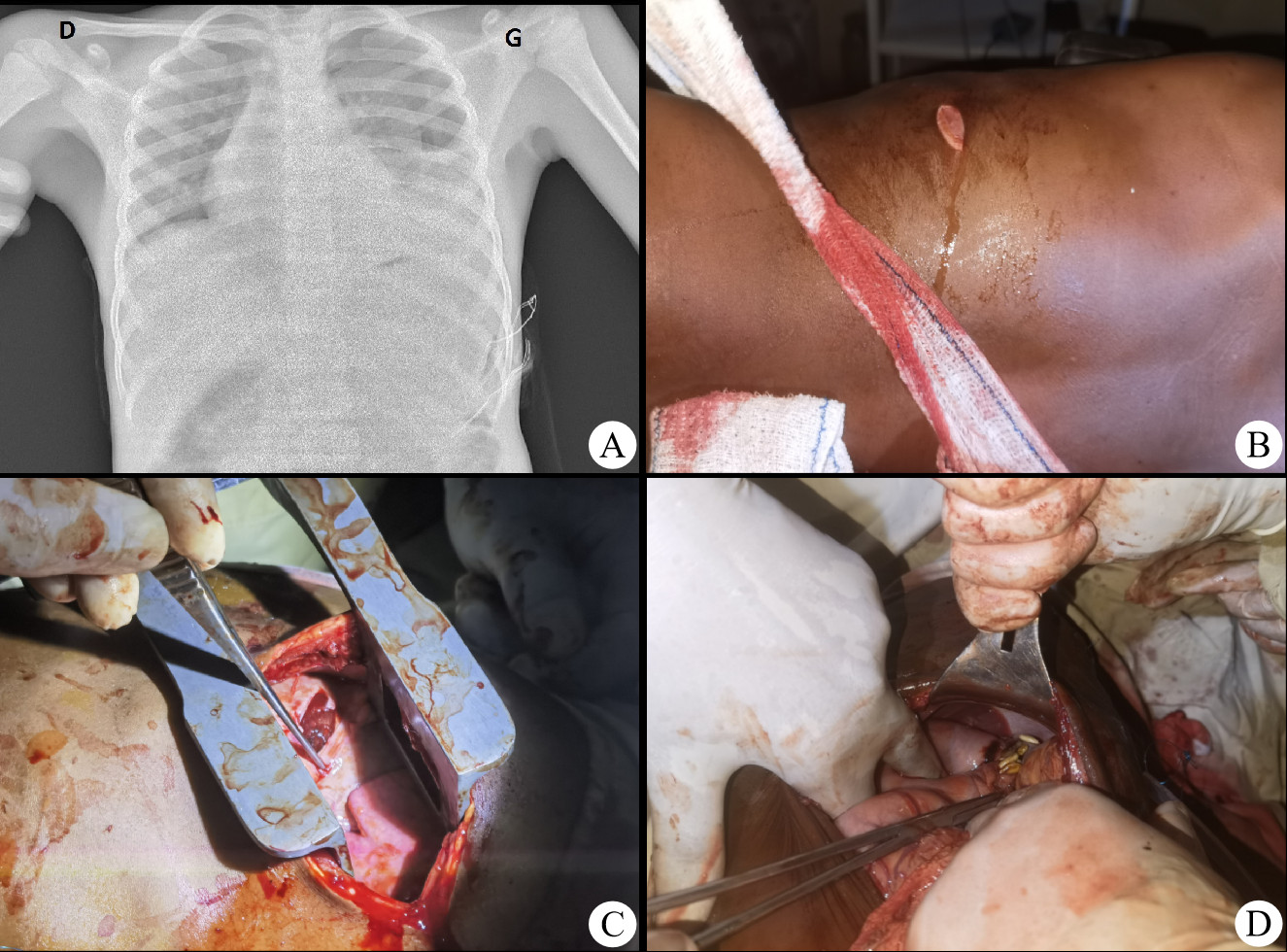
|
| A:患儿入院时X线检查提示左侧气胸、胸腔积液、心影增大,纵隔向右侧移位,腹腔内气体影;B:患儿体表伤口经简单清创冲洗;C:左前外侧开胸,切开心包血液流出后可见血凝块;D:剖腹探查可见胃大弯侧破口处有西瓜籽 图 1 患儿X线片与手术资料 |
|
|
根据病史、查体及辅助检查,诊断:胸腹联合伤,血气胸,失血性休克;因手术室不具备全麻及监护条件,拟行保留自主呼吸的硬膜外麻醉胸腹腔探查术,备血、气管导管、球囊面罩和抢救药物。患儿左侧肩胛线第11肋水平见一长约4 cm横形伤口,有血液流出,周围有少量沙土和杂草,行简单清创冲洗(图 1B)。患儿麻醉后,行腹腔穿刺未抽出液体。手术采取仰卧位,左侧胸部垫高约30。,第4肋间前外侧切口,探查见胸腔内大量暗红色血液及血凝块,心包饱满呈紫色;清除胸腔血凝块后肺门及肺组织未见损伤出血;伤道自左胸后外侧第10肋间进入胸腔后穿破膈肌至腹腔,于近心尖的心包与膈肌融合处再次进入胸腔并刺穿心包,此处附有血凝块,清理后仍有血液流出,心包破口大小约1 cm,怀疑心脏损伤、心包填塞。在左侧膈神经前2~3 cm处剪开心包,大量暗红色血液涌出后见心脏表面覆盖血凝块(图 1C),清除后左室下壁持续出血,手指探查近心尖处有明显的血流冲击感,可触及约1 cm破口,换助手手指持续按压封堵破口,悬吊心包后于心包斜窦垫3块纱布抬高心尖部显露左室下壁破口。突然左心室膨胀,心率逐渐减慢,立即取出纱布、剪开心包悬吊线,减慢输液速度,心脏按摩,并给予肾上腺素静注,约半分钟心率恢复,心脏排空改善,再次显露破口,慕丝线带双层心包垫片水平褥式心室肌全层缝合,检查无渗血。缝合膈肌破口,冲洗后放置引流管接自制胸引瓶,关胸,缝合体表伤口。左上腹纵行切口剖腹探查,胃贯通伤,入口位于大弯侧,长约3 cm,出口位于胃底约2 cm,形态不规则,伤口处可见西瓜瓤及籽漏入腹腔(图 1D);清除胃内容物,碘伏消毒伤口后Vicryl线间断全层缝合,浆膜层连续缝合包埋,冲洗放置引流管,关腹。手术时长3 h,术毕左上肢血压101/77 mmHg,脉率126次/min,呼吸22次/min,瞳孔等大等圆3 mm。手术室在麻醉开始时停电,全程在无氧气供应、手电筒光源照明下进行,袖带血压及脉率监测;术中缺乏生理盐水,使用矿泉水冲洗胸腹腔,吸引干净后再使用甲硝唑注射液冲洗。患儿术后1 h清醒,禁食水,肠外营养使用葡萄糖、电解质、维生素C、维生素B1和维生素B6,头孢曲松抗感染治疗。患儿于术后第2天晚上发烧,最高体温38.4℃,上腹胀,左下肺可闻及湿性啰音;给予吸氧、物理降温,呋塞米注射液3 mg静注,胃管负压持续吸引出少量淡黄色液体,第3天早上腹胀缓解,体温恢复正常,下午肛门排气;第4天检查胸腹腔引流管通畅,分别引出淡红色液体400 mL和150 mL,2 d无明显增加,夹闭胸管,拔除腹腔引流管及胃管,经口进食,下床活动;第6天听诊双肺呼吸音清,心前区未闻及杂音,无呼吸困难表现,打开胸管后无气体及液体引出,拔除胸管;1周后停用抗生素,生命体征平稳,伤口愈合可,术后第13天拆线出院。
2 讨论胸腹联合伤是一种涉及两大体腔及多个系统的严重创伤,战时或治安较差地区高发,因大腔隙的结构特点使失血性休克的发生率可高达70%以上[4],如合并心脏破裂,控制出血及解除心包填塞的时间直接影响患者的抢救和预后;本例患儿在入院后1h内开胸手术。致伤因素对于病死率亦有影响,羊角致胸腹联合伤比较罕见,与常见锐器不同,羊角往往形状各异且部分带有旋转,伤口为非贯通伤,难以根据伤道判断胸腹腔脏器损伤情况,合并心血管系统损伤时床旁超声检查对手术选择至关重要[5-6],尤其在准确评估心包积液或心脏填塞时超声心动图优势明显[7]。坚持首先挽救生命的创伤救治理念,必要时采用非常规措施。
锐器伤急救的首要措施是抗休克同时控制出血。本例患儿无超声检查判断致命性出血的器官,遂进行了诊断性腹腔穿刺阴性,决定先开胸探查止血,使左肺复张,稳定呼吸和循环;手术采用全麻气管插管比较稳妥[8],但医疗条件不足时硬膜外麻醉也是一种选择。
胸腹联合伤手术体位和切口选择需根据患者伤情决定,术中尽可能不改变体位。患儿因高度怀疑纵隔器官损伤,选择左前外侧切口开胸探查,即复苏性开胸术(resuscitative thoracotomy, RT),不仅利于暴露肺门,还能探查纵隔左侧器官组织;紧急复苏时便于直接心脏按摩,甚至阻断胸降主动脉以保证心脏和大脑血供。如术野暴露不佳,可在此基础上横断胸骨,形成蚌壳式开胸术(clam-shell thoracotomy, CST),RT及CST也将成为急诊室和院外手术的主要开胸术式。急诊侧开胸时将胸骨撑开器的横臂置于切口可能延长端的对侧,减少操作干扰,节约抢救时间。
胸腹腔及心包腔探查过程中,注意与器官组织粘连紧密的血凝块,可能提示出血的位置。本例患儿在心包和膈肌缝隙处附着的血凝块清除后出血发现心包破口, 而心脏破口处也有大量血凝块附着并有活动性出血。急诊胸腔探查发现心包积血或破口时,心脏损伤的概率极大,在开窗减压后如无活动性出血且生命体征平稳患者,是否进一步探查并进行心脏修补存在争议,有报道提示非手术治疗也可使此类患者获益[9-11]。也有报道称部分患者因心包破口小,心腔和心包腔内压力达到短暂平衡,出血速度减慢,血凝块形成,生命体征得以维持,但不良刺激可能打破这种平衡,迅速出现病情恶化[12]。当心包填塞快速减压、暴力操作及过度牵拉等都可能使损伤后易激惹的心脏出现致命性心律失常,快速去除诱因,等心律恢复后再次操作,而控制输液速度可能降低肺水肿的发生率[13]。心脏的修补常采取心肌全层水平褥式带垫片缝合,顺从针的弧度进出针,打结松紧度以不出血为宜。紧急情况下冠状动脉小于1 mm的远端或二级分支可以直接缝闭而较少出现急性心肌梗死或严重的心功能减低[12]。心脏修补后表面触诊,如有震颤提示可能存在心室水平的异常分流,术后超声证实如有室间隔穿孔或瓣膜损伤,视严重程度,一般在术后3~6月后再行专科手术治疗[14]。腹腔探查须全面、仔细,避免漏诊,本例患儿胃贯通伤,含较多西瓜瓤和籽的胃内容物散落污染腹腔,难以完全清理,胃修补后将部分网膜覆盖在破口处缝合固定,可能减少术后消化道渗漏的发生率[15]。该患儿胸腹腔冲洗使用的矿泉水达不到无菌要求,并且渗透压未知,术后感染和引起器官功能障碍的风险较高,放置稍粗的引流管保持引流通畅,必要时可经引流管冲洗。由于经验及医疗条件有限,存在处置不当之处,引以为鉴。
羊角致胸腹联合伤并心脏破裂儿童,在医疗资源奇缺的情况下成功救治病例鲜有报道,此类患者入院后准确的伤情评估和快速有效的救治措施是提高生存率的前提;积极抗休克治疗,尽早解除心包填塞、心脏修补和控制出血是抢救成功的关键,紧急情况下不应拘泥于特定的麻醉和手术方式;而术后合理的肠内外营养支持、抗生素使用及对症支持治疗也是患者良好预后的保障。
利益冲突 所有作者声明无利益冲突
作者贡献声明 贺逢孝、孟鹏:手术操作、论文撰写;石磊、蒋治中:文献检索、图片整理;安维新:论文修改;吴向阳:论文修改及审定
| [1] | 杨波, 张卫东, 童玲, 等. 异物贯通致胸腹联合伤一例[J]. 中华创伤杂志, 2017, 33(6): 575-576. DOI:10.3760/cma.j.issn.1001-8050.2017.06.020 |
| [2] | 夏维, 许红阳, 毛文君, 等. 心脏破裂伤术后住ICU时间延长的因素分析[J]. 中华急诊医学杂志, 2018, 27(3): 318-322. DOI:10.3760/cma.j.issn.1671-0282.2018.03.017 |
| [3] | Aihara R, Millham FH, Blansfield J, et al. Emergency room thoracotomy for penetrating chest injury: effect of an institutional protocol[J]. J Trauma, 2001, 50(6): 1027-1030. DOI:10.1097/00005373-200106000-00009 |
| [4] | 胡允胜, 郭军号, 廖宇飞, 等. 胸腹联合伤失血性休克危险因素的Logistic回归分析[J]. 中华急诊医学杂志, 2015, 24(5): 498-500. DOI:10.3760/cma.j.issn.1671-0282.2015.05.011 |
| [5] | Gonzalez-Hadad A, García AF, Serna JJ, et al. The role of ultrasound for detecting occult penetrating cardiac wounds in hemodynamically stable patients[J]. World J Surg, 2020, 44(5): 1673-1680. DOI:10.1007/s00268-020-05376-7 |
| [6] | Manzano-Nunez R, Gomez A, Espitia D, et al. A meta-analysis of the diagnostic accuracy of chest ultrasound for the diagnosis of occult penetrating cardiac injuries in hemodynamically stable patients with penetrating thoracic trauma[J]. J Trauma Acute Care Surg, 2021, 90(2): 388-395. DOI:10.1097/TA.0000000000003006 |
| [7] | Stolz L, Valenzuela J, Situ-LaCasse E, et al. Clinical and historical features of emergency department patients with pericardial effusions[J]. World J Emerg Med, 2017, 8(1): 29-33. DOI:10.5847/wjem.j.1920-8642.2017.01.005 |
| [8] | 沈杜良, 胡双飞, 史清平. 心脏破裂急诊手术的麻醉[J]. 中华急诊医学杂志, 2004, 13(5): 338-339. DOI:10.3760/j.issn:1671-0282.2004.05.016 |
| [9] | Kim JS, Inaba K, de Leon LA, et al. Penetrating injury to the cardiac box[J]. J Trauma Acute Care Surg, 2020, 89(3): 482-487. DOI:10.1097/TA.0000000000002808 |
| [10] | Chestovich PJ, McNicoll CF, Fraser DR, et al. Selective use of pericardial window and drainage as sole treatment for hemopericardium from penetrating chest trauma[J]. Trauma Surg Acute Care Open, 2018, 3(1): e000187. DOI:10.1136/tsaco-2018-000187 |
| [11] | van Waes OJF, Halm JA, van Imhoff DI, et al. Selective nonoperative management of penetrating thoracic injury[J]. Eur J Emerg Med, 2018, 25(1): 32-38. DOI:10.1097/MEJ.0000000000000401 |
| [12] | 李晓峰, 赵继聪, 马建欣, 等. 27例外伤性心脏破裂救治体会[J]. 河北医科大学学报, 2015, 36(9): 1103-1105. DOI:10.3969/j.issn.1007-3205.2015.09.036 |
| [13] | 邱发祥, 黄先明, 崔继忠, 等. 65例胸腹联合伤的急救分析[J]. 中华创伤杂志, 2012, 28(7): 664-665. DOI:10.3760/cma.j.issn.1001-8050.2012.07.024 |
| [14] | 母存富, 张熠, 张文林, 等. 外伤性心脏破裂13例救治体会[J]. 中国胸心血管外科临床杂志, 2015, 22(4): 388-390. DOI:10.7507/1007-4848.20150102 |
| [15] | 何瑞龙, 严江, 黄坚雄, 等. 腹腔镜胃高位溃疡穿孔修补术11例报告[J]. 中国微创外科杂志, 2016, 16(8): 763-765. DOI:10.3969/j.issn.1009-6604.2016.08.025 |
 2024, Vol. 33
2024, Vol. 33




